摘要
Chlorambucil是慢性淋巴白血病(chronic lymphocytic leukemia,CLL)的標準治療,而且使用至今已有40年歷史,只是對於疾病的狀況並沒有得到很好的改善。Fludarabine是近年來被發展出的嘌呤類似物(purine analog),且發現對chlorambucil治療反應不佳的病患有效。經由試驗證實,依病患在治療的臨床反應,fludarabine的確優於chlorambucil。Fludarabine對於淋巴瘤治療具廣泛性,不但可併用烷基化劑作為頑固性淋巴瘤和其它血液惡性腫瘤的治療,更結合醫療科技,應用在異體幹細胞移植前給藥治療復發性白血病及淋巴瘤。本篇文章介紹fludarabine的作用機轉、藥物動力學及劑量、藥物不良反應及交互作用、臨床試驗評估比較。再由近年來的臨床治療上的應用與比較,到現今Fludarabine治療趨勢與近況發展。
關鍵字:
慢性淋巴白血病(chronic lymphocytic leukemia,CLL)、訊息傳遞者和轉錄因子的活化物(signal transducer and transcription 1,STAT 1)、濾泡型淋巴瘤(Follicular lymphoma,FL)、頑固性非何杰氏淋巴瘤(non-Hodgkin lymphoma,NHL)、周邊血液造血細胞(peripheral blood progenitor cells)
壹、前言
Chlorambucil是慢性淋巴白血病的標準治療用藥,使用至今已有40年之歷史,但使用至今其對於疾病的狀況並沒有獲得到很好的改善:研究顯示,Chlorambucil會延緩疾病的惡化,但並不影響病患之存活期1。現今發展出的化學治療藥物有很多種類,fludarabine是近年來發展出的嘌呤類似物2,且發現對chlorambucil治療反應不佳的病患有效。在1990年,已開始著手進行fludarabine與chlorambucil用於未曾治療的慢性淋巴性白血病患者之研究計畫,且進行此兩種化療藥物使用上的比較。經由兩個隨機試驗證實,依病患在治療的臨床反應,fludarabine的確優於chlorambucil(P<0.001)1。Fludarabine對於淋巴瘤治療具廣泛性,不但可併用烷基化劑作為頑固性淋巴瘤和其它血液惡性腫瘤的治療,更可結合醫療科技,應用在異體幹細胞移植前給藥治療復發性白血病及淋巴瘤。
貳、Fludarabine之介紹
一、作用機轉
Fludarabine主要作用在淋巴和其它造血細胞上。Fludarabine會影響很多淋巴細胞,特別是T細胞,fludarabine亦會造成病毒致病力的缺損,其原因可能是部份抑制細胞激素誘導(cytokine-induced)活化的訊息傳遞者和轉錄因子的活化物(signal transducer and transcription 1,STAT 1),其中STAT 1對細胞免疫的調控和活化淋巴細胞之基因轉錄是一個必須的因子。Fludarabine之抑制會引起STAT 1暫時消失,也就是會於體內造成免疫抑制期間的延長2。
水溶性前驅物的fludarabine phosphate是一種合成含氟類似物的嘌呤核苷類抗病毒藥劑3,4,其經靜脈注射後,進入血中迅速去磷酸化即會轉變為fludarabine(2-fluoro-vidarabine, 2-F-ara-A),fludarabine主動運送進入腫瘤細胞後,經由deoxycytidine kinase轉變為fludarabine triphosphate(2-F-ara-ATP)3。2-F-ara-ATP像一個假核苷酸鑲入DNA中,可抑制DNA polymerase、ribonucleotide reductase及DNA ligase3,5,防止DNA股的延長,另外也可以部份抑制RNA polymeraseⅡ,造成蛋白質合成減少。其細胞毒性主要發生在細胞分裂S時期。另Fludarabine對於非增生的細胞有活性作用,其在體外會誘導細胞凋亡3,5,6。
二、藥物動力學及劑量
在實驗中發現,如連續5天注射25 mg/m2/day,則fludarabine的半衰期約10小時,平均血液廓清率8.9 L/hr/m2,平均分布體積98 L/m2。約23%的藥品以fludarabine由尿液原形排出,投予第一及第五天的最高血中濃度分別為0.57 mg/mL及0.54 mg/mL3,主要經腎臟排泄,腎功能不佳時則應減量3。
Fludarabine之建議劑量為25mg/m2靜脈注射30分鐘,每28天連續使用5天。由於目前適當的治療期限並未建立,一般建議達最大療效後外加3個療程再停藥。依據血液學或非血液學的毒性調整劑量或延遲給藥時間,如果有神經毒性發生,另可能需考慮延遲或停用。年齡大、腎臟功能不足或骨髓功能受損患者,使用fludarabine較易引起毒性,則應密切監測及調整劑量(臨床上疑似有腎損傷或年齡大於七十歲的病人)使用前應先測量肌酸酐清除率(creatinine clearance,Clcr),當Clcr為30至70mL/min時,劑量應減至50%。Clcr小於30 mL/min,則不能使用)3,7。
三、藥物不良反應及交互作用
Fludarabine的劑量限制毒性第一為骨髓抑制及感染,而最常發生的感染則是呼吸道及不明熱。另一常見毒性為神經方面的毒性,發生的機率為16%。在接受一般劑量時,一般毒性皆為較輕微且可恢復的,如癲癇發作、意識喪失、視力模糊、雙腳無力以及周邊神經病變。第三常見的副作用則為引發自體免疫疾病,其最常被報告的是自體免疫引起的溶血性貧血3,7。
在藥物交互作用方面,為同時投予fludarabine及pentostatin,因兩者同屬嘌呤類似物2,可能產生嚴重或致命性的肺臟毒性,所以不建議併用。另外,若注射fludarabine前即投予cytarabine,會互相競爭deoxycytidine kinase,進而影響fludarabine的抗腫瘤效果3,7。
四、臨床試驗
歐洲癌症及白血病Group B統計中心,曾針對509個預期且未曾治療的慢性淋巴性白血病的試驗者,進行隨機、交叉設計試驗,其研究進行為期4年,並將其追蹤治療分為3個群組:179個靜脈注射fludarabine(25mg/m2/day for 5 days/every 28 days)、193個口服chlorambucil(40mg/m2 on day 1/ every 28 days),以及137個靜脈注射fludarabine(20mg/m2/day for 5 days/ every 28 days)合併口服chlorambucil(20mg/m2 on day 1/ every 28 days)。發現以藥物合併使用的第3群組,如一旦超過藥物毒性標準及病人治療的反應速率均不如單一使用fludarabine效果來得好,即停止退出(表一)。除排除中途退出的試驗者外,結果總計其臨床反應為:170個靜脈注射fludarabine者:完全緩解的反應率為20%,部份緩解的反應率為43%、181個口服chlorambucil者:完全緩解及部份緩解的反應率分別為4%、33%以及137個靜脈注射fludarabine合併口服chlorambucil者:完全緩解及部份緩解的反應率分別為20%、41%(表二)。其中如以靜脈注射fludarabine與口服chlorambucil單獨比較,結果發現不論是反應率、完全緩解率、反應期(20月v.s 14月),以及無疾病惡化存活期(66月v.s 56月),fludarabine均較chlorambucil為佳1。
表一 依據3個群組病患的臨床表徵與類別進行治療上的分配
特徵 |
FLUDARABINE (N=179) |
CHLORAMBUCIL (N=193) |
FLUDARABINE PLUS CHLORAMBUCIL (N=137) |
性別(%) 男性 女性 |
71 29 |
67 33 |
66 34 |
年齡群(%) ≦39 yr 40-49 yr 50-59 yr 60-69 yr ≧70 yr |
1 13 22 34 30 |
3 13 24 38 22 |
2 13 27 35 23 |
年齡(%) 中位數 分佈範圍 |
64 33-88 |
62 36-89 |
63 32-83 |
血統或種族群(%) 白人 黑人 西班牙人 亞洲人或其他 |
88 10 1 1 |
87 12 <1 <1 |
91 8 <1 <1 |
隨機存取分期(%)Ⅰ或Ⅱ(中度危險) Ⅲ或Ⅳ(高度危險) |
61 39 |
59 41 |
61 39 |
ECOG表現狀態(%) 0 1 2 |
63 32 5 |
63 33 4 |
52 41 6 |
白血球計數(每mm3) 中位數 分佈範圍 |
81,900 9000-709,000 |
80,900 8000-588,000 |
78,900 5000-697,000 |
血小板計數(每mm3) 中位數 分佈範圍 |
155,000 12,000-451,000 |
147,000 10,000-431,000 |
143,000 27,000-409,000 |
血紅素(g/dl) 中位數 分佈範圍 |
12.2 4.6-16.6 |
12.2 5.3-16.7 |
11.9 6.3-16.3 |
本表格節錄自:NEJM. 2000 Dec 14; 1750-1757.
表二 依病患在治療分配上的臨床反應(P<0.001)
變異性 |
FLUDARABINE ﹙N=170﹚ |
CHLORAMBUCIL ﹙N=181﹚ number﹙percent﹚ |
FLUDARABINE PLUS CHLORAMBUCIL﹙N=123﹚ |
完全緩解 |
034﹙20﹚ |
008﹙04﹚ |
24﹙20﹚ |
部份緩解 |
073﹙43﹚ |
059﹙33﹚ |
51﹙41﹚ |
完全緩解或部份緩解 |
107﹙63﹚ |
067﹙37﹚ |
75﹙61﹚ |
穩定或持續惡化的疾病 |
063﹙37﹚ |
114﹙63﹚ |
48﹙39﹚ |
本表格節錄自:NEJM. 2000 Dec 14; 1750-1757.
參、臨床治療上的應用與比較
濾泡型淋巴瘤(Follicular lymphoma, FL)具有一段很長的病史,常伴隨多發性反應及復發引起之併發症,且發病的過程緩慢。FL之致病機轉為B-cell lymphoma 2(BCL2)原癌基因(proto-oncogene)上第18對的染色體(chromosome)轉位到免疫球蛋白-重-鏈(immunoglobulin-heavy-chain,IgH)部位上第14對的染色體,混合成BCL2/IgH基因,進而活化BCL2,抑制細胞凋亡,使突變細胞系持續分裂,導致惡性腫瘤發生。BCL2的檢測可由基因及蛋白質這兩方面著手,經聚合鏈反應(polymerase chain reaction,PCR)檢測BCL2基因的重組排列,由反向階段蛋白質微陣列(reverse phase protein microarray)技術,可辨識BCL2蛋白是否呈現陽性(+)或陰性(–)反應,依據這些資料來作進一步治療FL後之評估。
對於治療FL的化學療法很多且治療成效上有特別的爭議,較早期的臨床試驗證實,合併cyclophosphamide, doxorubicin, vincristine和prednisolone (CHOP)或其它含anthracycline成份之化療組合,則會誘導分子的反應來達到疾病的完全緩解(complete remission, CR),亦可有效控制病情的惡化。早期實驗使用單一種fludarabine治療FL病患所產生的反應率為30至50%。近年來,有更多phaseⅡ實驗著重使用fludarabine及合併其它組合的治療,其合併藥物包括mitoxantrone, cyclophosphamide或idarubicin,所產生的總體反應率(overall response rates)為70至100%,而CR為60至90%。對於Fludarabine合併其他藥物的治療組合中,以fludarabine合併mitoxantrone治療為最佳選擇,與CHOP相比較,臨床顯示,有較佳的完全緩解率(68% v.s 42%; p=0.03)及BCL2/IgH(–)率(38% v.s 19%; p=0.001)8。
肆、治療趨勢
雖然早期fludarabine以搭配mitoxantrone和dexamethasone(簡稱FND)高度有效治療CLL和頑固性非何杰氏淋巴瘤(non-Hodgkin lymphoma,NHL),但引發pneumocystis carinii肺炎的併發症卻高達12%。相對地,如以fludarabine適時併用活性的anthracyclines在CLL和NHL病人身上則會提昇治療效果9,但其對於老年人則會因長期累積的劑量所造成的心臟毒性而被限制anthracyclines之使用(表三)10,11。另在一項研究中,建議就目前主要治療趨勢則為fludarabine和cyclophosphamide(簡稱FC)的組合。FC是一種非anthracyclines的組合,以靜脈注射fludarabine劑量給予25mg/m2和cyclophosphamide劑量給予300mg/m2,每3週一次,每次連續3天,為期4個循環治療則可。利用兩者之間相互的協同作用來增加治療療效,不但可排除anthracyclines這方面的副作用,且引起毒性反應也相對的較FND減少。近年來,則可從再增加anti-CD20單株抗體rituximab(圖一)提高抗腫瘤活性(改善CR和分子的反應率)來治療復發的濾泡型淋巴瘤病患。而對於參與這項研究的54位患者,經Intent-To-Treat Analysis顯示總體反應率為90%,CR為74%(表四),BCL2清除率達到89%10。故由臨床反應的數據顯示,目前對治療復發的濾泡型淋巴瘤已別有一番成效!
表三 Anthracycline藥物的蓄積劑量和治療劑量
Anthracycline 藥物 |
蓄積劑量造成5%心臟毒性的發生率 |
建議監測治療劑量 |
Daunorubicin |
900 mg/m2 |
450 mg/m2 |
Doxorubicin |
3 week cycle:550 mg/m2 1 week cycle:700 mg/m2 If risk factors are present: 3 week cycle:400-450 mg/m2 1 week cycle:550 mg/m2 |
300 mg/m2 |
Epirubicin |
900-1000 mg/m2 |
650 mg/m2 |
Idarubicin |
150-290 mg/m2 |
not defined |
Mitoxantrone |
140 mg/m2 |
not defined |
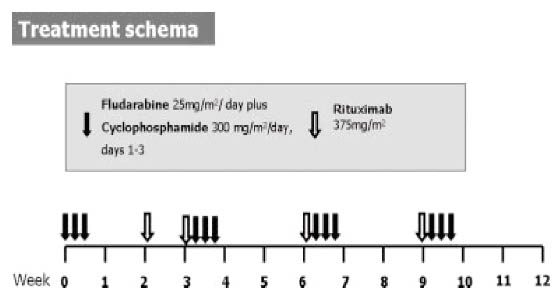
圖一 每3週一次,每次連續3天,每天劑量給予Fludarabine 25mg/m2和cyclophosphamide 300mg,為期4個循環治療,開始化學治療2週,再追加rituximab 375 mg/m2
本圖節錄自:Cancer. 2007; 110: 121-128.
表四 依Intent-To-Treat Analysis的臨床反應
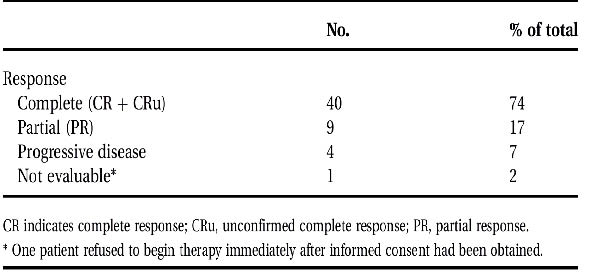
本圖節錄自:Cancer. 2007; 110: 121-128.
伍、近況發展
由於目前醫療科技的進步,在自體的幹細胞移植前給予高劑量化學治療是現今根絕FL之新的療法11,但由於傳統移植方法,必須使用超高劑量化療藥物治療,故伴隨很大之併發症及死亡率。經臨床研究發現異體移植這方面的突破,新的移植方法是使用毒性小的化學藥物進行非骨髓破壞式移植,亦就是於移植前給予劑量較低的化學藥物,等移植成功後可藉由移植體產生的抗癌作用來清除剩餘頑固癌細胞或不正常造血細胞。Fludarabine(縮寫為Flu)被廣泛的使用於非骨髓破壞療方(如:Flu+idarubicin+cytarabine, Flu+melphalan, Flu+busulfan+anti-thymocyte globulin,因每種惡性疾病,每人之免疫力不同,所考慮之藥物強弱亦不同),且由於其本身具有良好的免疫抑制效果,對血液惡性疾病有效且毒性小12。故以嘌呤類似物fludarabine進行非骨髓破壞性療法合併人類白血球抗原全合(HLA-compatible)的周邊血液造血細胞(peripheral blood progenitor cells)的移植來治療復發性白血病及淋巴瘤13,目前這也是幹細胞移植的最新選擇療法。
陸、結論
Fludarabine目前普遍用於慢性淋巴性白血病的治療,目且已經公認是慢性淋巴性白血病最佳的第二線用藥,尤其在早期如使用fludarabine將有更好的效果。建議以fludarabine和cyclophosphamide(非anthracyclines)的組合用於老年人的治療,不但排除anthracyclines因長期累積的劑量所造成心臟毒性之副作用,如再增加anti-CD20單株抗體rituximab更可提高抗腫瘤活性來治療復發的濾泡型淋巴瘤病患。此外,非骨髓破壞性療法(移植前給予劑量較低的fludarabine),可用於各種惡性腫瘤和非惡性腫瘤(如再生不良性貧血和其它先天或後天造血機能異常),就惡性腫瘤方面,特別是治療復發性白血病及淋巴瘤目前已有不錯成果。其不僅能減少移植後併發症及死亡率,亦能提高病人對移植之忍受性。故對於fludarabine未來在癌症治療的應用上將充滿希望。
參考資料:
1. Kanti R, Bercedis L. Peterson, Frederick R. Appelbaum, Jonathan Kolitz, et al. Fludarabine compared with chlorambucil as primary therapy for chronic lymphocytic leukemia. NEJM. 2000 Dec 14; 1750-1757.
2. Apostolia-Maria Tsimberidou, Anas Younes, Jorge Romaguera, et al. Immunosuppression and infection complication in patients with stage IV indolent lymphoma treated with a fludarabine, mitoxantrone, and dexamethasone regimen. Cancer. 2005 July 15; 345-353.
3. http://www.bccancer.bc.ca/HPI/DrugDatabase/DrugIndexPro/Fludarabine.htm.
4. USP DI® Drug Information for the Health Care Professional [database on the Internet]. Fludarabine (Systemic). Thompson MICROMEDEX®, 2006. Available at Accessed 7 September, 2006. http://www.micromedex.com/
5. DRUGDEX Evaluations [database on the Internet]. Fludarabine. Thompson MICROMEDEX®, 2006. Available at Accessed 7 September, 2006. http://www.micromedex.com/
6. Foran JM, Oscier D, Orchard J, et al. Pharmacokinetic study of single doses of oral fludarabine phosphate in patients with 'low-grade' non-Hodgkin's lymphoma and B-cell chronic lymphocytic leukemia. Journal of Clinical Oncology. 1999; 17(5):1574-1579.
7. McEvoy GK, editor. AHFS 2006 Drug Information. Bethesda, Maryland: American Society of Health-System Pharmacists, Inc. p. 1046-1052.
8. Pier Luigi Zinzani, Alessandro Pulsoni, Alessio Perrotti, et al. Fludarabine plus mitoxantrone with and without rituximab versus CHOP with and without rituximab as front-line treatment for patient with follicular lymphoma. Journal of clinical oncology. 2004; 22: 2654-2661.
9. Constantine S. Tam, Max M. Wolf, E. Henry Januszewicz, et al. Fludarabine and cyclophosphamide using an attenuated dose schedule is a highly effective regimen for patients with indolent lymphoid malignancies. Cancer. 2004; 100: 2181-2189.
10. Stefano Sacchi, Samantha Pozzi, Raffaella Marcheselli, et al. Rituximab in combination with fludarabine and cyclophosphamide in the treatment of patients with recurrent follicular lymphoma. Cancer. 2007; 110: 121-128.
11. http://www.bccancer.bc.ca/HPI/DrugDatabase/DrugIndexPro/Doxorubicin.htm.
12. Devine SM, Hoffman R, Verma A, et al. Allogeneic blood stem cell transplantation following reduced intensity conditioning is effective therapy for older patient with myelofibrosis and myeloid metaplasia. Blood. 2002; 99: 2255-2258.
13. A Grigg, P Bardy, K Byron, et al. Fludarabine-based non-myeloablative chemotherapy followed by infusion of HLA-identical stem cells for relapsed leukaemia and lymphoma. Bone Marrow Transplantation. 1999: 23,107-110.

