摘要
在開發中國家,老年黃斑部病變(AMD)是導致老年人口不可逆眼盲的主要原因。AMD主要有乾式和溼式兩種型式,其病理包含四個主要過程:脂褐質的生成、隱結的生成、局部發炎反應以及新生血管的產生。常用來診斷AMD的方式為眼底螢光血管攝影(FAG)及循血綠(ICG)攝影。在90年代,光凝固雷射是唯一能夠治療濕性AMD的方法,但在治療5年內,約有一半的患者其新生血管會再度復發。近年來以經瞳熱療雷射(TTT)與光動力療法(PDT)為較有效治療溼式AMD方法。此外,對抗AMD尚有抗血管生成療法,該療法是利用抗血管內皮生長因子製劑(anti-VEGF agents)來達到緩解與治療的效果,臨床上常用的藥物包括:pegaptanib (Macugen®)、ranibizumab (Lucentis®)與bevacizumab (Avastin®)。在營養的運用與補充上,葉黃素和玉米黃素對於AMD患者扮演很重要的角色,藉由它們的抗氧化作用以及吸收光線中對黃斑部有害的藍光。目前AMD合併治療趨勢包括:PDT、抗血管生成療法以及營養補充療法的相互配合。
關鍵字:
老年黃斑部病變(AMD)、經瞳熱療雷射(TTT)、光動力療法(PDT)、抗血管內皮生長因子製劑(anti-VEGF agents)、葉黃素
壹、前言
老年黃斑部病變(age-related macular dgeneration, ARMD, AMD)是造成開發國家60歲以上老年人喪失視力的主因。此種疾病主要分為乾性及濕性兩種形式,乾性AMD (dry, non-exudative AMD)其視力受損主要因素歸咎於視網膜色素上皮層(retinal pigment epithelium, RPE)產生隱結(drusen),導致視力的退化;而濕性AMD (wet, exudative AMD)發病過程的主要特徵為脈絡膜新生血管生成(choroidal neovascularisation, CNV),其特性乃脈絡膜形成不正常的血管增生,此種異常增生的血管容易破裂出血,造成活動性的病變,經由不斷地惡化導致視力減退1。
貳、AMD的病理與分類
造成AMD的病理機轉乃是個複雜的過程,圖一概要地描述發展為AMD的四個主要過程,包含:(1)脂褐質(lipofusin)的生成。(2)隱結的生成。(3)局部發炎反應以及(4)新生血管的產生2。
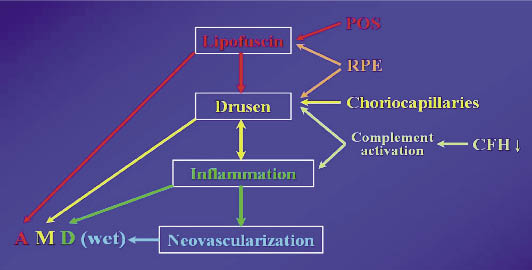
圖一 四個主要形成AMD病理機轉的過程
POS:photoreceptor outer segment光接受器外節
RPE:retinal pigment epithelium視網膜色素上皮層
CFH:complement factor H補體H因子
分類上,乾性AMD在黃斑部上的細胞呈現緩慢性地萎縮(圖二) 3,於RPE上產生隱結,造成視力緩慢性地退化。而濕性AMD由於從脈絡膜產生新生血管,當其往上延伸至黃斑部時,使得視網膜感光細胞無法平整的排列,造成感光細胞受光之後產生凌亂的影像,此時患者便有影像扭曲、歪斜的情況發生;且這些異常增生的血管管徑構造不良,容易破裂造成出血,初期僅侷限於RPE,當發生在黃班部時,將加速中央視覺上的缺失(圖三) 3,嚴重時血液將可能流入玻璃體,造成玻璃體出血,最終造成視力永久性喪失。這種濕性AMD的病灶深且容易出血,往往佔據的面積很大且損害中心視力最重要的中心凹,在治療上相當的棘手。
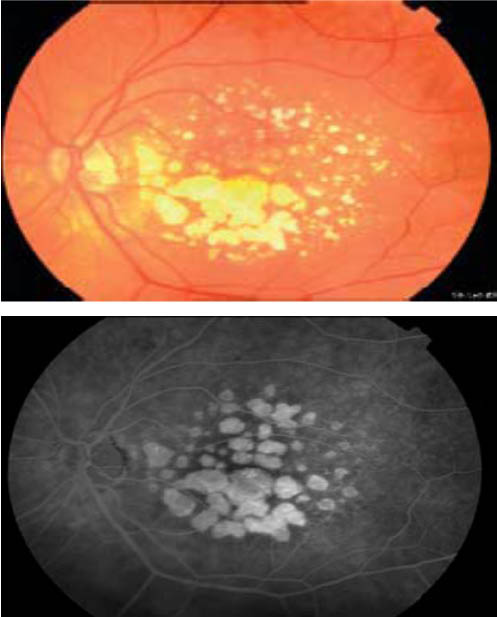
圖二 乾性AMD在後期階段出現隱結特徵:眼底彩色血管造影(左圖)與眼底螢光血管造影(右圖) 3
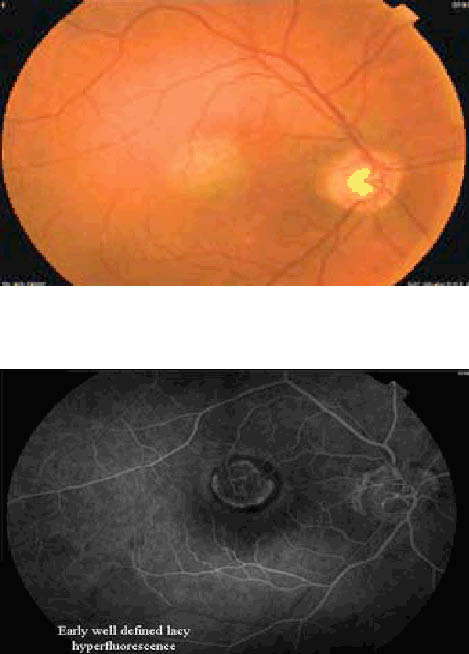
圖三 濕性AMD典型出現增生的脈絡膜新生血管:眼底彩色血管造影(左圖)與眼底螢光血管造影(右圖) 3
參、AMD的診斷
由於黃斑部的病變位置是在眼底的中央部位,因此醫師診斷此疾病必須深入眼底檢查,常利用眼底螢光血管攝影(fluorescein angiography, FAG)及循血綠(indocyanine green, ICG)攝影兩種檢查方式4,5;而阿姆斯勒方格(Amsler chart)檢查法則是適合病患自我檢查的方式6。
一、阿姆斯勒方格檢查法
這是種容易、方便且適合病患自我檢查的方法,對於疑是濕性AMD的患者可幫助發現早期症狀;如果已是濕性AMD患者,則可了解自我視力變化情況(是否有嚴重惡化情況發生),但此種檢查方式並無法取代醫院的眼睛與視力檢查。Amsler chart乃一張橫線與直線交織成的方格紙,其正中心有一個較大的黑點,用於患者眼睛聚焦的中心(圖四)。其使用方式為:(1)將方格紙放在視平線30cm之距離,光線須充足及平均。(2)如日常有配戴眼鏡者,則配戴原有眼鏡進行檢查。(3)用手蓋著左眼,右眼凝視方格表中心黑點。(4)左眼重複以上步驟檢查。
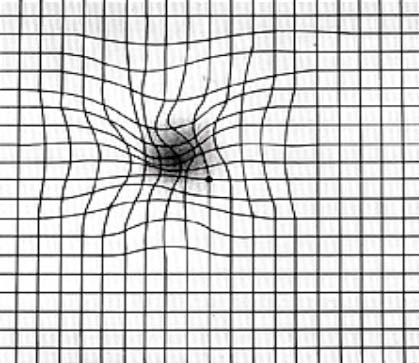
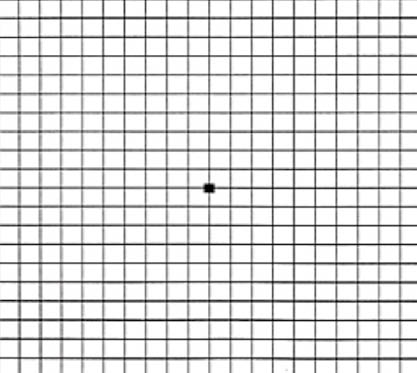
圖四 Amsler chart (左圖)、具CNV陽性反應症狀患者所看到的Amsler chart (右圖) 6
若有脈絡膜新生血管的陽性反應者,則會有以下情況發生:(1)線條彎曲、不清楚或顏色較黑、較淡。(2)無法對方格紙的中心點固視。(3)直線斷裂不連續、甚至某區域線條模糊不清或消失。如果有以上陽性反應症狀則代表是黃斑部病變的警訊,應儘快找眼科醫生做進一步的檢查6。
二、眼底螢光血管攝影(FAG)
FAG乃由病患血管打入螢光顯影劑,當螢光劑通過眼底血管時,將特定波長的藍光投射進入眼底,螢光劑受到特殊波長的光線激發後,會釋放出波長較長的黃綠光,利用特殊的底片可以接收這些黃綠光。因此可藉由判讀底片上接收光線的分佈與表現,有助於疾病的了解。FAG檢查法對於AMD的診斷價值在於:(1)首先,它可釐清患者是否真有黃斑部病變。(2)若發現病變,可由CNV之有無而鑑別其為濕性或乾性AMD。(3)最後可確切定位CNV的位置4,5。
三、眼底循血綠(ICG)攝影
ICG一般是在FAG無法做出確切診斷,而對CNV有高度懷疑時所作之檢查。當黃斑部病變大量出血或視網膜積水時,則須利用ICG找出CNV的確切位置。而ICG較FAG優良的地方在於:(1)可與血液中蛋白質結合,因此不會由脈絡膜微血管滲漏出去,有助於CNV之顯影。(2)受激發所釋放的波長較長,接近遠紅外光,能夠穿透色素性上皮和脈絡膜。(3)較不會被血紅素所吸收,比螢光劑穿透力更佳。(4)安全、副作用少,病人較易接受。但須注意的是ICG試劑含有碘,故對碘有過敏反應病史的患者,須小心使用4,5。
肆、AMD的治療發展趨勢
用來治療AMD的方法包括:(1)光凝固雷射(laser photocoagulation)。(2)經瞳熱療雷射(transpupillary thermotherapy,TTT)。(3)光動力療法(photodynamic therapy,PDT)。(4)抗血管生成療法(antiangiogenic therapy)。(5)營養補充療法與(6)合併療法。
一、光凝固雷射
在1990年代,光凝固雷射是唯一能夠治療濕性AMD的方法。此種療法乃利用高能量可見光燒灼病灶,造成組織凝固的方式來達到治療的效果,但療程中往往會傷及附近正常感光細胞,造成視力嚴重退化,且在治療5年內,約有一半的患者其新生血管會再度復發1。
二、經瞳熱療雷射(TTT)
TTT乃利用810nm的遠紅外光(能量低、照度低),以光生熱的熱療方式進行60秒療程,因病灶溫度升高緩慢,故較傳統雷射(高能量、0.5秒療程)來的安全。對於治療不佳或復發的病患,可採用適合的能量再次進行治療。但由於個人疾病不同與種族色素上皮層吸收熱能力亦不同,因此最大問題在於理想的治療閾值很難評估1-3。
三、光動力療法(PDT)
PDT須配合使用verteporfin(Visudyne®)的新型雷射治療方式。Visudyne是目前FDA(於2000年4月)唯一核准的光敏感藥物1,此種藥物有兩項特性:只會對特殊波長的光線產生光化學反應;只會聚積在脈絡膜新生血管,它的作用機轉是利用對血漿中LDL的高度親和能力,而由於新生血管膜上富含LDL受體,因此visudyne可以選擇性的聚集在新生血管內。當使用689nm的遠紅光照射時,會導致光化學反應,產生高破壞性的單氧自由基,引發新生血管組織的破壞,而此光化學反應只發生在新生血管內,因此可選擇性的閉合新生血管膜而不至於傷害到其他正常組織2,3。PDT的優點是使用689nm的光線照射83秒,造成50 J/cm2的光能量,此種療程無須評估患者的病況,適用於每位患者。
四、抗血管生成療法
濕性AMD患者之所以會有CNV的產生,其中一個主要因子是由於色素上皮會分泌血管內皮生長因子(vascular endothelial growth factor,VEGF),此種VEGF有兩種效果:使血管通透性增加(利於白血球及抗體滲透血管壁,修復發炎傷口)以及促進脈絡膜新生血管生成(此為濕性AMD的主要病因),因此抗血管生成療法試劑便(anti-VEGF agents)是阻斷各種CNV的增生途徑,來達到治療AMD的效果7,其中包含:(1)pegaptanib (Macugen®)。(2)ranibizumab (Lucentis®)。(3)bevacizumab (Avastin®)與類固醇藥物anecortave (Retaane®)。
(一)、Pegaptanib
Pegaptanib於2004年12月經FDA核准用來治療AMD,它是一個選擇性的RNA適體,用來抑制VEGF。根據研究結果用來治療各種階段的濕性AMD均有良好的效果。一般治療劑量為0.3mg,每六星期眼底注射給藥,療程為兩年。其序列與二級結構如圖五所示8。
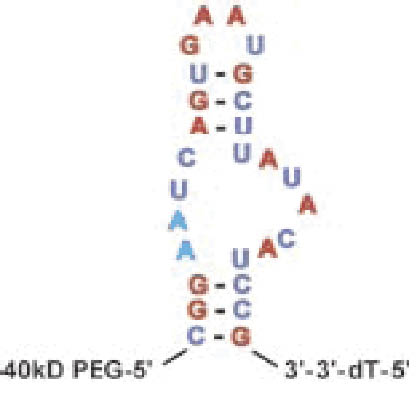
圖五 Pegaptanib的序列與二級結構8
(二)、Ranibizumab
Ranibizumab於2006年6月經FDA核准用來治療AMD,它是一個被設計來治療AMD的單株抗體藥物。一般治療劑量為0.5 mg,每四星期眼底注射給藥,療程為一年,大部分的患者能夠保持現有視力,少部分患者視力甚至進步改善。Ranibizumab禁用於高血壓病患,臨床試驗中最常被報告的副作用,包括結膜出血、眼睛痛、玻璃體漂浮物、眼內壓升高與眼內發炎9。
(三)、Bevacizumab
Bevacizumab一開始是被設計來對抗血管新生腫瘤的單株抗體藥物,在2004年2月FDA首先核准用來治療大腸直腸癌患者,其機轉主要可選擇性地結合VEGF,藉而阻止VEGF與內皮細胞上的受體結合,其治療方法為每14天以靜脈輸注方式給予5mg/kg。
而bevacizumab用來治療AMD是屬於off-label use(非適應症療法),在2005年開始有超過100篇以上的文獻,分享其用於眼科上的治療經驗,其給藥方式乃是將bevacizumab注射入眼睛玻璃體內,其劑量約為癌症使用劑量的1/300~400,通常每四個星期定期給予,須注意的是利用玻璃體內注射給藥,可能造成的併發症包括了眼壓上升或過低、視網膜或角膜損傷、白內障、視網膜剝離、出血及眼內炎等。治療的目標是防止患者視力持續的損傷,有些患者在治療後可恢復部分視力,但這並不代表能完全恢復視力,並且也不表示能夠防止疾病造成視力持續退化10。
(四)、Anecortave
Anecortave是一種類固醇藥物,可藉由抑制發炎反應,來減少色素上皮層分泌VEGF。治療方式是給於15 mg的劑量,利用管狀裝置裝在眼睛的後半部,長期持續輸送給藥。可大幅減少濕性AMD病人視力嚴重的損失。文獻上指出使用anecortave搭配PDT的治療方式效果較為顯著11。
五、營養補充療法
營養的運用與補充對於AMD患者扮演很重要的角色,攝取適當的維他命C、E、β胡蘿蔔素、氧化鋅及氧化銅對於乾性AMD患者的視力缺失有相當地幫助,眼科醫師普遍推薦攝取這些營養補充品。一項針對55~80歲的AMD患者研究(The Age Related Eye Disease Study,AREDS)建議每日應當攝取的AREDS營養處方,包含:維他命C 500mg、維他命E 400IU、β胡蘿蔔素15mg、氧化鋅80mg以及氧化銅2mg。
類胡蘿蔔素中的葉黃素(lutein)和玉米黃素(zeaxanthin)對於AMD患者也是有益處的,它們是屬於同質異構物。當飲食中這兩種色素經由吸收進入血液循環,會囤積在視網膜黃斑部,因此被稱作黃斑部色素(macular pigment, MP),屬於黃斑部的組成保護物質,它們對於眼睛保護的機制主要是藉由吸收對視網膜有害的藍光,且同時扮演抗氧化物質的角色,可預防自由基所引起的氧化傷害。葉黃素的建議劑量為6mg/day,人體並無法自行製造MP,唯一來源是經由食物吸收12。
六、合併療法
目前AMD的治療趨勢,朝著使用合併療法來增進患者的視力、治療次數的減少以及醫療費用的降低,其中可採行的方法包括:PDT、抗血管生成療法以及營養補充療法的相互配合。
伍、結論
AMD是西方國家老年人喪失視力的主因,初期造成的視力影響通常不被患者所注意,直到病程進展到嚴重階段或雙眼皆出現病變為時已晚,因此定期檢查及早發現病變是非常重要的。近年來使用PDT及抗血管生成療法使得在治療上快速地進步,但負擔的醫療費用卻相當的高昂(如表一、二所示) 13。合併性的療法除了治療新生血管的增生與破裂出血,還能保有患者現有的視力,防止繼續惡化,乃是目前治療AMD的主流。
表一 各國AMD患者逐年增加的財政負擔13
加拿大 |
法國 |
德國 |
西班牙 |
英國 |
印度 |
|
AMD患者每年花費金額(百萬歐元) |
768 |
1500 |
3300 |
686 |
1000 |
1200 |
表二 對於各種AMD治療的花費比較13
單次劑量花費(新台幣) |
總療程給藥次數 |
總花費金額(新台幣) |
|
PDT |
43,000 |
3 |
129,000 |
Macugen |
30,000 |
20 |
600,000 |
Lucentis |
43,000 |
20 |
860,000 |
Avastin |
1,300 |
20 |
26,000 |
參考資料:
1. Iu LP, Kwok AK: An update of treatment options for neovascular age-related macular degeneration. Hong Kong Med J 2007; 13: 460-70.
2. Nowak JZ: Age-related macular degeneration (AMD): pathogenesis and therapy. Pharmacological Reports 2006; 58: 353-63.
3. Smith TC, Lee L: Age related macular degeneration New developments in treatment. Aust Fam Physician 2007; 36: 359-61.
4. Cohen SY, Creuzot-Garcher C, Darmon J, et al: Types of choroidal neovascularisation in newly diagnosed exudative age-related macular degeneration. Br J Ophthalmol 2007; 91: 1173-6.
5. Yoon CK, Kyoung SE, Chang MH: Therapeutic effect of diode laser photodynamic therapy with ICG dye in ARMD: a case report. Kor J Ophthalmol 2007; 21: 55-60.
6. Frock TL: Gaining insight into age-related macular degeneration. J Am Acad Nurse Pract. 2002; 14: 207-13.
7. Kim R: Introduction, mechanism of action and rationale for anti-vascular endothelial growth factor drugs in age-related macular degeneration. Indian J Ophthalmol 2007; 55: 413-5.
8. Shukla D, Namperumalsamy P, Goldbaum M, et al: Pegaptanib sodium for ocular vascular disease. Indian J Ophthalmol 2007; 55: 427-30.
9. Singh RP, Kaiser PK: Role of ranibizumab in management of macular degeneration. Indian J Ophthalmol 2007; 55: 421-5.
10. Grisanti S, Ziemssen F: Bevacizumab: off-label use in ophthalmology. Indian J Ophthalmol 2007; 55: 417-20.
11. Regillo CD, D' Amico DJ, Mieler WF, et al: Clinical safety profile of posterior juxtascleral depot administration of anecortave acetate 15 mg suspension as primary therapy or adjunctive therapy with photodynamic therapy for treatment of wet age-related macular degeneration. Surv Ophthalmol 2007; 52:Suppl 1: S70-8.
12. Jones AA: Age related macular degeneration-should your patients be taking additional supplements? Aust Fam Physician 2007; 36: 1026-8.
13. Azad R, Chandra P, Gupta R: The economic implications of the use of anti-vascular endothelial growth factor drugs in age-related macular degeneration. Indian J Ophthalmol 2007; 55: 441-3.
The discussion of macular degeneration and its therapeutic trend
Yung-Hung Hsieh*, Tung-Pao Yang*, Chun-Yuan Chen*, Chun-Cheng Liao#
*Pharmacist, Taichung Armed Forces General Hospital
# Doctor, Taichung Armed Forces General Hospital
Abstract
In developed countries, age-related macular degeneration (AMD) is the leading cause of irreversible visual loss in the elderly. Two main forms of this disease are recognized: the dry form and the wet form. The pathophysiology of AMD is complex and there are at least four processes contribute to the disease, i.e. lipofuscinogenesis, drusogenesis, local inflammation and neovascularization. Fluorescein angiography (FAG) and indocyanine green (ICG) angiography are commonly used methods of diagnosis of AMD. In the 1990s, laser photocoagulation was the only available treatment for wet AMD, but more than half of patients have recurrent choroidal neovascularization (CNV) within 5 years. Transpupillary thermotherapy (TTT) is a mild thermal laser directed toward the abnormal vessels identified near the macular. Photodynamic therapy (PDT) with verteporfin (Visudyne®) is an effective treatment for neovascular AMD. Antiangiogenic therapy with anti-vascular endothelial growth factor agents (anti-VEGF agents), such as pegaptanib (Macugen®), ranibizumab (Lucentis®) and bevacizumab (Avastin®), have recently been approved for clinical use. In diet manipulation and supplementation, lutein and zeaxanthin are playing a role of modifying the risk of disease progression in AMD patients by absorbing of blue light, which will damage the retinal tissues. They may also play a role as antioxidants. Recent trend in combination therapy of AMD included PDT, antiangiogenic therapy and nutritional supplements.
Key words:
age-related macular degeneration (AMD), transpupillary thermotherapy (TTT), photodynamic therapy (PDT), anti-vascular endothelial growth factor agents (anti-VEGF agents), lutein

