摘要
肝素引起血小板低下 (heparin-induced thrombocytopenia,HIT) 是一種與使用 heparin 有相關的副作用反應,基本上可分為非免疫型 type I HIT 與免疫型 type II HIT。當肝素引發免疫型反應時,heparin 會與 PF4 結合形成 heparin-PF4 complex,導致抗體產生,抗體隨之與其形成 heparin-PF4 -antibody complex,活化凝血機轉的一連串變化,產生凝血酶和更進一步活化血小板,增加靜脈或動脈血栓形成的危險。然而 HIT 的確定診斷並不容易,仍有許多未明之處,除了血液檢驗值如血小板數與臨床表徵如血栓形成外,亦應配合實驗室檢測如血小板活化試驗 SRA (serotonin release assay) 和抗原試驗 ELISA (enzyme-linked immunosorbent assay) 等項目當診斷的依據。當疑似 HIT 時,應停用 heparin,給予非 heparin 的替代性抗凝劑如直接凝血酶抑制劑和 Xa 因子對抗劑等藥物治療,抑制凝血酶的生成,以減少血栓之形成。本文藉由 HIT 之分類、病理機轉、臨床表現、診斷依據和治療對策之文獻,探討肝素引起血小板低下症及案例報告。
關鍵字: 肝素、血小板低下、血栓形成、heparin、HIT、heparin-induced thrombocytopenia
壹、前言
肝素引起之血小板低下是一種與使用 heparin 有相關的副作用反應,基本上可分為非免疫型 type I HIT 與免疫型 type II HIT 1。輸注 heparin 後引起的血小板數減少,在大部分案例這種現象是非免疫性反應,且血小板低下情形是輕微的 (血小板數很少低於100 × 109 cells/L),亦無出血或血栓形成等情況2,稱為 type I HIT,可能在 heparin 輸注的前幾天內發生,細項參考表一1。然而其它與非輸注 heparin 有關的因素諸如敗血症、輸血、藥物反應等,也可能誘發血小板低下3。Type I HIT 即使沒有停用 heparin,亦無特別處理,血小板數在幾天內可能逐漸回復4。然而輸注 heparin 引起的血小板低下也可能與免疫反應有關,稱作 type II HIT,它是一種嚴重且易引起血栓性併發症,可能導致全身栓塞反應5。
表一 免疫型與肝素有關的血小板低下 vs 非免疫型與肝素有關的血小板低下1
變項 |
免疫型 HIT ( type II HIT ) |
非免疫型HIT ( type I HIT ) |
發生頻率 |
2-3 % |
10-30 % |
血小板數減少 |
中度或嚴重 |
輕微 |
肝素起始治療後發生HIT 之時間 |
大於五天 (最近若曾接受肝素治療則發生天數可能更少) |
小於五天 |
HIT 抗體 |
出現 |
缺乏 |
血栓形成之危險性 |
高 |
低 |
處置 |
停用肝素、施予替代性抗凝劑治療 |
觀察 |
貳、案例報告
江女士,72歲,有高血壓與冠狀動脈疾病史。這次因胸痛再次入院,3月19日心導管檢查顯示右冠狀動脈與前下降肢有70-80%狹窄,於是執行冠狀動脈氣球擴張術及置入支架,但不幸的在手術執行過程中發生心因性休克,於是置入主動脈內氣球幫浦 (intra-aortic balloon pump,IABP),與葉克膜體外維生系統 (extra-corporeal membrane oxygenation ,ECMO),以維持心肺功能,隨後被轉送入冠狀動脈加護病房接受更進一步治療,治療藥物,如表二。住院中因有發燒且白血球與嗜中性上升情形,疑似 IABP 或 ECMO 之管路引起的感染,於是給予經驗性抗生素治療。由於病人置入 IABP 與 ECMO,為了防止其引起栓塞,因此同時自3月19日開始就給予肝素輸注,但血小板數從3/19 (168 × 109 cells/L) 至3/24 (24 × 109 cells/L) 一路往下降,如表三;而病人身體也出現多處瘀斑情形,故疑似肝素所引起之血小板低下,在 IABP 與 ECMO 移除後馬上停用肝素,隨後血小板數逐漸回復。本案例依HIT之 4Ts 評量表 (表四) 評估為5分及 Naranjo scale (表五) 評估為3分,中等可能或可能為肝素引起血小板低下症。
表二 病人住院期間用藥
藥名 / 劑量 |
2010/3/19 |
3/20 |
3/21 |
3/22 |
3/24 |
3/25 |
3/26 |
Aspirin 100 mg/tab |
1 pc QD |
--- |
--- |
--- |
--- |
--- |
--- |
Clopidogrel 75 mg/tab |
1 pc QD |
--- |
--- |
--- |
--- |
--- |
--- |
Captopril 25 mg/tab |
1/4 pc TID |
--- |
--- |
--- |
DC |
||
Furosemide 20 mg/amp |
1pc BID |
--- |
--- |
--- |
DC |
||
Isosorbile dinitrate 10 mg/tab |
1/2 pc TID |
--- |
--- |
--- |
DC |
||
Heparin 25000 U/vial |
20000 U in N/S 500 cc run 12 ml/hr adjust 2 ml/hr to keep ACT 180-200 sec |
--- |
--- |
--- |
DC |
||
Ceftriaxone 500 mg/vial |
2pc Q12h |
--- |
--- |
--- |
--- |
--- |
--- |
Teicoplanin 200 mg/vial |
2pc QD |
--- |
2pc QOD |
--- |
--- |
--- |
--- |
Dopamine 200 mg/amp |
4pc in 500 mL D5S run 30 mL/hr |
--- |
--- |
--- |
|||
Famotidine 20 mg/amp |
1pc Q12h |
--- |
--- |
ACT : activated clotting time
表三 病人住院期間血液檢驗數值
血液 |
單位 |
參考值 |
2010/3/19 |
3/21 |
3/23 |
3/24 |
3/25 |
3/26 |
WBC |
1000/UL |
M3.9-10.6 F3.5-11 |
14.5 |
23.7 |
12.8 |
10.5 |
8.0 |
8.3 |
RBC |
milon/UL |
M4.5-5.9 F4.0-5.2 |
3.43 |
4.81 |
3.69 |
2.90 |
3.21 |
3.11 |
HGB |
g/dL |
M13.5-17.5 F12-16 |
9.6 |
13.2 |
10.6 |
8.6 |
9.4 |
9.2 |
HCT |
% |
M41-53 F36-46 |
28.8 |
38.4 |
30.6 |
25.3 |
27.4 |
27.5 |
MCV |
FL |
80-100 |
84 |
79.8 |
82.9 |
87.2 |
85.4 |
88.1 |
MCH |
pg/Cell |
26-34 |
28 |
27.4 |
28.7 |
29.7 |
29.3 |
29.6 |
MCHC |
g/dL |
31-37 |
33.3 |
34.4 |
34.6 |
34.1 |
34.3 |
33.6 |
PLATELET |
1000/cmm |
150-400 |
168 |
118 |
43 |
24 |
48 |
89 |
SEGMENT |
% |
55-71 |
86 |
85 |
95 |
96 |
92.5 |
83.6 |
P.T |
sec |
10 |
11.1 |
|||||
INR |
0.97 |
1.09 |
||||||
APTT |
sec |
28.5 |
92.6 |
|||||
ACT |
sec |
182 |
198 |
221 |
202 |
cmm: cubic millimeter; mm3
表四 疑似肝素引起血小板低下 (HIT) 之4Ts分數評估量表*9
分類 |
2 分 |
1分 |
0分 |
血小板低下 |
血小板數下降大於基準值的50 %或最低點介於20-100 × 109 cells/L |
血小板數下降介於基準值的30-50 % 或最低點介於 10-19 × 109 cells/L |
血小板數下降小於基準值的30 %或最低點小於10 × 109 cells/L |
血小板數下降的時間 |
肝素起始治療後5-10天或若過去30天內曾使用肝素則小於等於1天 |
超過10天或不清楚或若過去30-100天內曾使用肝素則小於等於1天 |
最近未曾使用肝素 |
血栓形成或有其它後遺症 |
證實為血栓形成、皮膚壞死、或肝素輸注後引起急性系統性反應 |
進展性、復發性、或沈靜性血栓形成;紅斑性皮膚病灶 |
無 |
引起血小板低下的其它原因 |
不明顯 |
可能 |
明確 |
* 肝素引起血小板低下之可能性經由4T量表四項分類分數加總:高度 (6至8分)、中度 (4至5分)、低度 (0至3分)
表五 藥物不良反應之相關性與嚴重性評估 Naranjo Scale10
是 |
否 |
不知 |
|
1.以前是否有關於此種不良反應確定的研究報告? |
■ +1 |
□ 0 |
□ 0 |
2.此種不良反應是否發生於服藥之後? |
■ +2 |
□ -1 |
□ 0 |
3.當停藥或服用此藥之解藥,不良反應是否減輕? |
■ +1 |
□ 0 |
□ 0 |
4.停藥一段時間再重新服用此藥,同樣的不良反應是否再度發生? |
□ +2 |
□ -1 |
■ 0 |
5.有沒有其他原因(此藥物以外)可以引起同樣之不良反應? |
■ -1 |
□+2 |
□ 0 |
6.當給予安慰劑時,此項不良反應是否會再度發生? |
□ -1 |
□ +1 |
■ 0 |
7.此藥物的血中濃度是否達到中毒劑量? |
□ +1 |
■ 0 |
□ 0 |
8.對此病人而言,藥物劑量與不良反應的程度是否成正向關係? |
□ +1 |
□ 0 |
■ 0 |
9.病人過去對同樣或類似藥物是否也產生同樣的不良反應? |
□ +1 |
■ 0 |
□ 0 |
10.此項不良反應是否有客觀的證據證明是藥品引起的 |
□ +1 |
■ 0 |
□ 0 |
總分 3 ;判斷屬於下列何者:
□≤0分,存疑 ■1-4分,可能 □ 5-8分,極有可能 □≥9分,確定
參、討論
一、HIT 之病理機轉
自由型的 heparin 無致免疫性,但當它結合於血小板表面會導致血小板中α顆粒球釋放血小板第四因子 (platelet factor 4, PF4),而 heparin 會與 PF4 結合形成複合體 (heparin-PF4 complex),此複合體就具有致免疫性,它會引發抗體 (antibody, Ab) 產生,此種抗體主要以 immunoglobulin G 為主;當抗體與 heparin-PF4 complex 發生反應時會形成 heparin-PF4 –Ab (IgG) complex,此種大分子結構物會結合於血小板的 FcγRIIa 接受體上,導致血小板衍生的促凝血微顆粒如 serotonin、histamine 和 adenosine diphosphate 等釋放,而這些促凝血物質可活化凝血機轉的一連串變化,產生凝血酶和進一步活化血小板,增加靜脈或動脈血栓形成的危險。除此之外,heparin-PF4-Ab complex 也會結合於內皮細胞表面導致內皮細胞受損和釋放組織因子,更進一步加速血栓形成,增加栓塞事件的危險性1,6。以上病理機轉,如圖一6。
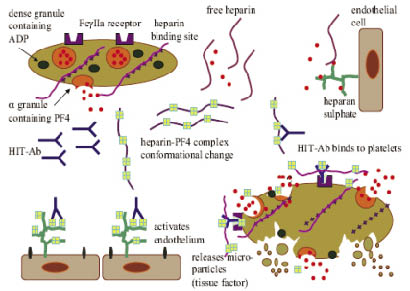
圖一 HIT 之病理機轉6
二、診斷和臨床表現
要診斷 HIT 可用臨床標準項目如血小板低下、血栓形成和實驗室檢測如血小板活化、血清抗原等試驗當基準。
(一)血小板低下和血小板數監測
血小板數減少是HIT的主要表現,依據 2008 年出版的 ACCP (American college of chest physicians) 指引顯示7,監測血小板數推薦用於 heparin 治療的中高危險性病人。在輸注 heparin 期間若發生血小板板低下或血小板數下降大於基礎值50%時,就要懷疑 HIT,而典型的發生時間是輸注 heparin 後的5至14天內。當疑似 HIT 時,鑑別診斷將包括非 heparin 所引起的其它原因如敗血症、其它藥物等1。
(二)血栓形成
血栓的形成時間無法預期,從血小板數下降到回復期,甚至停止 heparin 治療後皆可能發生。此種與 HIT 有關的血栓可能發生於任何血管部位,靜脈血栓典型發生於外科手術後病人,而動脈血栓常發生於心血管疾病病人。在 heparin 輸注後若出現紅斑性皮膚病灶或瀰漫性血管內凝血等情形,可能也是 HIT 的表現8。
(三)實驗室診斷
有兩種主要的分析方法常使用於診斷 HIT,一種是血小板活化試驗例如 SRA (serotonin release assay);另一種為抗原試驗例如 ELISA (enzyme-linked immunosorbent assay)。Warkentin 等學者9提出4T量表來診斷 HIT,此4T量表項目如表四。
三、HIT 治療對策
HIT 的治療目標是藉由減少凝血酶形成和血小板活化,以降低血栓的危險。當 HIT 診斷確立或高度疑似 HIT 時,應停止 heparin 的治療,同時給予非 heparin 的替代性抗凝劑治療,以減少血栓形成,替代性抗凝劑如表六1。由於凝血酶在 HIT 的病理機轉擔任重要的角色,於是直接凝血酶抑制劑和 Xa 因子對抗劑,可抑制凝血酶的生成,在 HIT 的治療上是合理的用藥1,7。
表六 治療 HIT 之替代性抗凝劑*1
變項 |
Argatroban |
Lepirudin |
Bivalirudin |
Danaparoid |
Fondaparinux |
活性 |
直接凝血酶抑制 |
抗凝血酶 |
抗凝血酶 |
抗第十凝血因子 |
抗第十凝血因子 |
排除 |
肝膽 |
腎 |
酵素(80%),腎 |
腎 |
腎 |
半衰期 |
40-50分鐘 |
80分鐘 |
25分鐘 |
18-24小時 |
17-20小時 |
監測 |
aPTT, ACT |
aPTT, ACT, ET |
aPTT, ACT, ECT |
Anti-Xa level |
Anti-Xa level |
* aPTT : activated partial thromboplastin time,活化部份凝血酶原時間;ACT : activated clotting time,活化凝血時間; ECT : ecarin clotting time,ecarin 凝血時間
四、本案例的 HIT 分析討論
依本案例表四,HIT 之 4Ts 分數評估量表,血小板數下降的最低點是發生在3/24 (24×109 cells/L),就第一項血小板低下評估為2分;此情形是發生在3/19 heparin 使用後的第五天,就第二項評估為2分;除了血小板數下降,病人身體也出現多處瘀斑情形,就第三項評估為1分 (紅斑性皮膚病灶);由於本案例也出現明確可能引起血小板低下的其它原因如敗血症、藥物 clopidogrel 等,因此就第四項評估為0分。以上總評為5分,故本案例發生 HIT 的可能性為中度。本案例 HIT 若再依 Naranjo Scale 10如表五來評估,第一項以前是否有關於此種不良反應確定的研究報告 (+1分);第二項此種不良反應是否發生於服藥之後 (+2分);第三項當停藥或服用此藥之解藥,不良反應是否減輕 (+1分);第五項有沒有其他原因 (此藥物以外) 可以引起同樣之不良反應 (-1分),總評為3分,屬於可能。由於本院未引進直接凝血酶抑制劑和 Xa 因子對抗劑,因此未給予這些非 heparin 的替代性抗凝劑治療,所幸本案例在停用 heparin 後血小板數已逐漸回復。
肆、結論
雖然肝素引起之非免疫型血小板低下是自限性,但若是免疫型,則其引起的副作用可能非常嚴重。然而 HIT 的確定診斷並不容易,仍有許多未明之處,除了血小板數與臨床表徵外,亦應配合實驗室檢測。當疑似 HIT 時,應停用 heparin,給予非 heparin 的替代性抗凝劑如直接凝血酶抑制劑和 Xa 因子對抗劑等藥物治療,抑制凝血酶的生成,以減少血栓之形成。
參考資料:
1. Shantsila E, Lip GY, Chong BH. Heparin-induced thrombocytopenia: a comtemporary clinical approach to diagnosis and management. Chest 2009; 135: 1651-1664.
2. Chong BH. Heparin-induced thrombocytopenia. J Thromb Haemost 2003; 1: 1471-1478.
3. Baldwin ZK, Spitzer AL, Ng VL, et al: Contemporary standards for the diagnosis and treatment of heparin induced thrombocytopenia (HIT). Surgery 2008; 143: 305-312.
4. Aster RH. Heparin-induced thrombocytopenia and thrombosis. N Engl J Med 1995; 332: 1374-1376.
5. Warkentin TE, Levine MN, Hirsh J, et al: Heparin induced thrombocytopenia in patients treated with low-molecularweight heparin or unfractionated heparin. N Engl J Med 1995; 332: 1330-1335.
6. Davenport A. Antibodies to heparin-platelet factor 4 complex: pathogenesis, epidemiology, and management of heparin-induced thrombocytopenia in hemodialysis. Am J Kidney Dis 2009; 54: 361-374.
7. Warkentin TE, Greinacher A, Koster A, et al: Treatment and prevention of heparin-induced thrombocytopenia: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th Edition). Chest 2008; 133(suppl): 340S-380S.
8. Bartholomew JR, Begelman SM, Almahameed A. Heparininduced thrombocytopenia: principles for early recognition and management. Cleve Clin J Med 2005; 72(suppl): S31-S36.
9. Warkentin TE, Heddle NM. Laboratory diagnosis of immune heparin-induced thrombocytopenia. Curr Hematol Rep 2003; 2: 148-157.
10. Naranjo CA, Sellers EM, Sandor P et al: A method for estimating the probability of adverse drug reactions. Clin Pharmacol Ther 1981; 30: 239-245.
Heparin-Induced Thrombocytopenia and A Case Report
Chun-Chi Chiu1, Ping-Yi Lee1, Chi-Wen Chiang2
Department of Pharmacy, Kaohsiung Chang Gung Memorial Hospital1
Department of Pharmacy, Ping-tung Hospital, Department of Health2
Abstract
Heparin-induced thrombocytopenia (HIT) is a adverse effect associated with heparin use. Essentially, it can be divided into nonimmune type I HIT and immune type II HIT. When heparin induced immune response, it binds to platelet factor 4 (PF4) and the heparin-PF4 complex leading to antibody formation. The heparin-PF4-antibody complex then activates the contact coagulation cascade to produce thrombin and further platelet activation, leading to increase the risk of thrombosis in venous or artery. HIT is often difficult to diagnose, there are still many unknown. In addition to laboratory data (eg, platelet count) and clinical presentation (eg, thrombosis), the serotonin release assay and the enzyme-linked immunosorbent assay are commonly used in the diagnostic testing for HIT. When HIT is suspected, heparin administration should be discontinued, Alternative nonheparin anticoagulant therapy (eg, direct thrombin inhibitor and anti-factor Xa agent) should be initiated promptly for inhibiting thrombin and reducing thrombosis. In this article, we discussed the category, pathogenesis, clinical presentation, diagnosis and management of heparin-induced thrombocytopenia and a case report.

