摘要
Vinorelbine 的衛署適應症為治療非小細胞肺癌或轉移性乳癌藥品,常見腸胃道的不良反應為噁心、嘔吐、腹瀉,以及影響腸胃自主神經系統造成便秘,而引起偽膜性結腸炎則為較罕見的副作用。本案例報告一位89歲非小細胞性肺癌的女性病人,疑似因使用 vinorelbine 引起偽膜性結腸炎,給予 metronidazole 合併 vancomycin 治療後病情才緩解,藉此案例報告提醒臨床同仁,在癌症病人使用抗癌藥時,無論是否有使用抗生素,若發生嚴重持續性的腹瀉,仍須將抗癌藥引起偽膜性結腸炎之可能性列入考慮。
關鍵字: vinorelbine、偽膜性結腸炎、pseudomembranous colitis (PMC)、腹瀉、藥物不良反應
壹、前言
偽膜性結腸炎 (Pseudomembranous colitis, PMC) 的致病菌種-困難梭狀桿菌 (Clostridium difficile) 易在藥物改變腸內菌種環境時,造成患者感染性的腹瀉。常見引起偽膜性結腸炎的藥品是廣效性抗生素或對厭氧菌類具感受性之抗生素1,2,但近來研究發現某些抗癌藥如:長春花鹼類藥品 vinorelbine 也會增加偽膜性結腸炎發生3,4。相對抗生素引起的偽膜性結腸炎,肇因於抗癌藥的案例鮮少報導,主要是其臨床表現不易區分以及癌症病人用藥複雜所致。
貳、病例報告
89歲女性病人於98年11月診斷發現有胸膜轉移之非小細胞肺癌,開始以每週口服兩顆抗癌藥品 vinorelbine 30 mg 治療,之後在99年2月因泌尿道感染入院治療並暫停 vinorelbine 的使用,住院期間以 cefazolin (2/3-2/5) 與 imipenem (2/6-2/11) 治療泌尿道感染,病人情況改善後於2月13日出院,以口服 ciprofloxacin (2/11-17) 治療。
病人於2月19日恢復每週口服兩顆 vinorelbine 30 mg 治療,但2月26日返診時發現白血球低下 (2.28×103/mm3),故再暫停 vinorelbine 使用,至3月5日白血球回復 (6.0×103/mm3)後,在3月6日與3月7日嘗試使用每週1顆的 vinorelbine 30 mg,但在3月12日白血球又再發生低下 (2.15×103/mm3),故又停用 vinorelbine。
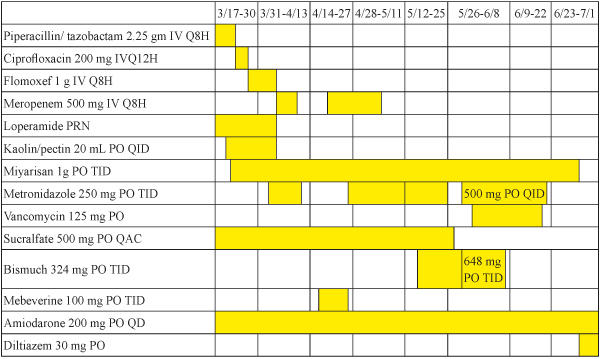
3月17日病人因 Pseudomonas aeruginosa 引起之肺炎感染入加護病房治療,當時白血球為1.39×103/mm3 (經計算嗜中性白血球為55.6/cumm),投與 piperacillin/tazobactam 與 vancomycin 治療,後依細菌培養與感染控制情形改為 ciprofloxacin (3/25-3/29)、flomoxef (3/29-4/1) 與 meropenem (4/1-4/8),雖肺炎感染症狀顯著改善,但病人當日入院時即合併嚴重腹瀉,初步懷疑為口服抗癌藥引起,先給予 kaopectin 與 imodium 治療,但腹瀉狀況未緩解,經腹部電腦斷層掃描檢查後,懷疑是困難梭狀桿菌感染 (以下簡稱 CDI),立即口服投與 metronidazole 250 mg TID,經投藥後腹瀉狀況有明顯改善,至3月31日查驗C. difficile Toxin A+B 確診為 CDI 感染,於4月8日療程結束後病人腹瀉已減緩。
病人於4月14日再度發生肺炎感染,使用 meropenem (4/17-5/1) 並獲得改善,但病人於4月24日又發生嚴重腹瀉,細菌培養 C.difficile 與 C.difficile Toxin A+B 皆為陽性反應,故再投與 metronidazole 250 mg TID (4/27-5/6),投藥後腹瀉症狀即有改善,但 metronidazole 療程結束後隔天又再開始嚴重腹瀉,5月11日又再培養出 C.difficile,故5月12日又再投予 metronidazole 250 mg TID 持續治療,5月13日檢驗 C.difficile Toxin A+B 仍呈陽性,至5月25日又開始嚴重腹瀉,經會診感控醫師建議,於6月1日起合併口服 vancomycin 125 mg QID 與 metronidazole 500 mg TID 使用。
投與合併治療 (6/1-6/12) 後,病人腹瀉狀態獲得改善,此外再次檢查 C.difficile toxin 與培養 C.difficile 亦皆呈陰性反應,安排病人於6月28日出院,病人返診紀錄並無腹瀉再產生。
綜合以上病人病程,以 Naranjo scale 評估本次 vinorelbine 造成偽膜性結腸炎的不良反應案例為4分,為「可能」的不良反應 (表一:不良反應悉以 Naranjo Questionnaire評估,表二:住院過程用藥記錄,表三:相關檢驗值)。
表一 Naranjo Questionnaire 藥物不良反應可能性之評估
問題 |
是 |
否 |
不 知 |
1. 以前是否有關於此種不良反應確定的研究報告? |
+1 |
0 |
0 |
2. 此種不良反應是否於服藥之後發生? |
+2 |
-1 |
0 |
3. 當停藥或服用此藥之解藥,不良反應是否減輕? |
+1 |
0 |
0 |
4. 停藥一段時間再重新服用此藥,同樣的不良反應是否再度發生? |
+2 |
-1 |
0 |
5. 有沒有其他原因 (此藥品以外) 可以引起同樣的不良反應? |
-1 |
+2 |
0 |
6. 當給予安慰劑時,此項不良反應是否也會再度發生? |
-1 |
+1 |
0 |
7. 此藥品的血中濃度是否達到中毒劑量? |
+1 |
0 |
0 |
8. 對此病人而言,藥品劑量與不良反應的程度是否成正向關係? |
+1 |
0 |
0 |
9. 病人過去對同樣或類似藥品是否也產生同樣的不良反應? |
+1 |
0 |
0 |
10. 此項不良反應是否有客觀的證據? |
+1 |
0 |
0 |
總分 4 分 |
|||
註: 總分分數 ≥ 9:可能性極高;5-8:可能性高;1-4:可能;<1:存疑
表二 病人住院用藥一覽表
表三 生化檢驗值
3/17 |
3/20 |
3/22 |
3/25 |
3/29 |
4/1 |
4/5 |
4/8 |
4/12 |
4/17 |
4/21 |
4/26 |
5/2 |
5/18 |
5/31 |
6/7 |
6/14 |
6/23 |
|
WBC (103/uL) |
1.39 |
11.2 |
13 |
16.5 |
29.9 |
22.7 |
12 |
12.1 |
7.7 |
22.3 |
20.3 |
6.75 |
12.8 |
13.7 |
13.8 |
10.7 |
5.6 |
5.2 |
Neutro (%) |
2 |
75.8 |
74.5 |
60 |
91.5 |
91 |
69 |
74.1 |
71.9 |
96 |
87.4 |
63.9 |
65.2 |
80.7 |
80.3 |
77 |
55.8 |
59.5 |
Lym (%) |
60 |
16.4 |
16.4 |
22 |
3 |
1 |
11 |
16 |
17 |
2.7 |
7.6 |
24.9 |
26.9 |
12.1 |
14 |
14 |
32.3 |
25.8 |
Mono (%) |
35 |
7.6 |
8.6 |
5 |
3 |
3 |
8 |
5.6 |
6.8 |
1 |
4.3 |
4.7 |
5.2 |
6.1 |
4.2 |
7 |
6.3 |
7.1 |
Eosin (%) |
0 |
0.1 |
0.2 |
0 |
0.5 |
0 |
7 |
3.9 |
3.4 |
0.1 |
0.5 |
5.5 |
2.2 |
0.9 |
1.3 |
1 |
3.8 |
6.3 |
Baso (%) |
1 |
0.1 |
0.3 |
2 |
0 |
0 |
2 |
0.4 |
0.9 |
0.2 |
0.2 |
1 |
0.5 |
0.2 |
0.2 |
0 |
1.8 |
1.3 |
Band (%) |
2 |
0 |
0 |
11 |
2 |
5 |
2 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
1 |
0 |
0 |
參、討論
一、藥品與偽膜性結腸炎的相關性
評估本案例造成偽膜性結腸炎之危險因子如下。
(一)抗生素的使用
病人於2月3日因泌尿道感染住院時曾有使用抗生素治療二週,雖然依據文獻投與抗生素到 CDI,其發生時間從第1天到10週後都有,但一般最常發生的時間則是投藥後3至7天內產生症狀2,故該案例因抗生素發生偽膜性結腸炎可能性較小。
(二)抗癌藥的使用
1. 抗癌藥品引起嗜中性白血球低下:Gorschluter 與 Kirkpatrick 的回溯性研究中發現,癌症病人在抗癌藥品治療後,若有嗜中性白血球低下情形,則與偽膜性結腸炎發生率有正相關性5-7,故併有嗜中性白血球低下的癌症病人,在發生腹瀉時,更需注意是否有 CDI 的發生,Gorschluter 等人更於文獻中指出,如癌症病人之前有合併使用抗生素,且在隨後抗癌藥治療中有嗜中性白血球低下症狀,則引起偽膜性結腸炎的機率將顯著提升。
2. 抗癌藥品的特性,在 Anand 等人的文獻報告發現,投與抗癌藥後發生偽膜性結腸炎的時間從3天到5週不等8,該文獻統計較常見的化療藥有 methotrexate 與 doxorubicin,本案例與 Wong ASC 及 Ansari J 的案例報告比較3,4,其疾病進展過程類似 (表四),故本案發生膜性結腸炎應與 vinorelbine 相關性較高。
表四 Vinorelbine 造成偽膜性結腸炎的相關文獻比較3,4
案例 |
本次個案報告 |
Wong et al (2001) |
Ansari et al (2010) |
主診斷 |
非小細胞性肺癌 |
肺癌 |
乳癌 |
癌症治療藥品 |
(口服) vinorelbine 30 mg 2# qw |
(注射) carboplatin day 1 + vinorelbine day 1/day 8 (cycle:q3w) |
(注射) trastuzumab day 1 + vinorelbine day1 (cycle:7days) |
Neutropenia 發生 |
發生在投藥後1週 |
第1個cycle發生, 第2個cycle調整20%劑量,治療後 neutrophil:740/mm3 |
neutrophil:700/mm3 |
腹瀉發生點 |
第2次投藥後7天 |
第2個cycle後17天 |
第4個 vinorelbine cycle後10天 |
治療偽膜性結腸炎藥品 |
口服 metronidazole,後合併 vancomycin 注射劑使用 |
使用 metronidazole,後來併發巨結腸症,改用口服 vancomycin |
口服 vancomycin合併metronidazole 靜脈注射 |
預後 |
治癒 |
死亡 |
死亡 |
二、偽膜性結腸炎的治療
依現有的偽膜性結腸炎治療準則,先停用疑似致病藥品,並依 SHEA-IDSA 治療指引 (表五) 方式投與藥物治療9,藥品引發偽膜性結腸炎治療方式大抵相同,但 Gorschluter 等人研究發現,曾發生嗜中性白血球低下症的病人對於 metronidazole 治療反應率較低 (90.9% 相對於 94%),但對 vancomycin 治療反應率相似5。
復發性偽膜性結腸炎的病人,C.difficile 鮮少對 metronidazole 或 vancomycin 有抗藥性,故可再投與相同抗生素治療,二度復發病人則以「漸減劑量式治療」合併「脈衝性治療」以低劑量長期投與 vancomycin 避免再發10,若仍持續復發則可用口服 rifaximin (400-800 mg/day;分2至3次投予) 合併 vancomycin (125 mg/次;一天四次投與)治療14天1。
本案例除抗生素治療亦合併益生菌使用,但益生菌在 CDI 治療角色上仍有爭議,Dendukuri N 等人回顧文獻發現;僅 McFarland LV 使用酵母益生菌合併 vancomycin 或 metronidazole 的試驗於治療 CDI 上有明顯結果,其他試驗療效皆不明確11。而在 SHEA-IDSA 治療指引也不建議益生菌首線用於 CDI,因為支持數據有限且可能有潛在血液感染風險9。
目前用於治療偽膜性結腸炎新型藥物,包含有 C. difficile toxins A (CDA1)/B (CDB1)的單株抗體,一項84天使用單株抗體的臨床試驗中(n=200),無論合併metronidazole 或 vancomycin,皆比單用 metronidazole 或 vancomycin 有更低復發率 (7% vs. 25%; p<0.001),但對整體的住院率並無明顯改善12;而另一種則為巨環內酯類抗生素 (fidaxomicin),試驗證實 fidaxomicin 與 vancomycin 有相同的治癒率,但 fidaxomicin 擁有更低的偽膜性結腸炎復發率 (13.3% vs. 24.0%, p = 0.004)13,目前美國食品藥物管理局已核准 fidaxomicin 上市,作為治療偽膜性結腸炎用藥上的另一種選擇。
表五 偽膜性結腸炎的治療9
臨床症狀/治療分類 |
治療藥品 |
|
首次發生 |
輕微或中度 (白血球增加≤ 15,000 cells/mL 或 serum creatinine 比發病前增加<1.5倍) |
metronidazole 500 mg 口服一天三次,療程為10至14天 |
嚴重 (白血球增加≥15,000 cells/mL 或serum creatinine 比發病前增加>1.5倍) |
vancomycin 125 mg 口服一天四次,療程為10至14天 |
|
嚴重、有併發症 (低血壓或休克、腸阻塞、巨結腸) |
vancomycin 500 mg 口服或鼻胃管灌注一天四次併用 metronidazole 500 mg 每8小時靜脈注射,若腸完全阻塞則考慮用直腸灌注 vancomycin |
|
二度復發 |
漸減劑量式治療 |
vancomycin 125 mg 每天四次治療14天,之後投與 vancomycin 125 mg 每天二次治療7天,之後 vancomycin 125 mg 每天一次治療7天 |
脈衝性治療 |
vancomycin 125 mg 每二天一次持續給予8天 (共4次劑量) 之後 vancomycin 125 mg 每三天一次持續給予15天 (共5次劑量) |
肆、結論
Vinorelbine 造成困難梭狀桿菌感染個案仍無太多文獻佐證,但考量依現有文獻評估,此類病人可考慮直接使用 metronidazole 加上 vancomycin 的合併療法,以期減少疾病復發與縮短病人住院時間。
參考資料:
1. Kelly CP, LaMont T. Clostridium difficile - more difficult than ever. N Engl J Med. 2008; 359: 1932-40.
2. Riddle DJ, Dubberke ER. Clostridium difficile infection in the intensive care unit. Infect Dis Clin N Am 2009; 23: 727-743.
3. Wong ASC, Lam CSP, Tambyah PA. Fatal chemotherapy associated clostridium difficile infection - A Case Report. Singapore Med J. 2001; 42(5): 214-216.
4. Ansari J, Choo B, Fernando I. Fatal clostridium difficile infection associated with vinorelbine chemotherapy: case report and literature review. J Infect Chemother. 2010; 16: 210-212.
5. Gorschluter M, Glasmacher A, Hahn C, et al: Clostridium difficile Infection in patients with neutropenia. Clinical Infectious Diseases. 2001; 33: 786-91.
6. Kirkpatrick IDC, Greenberg HM. Gastrointestinal complications in the neutropenic patient: characterization and differentiation with abdominal CT. Radiology 2003; 226: 668-674.
7. Thirumala R, Ramaswamy M, Chawla S. Diagnosis and management of infectious complications in critically ill patients with cancer. Crit Care Clin. 2010; 26: 59-91.
8. Anand A, Glatt AE. Clostridium difficile infection associated with antineoplastic chemotherapy: a review. Clin Infect Dis 1993; 17: 109-13.
9. Cohen SH, Gerding DN, Johnson S, et al: Clinical practice guidelines for clostridium difficile infection in adults: 2010 update by the society for healthcare epidemiology of america (SHEA) and the infectious diseases society of america (IDSA). Infection Control And Hospital Epidemiology. 2010; 31: 431-55.
10. McFarland LV, Elmer GW, Surawicz CM. Breaking the Cycle: treatment strategies for 163 cases of recurrent clostridium difficile disease. Am J Gastroenterol. 2002; 97: 1769-1775.
11. McFarland LV. Meta-Analysis of Probiotics for the Prevention of Antibiotic Associated Diarrhea and the Treatment of Clostridium difficile Disease. Am J Gastroenterol 2006; 101: 812-822.
12. Lowy I, Molrine DC, Leav BA, et al: Treatment with Monoclonal Antibodies against Clostridium difficile Toxins N Engl J Med 2010;362:197-205.
13. Louie TJ, Miller MA, Mullane KM. Fidaxomicin versus Vancomycin for Clostridium difficile Infection N Engl J Med 2011; 364: 422-31.
Suspected Vinorelbine-Induced PMC
Shang-Chih Chien, Shin-Ru Yu, Tzu-An Peng.
Department of Pharmacy, Cardinal Tien Hospital
Abstract
Indication of vinorelbine is for treating non-small cell lung cancer or metastatic breast cancer, and the common adverse reactions are nausea, vomiting, diarrhea, and constipation. Pseudomembranous colitis (PMC) induced by vinorelbine is rare.
The case is a 89 year-old non-small cell lung cancer female patient who seemed to get PMC after using vinorelbine. After stopping taking vinorelbine, and giving the treatment with metronidazole and vancomycin, the symptom was relived. By the case, we suggest that when using anti-cancer drugs, it is necessary to take Pseudomembranous colitis into account if a serious diarrhea continuously happens, whether using antibiotic or not.

