摘要
Piperacillin/tazobactam 屬時間依賴型廣效型抗生素,建議輸注時間須超過30分鐘,但半衰期短 (0.7-1.2小時),因此出現了延長給藥時間策略,以維持理想血中濃度。UpToDate 根據 Kim 和 Shea 等人以蒙地卡羅模擬法的研究,於藥品使用資訊中補述 piperacillin/tazobactam 於核准標示以外的用法,可採用延長輸注時間的方式 (每次超過3或4小時) 給予,但此並非實際應用於臨床治療的結果。以實證方法探討後,發現使用延長輸注方式,可顯著改善死亡率 (RR:1.87,95% CI 1.19-2.94),但所納入的研究缺乏一致性,存在研究上的限制。因此,目前的資料並不足以佐證此方法可以有意義地提升臨床治療效果,未來需要更多設計良好的前瞻性試驗,證明新的給藥策略在治療上是具有優勢的。
關鍵字:延長輸注、piperacillin/tazobactam、死亡率
壹、前言
Kim 等人研究發現1,於每日使用相同總劑量下 (13.5克/天、18克/天、20.25克/天),採用延長輸注方式 (每次輸注時間超過3或4小時),其累積反應比率 (cumulative fraction of response,CFR) 的結果會較傳統輸注法 (每次輸注時間大於30分鐘) 理想。後續 Shea 等人也提出2,採用延長輸注方式 (每8小時4.5克,每次輸注時間超過4小時) 其累積反應比率和特定最小抑菌濃度值達成率 (probability of target attainment,PTA) 將優於傳統輸注法 (每8小時4.5克或每6小時3.375克)。因此 UpToDate 根據 Kim 和 Shea 等人的研究,於藥品使用資訊中補述 piperacillin/tazobactam 於核准標示以外的用法,採用延長輸注時間的策略時,每8小時使用3.375 g-4.5 g 且輸注時間超過4小時,或每6小時使用4.5 g 且每次輸注超過3小時,以治療感染相關症狀。但此兩篇研究採用蒙地卡羅模擬法 (Monte Carlo Simulation)3,並非實際應用於臨床治療的結果,因此回顧新給藥策略於臨床治療上的相關文獻是有其必要性的。
貳、 Piperacillin/Tazobactam 簡介及臨床應用
Piperacillin/tazobactam 屬廣效型抗生素,抗菌範圍包含革蘭氏陽性及陰性和厭氧菌,常用於住院型肺炎、皮膚及軟組織感染、腹腔感染和嗜中性白血球下降之發燒…等嚴重感染的治療。Piperacillin/tazobactam 為時間依賴型殺菌劑,理想的殺菌效果為50% fT>MIC (大於最小抑菌濃度的百分比時間),但嚴重感染需要75% fT>MIC。使用劑量須依腎功能調整,腎功能正常者,建議劑量為每天12至16 g,分成每6至8小時使用,輸注時間須超過30分鐘,藥品配製後可穩定儲存於室溫下48小時。由於 piperacillin/tazobactam 半衰期短 (0.7-1.2小時),於給藥間隔中可能會使藥物的血中濃度低於最小抑菌濃度 (minimum inhibitory concentration,MIC),因此出現了延長給藥時間的策略,以期提升血中濃度大於 MIC 之時間,以增加療效。
參、文獻搜尋
於 Pubmed 使用 continuous infusion、prolonged infusion、extended infusion、piperacillin 、 tazobactam 關鍵字,限制於人體執行和英文發表的文獻進行初步文獻搜尋,共獲72篇。此外納入之條件亦包含,需使用包含兩種不同給藥方法 (傳統每次輸注大於30分鐘的給藥方式和延長輸注) 之研究和分析結果,此外亦須包括臨床效果 (死亡率、臨床治癒率、微生物治癒率) 或安全性。經由上述限制,共搜尋到3篇符合條件之世代研究文獻 (表一)。並運用 Revman5.1 統計軟體,評估整體療效,結果以相對風險及95%信賴區間呈現,異質性以 I2觀察之。
表一 使用延長輸注法於臨床感染症控制的研究
參考文獻 |
樣本數 |
傳統給藥方式 |
延長輸注方式 |
主要菌種 |
平均年齡 |
主要感染症種類 |
加護病房比例 (%) |
APACHE II |
死亡率 |
|
傳統給藥 n/N (%) |
延長輸注 n/N (%) |
|||||||||
Lodise 5 2007 |
194 |
3.375 g q4h (n=4)、 3.375 g q6h (n=88) |
3.375 g q8h (n=102) |
P. aeruginosa |
63 |
呼吸道感染為主 |
65 |
15.7 |
14/92 (15) |
9/102 (8.8) |
Patel 6 2009 |
129 |
3.375-4.5 g q6-8h (n=59) |
3.375 g q8h (n=70) |
任何革蘭氏陰性菌 (E. coli、P. aeruginosa、Proteus spp.、Klebsiella spp 為主) |
72 |
呼吸道和泌尿道感染為主 |
4 |
10.5 |
5/59 (8.5) |
4/70 (5.7) |
Yost 7 2011 |
270 |
未明確說明劑量 (n=84) |
3.375 g q8h (n=186) |
任何革蘭氏陰性菌 (E. coli、P. aeruginosa、Klebsiella spp 為主) |
63 |
泌尿道、呼吸、血液和皮膚感染為主 |
- |
14.1 |
17/84* (20.2) |
18/186* (9.7) |
* p<0.05
肆、文獻回顧及統合分析4
Lodise 等人以回溯性非盲性試驗5,比較在全院實行延長輸注前後,對死亡率和住院天數之影響。納入條件為,有微生物培養證實為 P. aeruginosa 感染,且在感染後72小時內開始使用抗生素。共收案194人,主要感染症以呼吸道為主,平均年齡為63歲,平均 APACHE II 分數為15.7,65%之患者在未感染前就住在加護病房,56%使用呼吸器。全院實行延長輸注前後兩組病人之基本條件是相似的。整體而言,死亡率和住院天數並無顯著差異,未有副作用之評估。但當針對嚴重患者 (APACHE II 大於17分) 執行次分析,發現14天之死亡率 (12.2% vs 31.6%;p=0.04) 和住院天數 (21天 vs 38天;p=0.02) 於使用延長輸注組有顯著下降。對於 APACHE II 較高者,會有較顯著的優勢,推測原因可能為需要較高的 fT>MIC 以維持理想效果。但此研究有其限制,包含未於研究方法中詳述,如何以 APACHE II 分數進行次分析之研究方法,也未公佈使用多變數調整後之結果。
Patel 等人使用回溯性非盲性研究方法6,分析使用傳統輸注法和延長輸注法對於死亡率和住院天數的差異。納入條件為感染菌種為革蘭氏陰性菌,共收案129人,平均年齡為72歲,平均 APACHE II 分數為10.5。分析基本資料發現,主要感染部位為呼吸道和泌尿道,常見的菌種為E. coli、P. aeruginosa、Proteus spp.、Klebsiella spp.,有4%在加護病房內,無個案使用呼吸器。缺乏副作用的相關評估。結果發現,即使考量不同的 APACHE II 分數,死亡率和住院天數沒有顯著差異。推測因 P. aeruginosa 的 MIC 較其他菌種高,而 Patel 的研究對菌種並無特別限制,且個案嚴重程度較 Lodise 輕微,以致無法顯示出差異性。
Yost 等人以非盲性回溯性方式7,分析延長輸注法和使用 cefepime、ceftazidium、imipenam / cilstatin、meropenem、doripenem,piperacillin / tazobactam 傳統輸注法對於住院中病人之死亡率之影響。並再進行次族分析,比較使用 piperacillin / tazobactam 傳統輸注法和延長輸注法對結果影響的程度。革蘭氏陰性菌感染為納入的必要條件之一,共有270個案,平均年齡63歲,平均 APACHE II 分數為14.1。於傳統輸注組,有較高合併 aminoglycide 類抗生素、呼吸道感染和 P. aeruginosae 感染的比例。研究整體而言,常見感染部位為泌尿道、呼吸、血液和皮膚,主要感染菌種為 E. coli、P. aeruginosa、Klebsiella。結果顯示住院死亡率在延長輸注組有顯著下降 (9.7% vs 20.2%;p=0.03),和 Lodise 等人的研究結果相符,但對於住院天數、加護病房住院天數和使用抗生素的治療時間並沒有顯著差異。未有副作用相關資料之蒐集。發現延長輸注的使用是可以降低死亡率,但兩組人數差異大,且存在有選擇偏差和處方偏差,可能會對結果造成相當程度的影響,需要前瞻性隨機試驗加以證明此結果。
分析結果 (圖一) 發現,使用延長輸注方式,可顯著改善死亡率,相對風險為1.87,95%信賴區間介於1.19和2.49間,且無顯著異質性存在 (I2為0)。
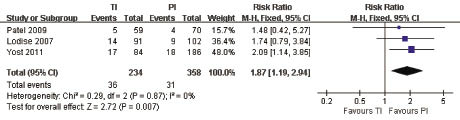
註:TI:傳統輸注;PI:延長輸注。
圖一 延長輸注 Piperacillin/tazobactam 對死亡率之影響
伍、討論
統合研究顯示,延長輸注可顯著改善死亡率,但所納入的研究,人數不足導致無法明確顯示可信效度,感染的菌種、部位,疾病嚴重程度,各研究缺乏一致性,即使有執行次研究發現對於較重症的患者存在好處,但是卻缺乏研究方法的交代。由上述回溯性試驗,僅可以看到一個假設的產生,但卻不是一個假設的驗證。副作用方面評估,缺乏相關資料,但以藥物動理學推論,因為使用此法可以減少血中濃度波動,或許副作用會較少,但尚需加以驗證。目前尚需要良好研究設計的臨床試驗,以清楚的說明使用此方法在臨床上的優劣。
若以藥物動力學角度探討,有研究顯示在使用相同的每日劑量下,延長輸注時間和傳統給藥方法相較,可以有較高的 CFR 和 PTA 目標4。但同樣也存在應用上的限制,評估藥物動力學的方法為使用蒙地卡羅模擬法,缺乏和實際應用的連結且各研究使用模組不盡相同,每個研究間有相當大的異質性 (包括年齡、感染種類、治療醫院),MIC 的資料來源不同,多半使用% fT>MIC 代表效果,難以外推至實際情境中。
對於其他時間依賴型的 β-lactam 類抗生素,Tamma 等人發現延長給藥時間相對於傳統給藥方式8,無相對優勢改善死亡率及臨床治癒率,且存在研究方法上的不足。此外,因為藥物配置後穩定度關係,也不一定所有時間依賴型抗生素皆可用延長輸注方式給予,因此,外推至其他抗生素使用時須謹慎考量。
當以藥物經濟學上之考量,使用延長輸注法,可因減低給藥劑量及增加給藥間隔,減少藥費支出和減輕醫護人員的負擔。Lodise 等人研究中也發現5,當全院執行延長輸注法時,可以降低每年25%至50%的藥費,於 Heinrich 和 Xamplas 等人的研究也有相同結果9,10。但因目前無法針對療效部分給予明確定論,因此對於藥費支出減少是否可以達到療效的增加,確切展現於藥物經濟學上的優勢,也缺少相關證據支持。
陸、應用到病人身上及臨床實務考量
當考慮給予患者使用延長輸注法時,尚需考量到使用上的便利性。因輸注時間長,可能會對患者的活動造成限制,降低生活便利性,且對於需同時並用數種藥品的患者,需考量管線是否足夠和各藥品間之配伍禁忌,而導管的長期放置可能會增加感染的機會。同時也要提供臨床照護人員,關於特殊輸注法的給藥和護理相關教育。
柒、結論
由系統性回顧可發現,piperacillin/ tazobactam 使用延長輸注時間的策略,可以降低死亡率,尤其是在重症患者和感染較高 MIC 的 P. aeruginosa。儘管使用該方法會達到較高藥效學的目標,但影響感染疾病治療效果的因素有很多,而更改抗生素使用方法只是其中一種,再加上研究的限制,目前的資料並不足以佐證此方法可以有意義地提升臨床治療效果,亦不支持常規使用,如果以經濟學上考量而選擇此治療方法,也需了解到對於療效的改善方面目前無法給予明確的結論。未來需要更多設計良好的前瞻性試驗,加以證明新的給藥策略在治療上是具有優勢的。
參考資料:
1. Kim A, Sutherland CA, Kuti JL, et al: Optimal Dosing of Piperacillin-Tazobactam for the Treatment of Pseudomonas aeruginosa Infections: Prolonged or Continuous Infusion? Pharmacotherapy 2007;27(11):1490-7.
2. Shea KM, Cheatham SC, Smith DW, et al: Comparative Pharmacodynamics of Intermittent and Prolonged Infusions of Piperacillin/Tazobactam Using Monte Carlo Simulations and Steady-State Pharmacokinetic Data from Hospitalized Patients. Ann Pharmacother 2009;43(11):1747-54.
3. Roberts JA, Kirkpatrick CMJ, Lipman J. Monte Carlo simulations: maximizing antibiotic pharmacokinetic data to optimize clinical practice for critically ill patients. J Antimicrob Chemother 2011;66(2):227-31.
4. Mah GT, Mabasa VH, Chow I, et al: Evaluating Outcomes Associated with Alternative Dosing Strategies for Piperacillin/Tazobactam: A Qualitative Systematic Review. Ann Pharmacother 2012;46(2):265-75.
5. Lodise TP, Jr., Lomaestro B, Drusano GL. Piperacillin-tazobactam for Pseudomonas aeruginosa infection: clinical implications of an extended-infusion dosing strategy. Clin Infect Dis 2007;44(3):357-63.
6. Patel GW, Patel N, Lat A, et al: Outcomes of extended infusion piperacillin/tazobactam for documented Gram-negative infections. Diagn Microbiol Infect Dis 2009;64(2):236-40.
7. Yost RJ, Cappelletty DM. The Retrospective Cohort of Extended-Infusion Piperacillin-Tazobactam (RECEIPT) study: a multicenter study. Pharmacotherapy 2011;31(8):767-75.
8. Tamma PD, Putcha N, Suh YD, et al: Does prolonged β-lactam infusions improve clinical outcomes compared to intermittent infusions? A meta-analysis and systematic review of randomized, controlled trials. BMC Infect Dis 2011;11(1):181.
9. Heinrich LS, Tokumaru S, Clark NM, et al: Development and implementation of a piperacillin-tazobactam extended infusion guideline. Journal of Pharmacy Practice 2011;24(6):571-6.
10. Xamplas RC, Itokazu GS, Glowacki RC, et al: Implementation of an extended-infusion piperacillin-tazobactam program at an urban teaching hospital. Am J Health Syst Pharm 2010;67(8):622-8.
Clinical Outcomes of Extended-Infusion Piperacillin/Tazobactam
Pei-Tzu Lin
Department of Pharmacy, Chiayi Chang Gung Medical Hospital
Abstract
Piperacillin/tazobactam is a broad spectrum and time-depended antibiotic. Recommendable infusion time is over 30 minutes. In order to maintain optimal blood concentration with the short half life agents (0.7-1.2 hours), extended-infusion is advocated. According to Kim and Shea et. al studies with Monte Carlo Simulation, UpToDate stats off-able use of piperacillin/tazobactam as extended-infusion with over 3 or 4 hours, but the results were not extracted from human studies. After discussing by evidence-base methods, extended-infusive could decrease mortality rate significantly (RR:1.87,95% CI 1.19-2.94), but the inclusive studies has methodology limitation with lacking inconsistency. As that, there are no enough evidences to approve extended-infusion in clinical to improve clinical outcomes. Future, more well-designed studies were needed to declare advantages with the new strategy.

