摘要
SGLT2 (sodium glucose co-transporters 2) 抑制劑是與胰島素作用無關的新機轉藥物,可以藉由抑制葡萄糖在腎臟的再吸收而使葡萄糖由尿液排除,進而改善第二型糖尿病患者的血糖控制;同時具有降低體重及血壓的效益,提供了患者另一種藥物治療的選擇。SGLT2抑制劑在多數研究的耐受性都很好,因為副作用而須要停止藥物使用的比例非常低;而由於這類藥物的作用機轉與胰島素無關,因此低血糖發生率很低,最常見的副作用則是生殖道及泌尿道的感染。美國臨床內分泌學會亦將 SGLT2抑制劑納入糖尿病治療指引中單一或合併治療的藥物考量。
關鍵字: sodium glucose cotransporter、SGLT2、T2DM、糖尿病
壹、前言
糖尿病可說是目前世界上極為廣泛的疾病之一,依據國際糖尿病聯合會 (international diabetes federation, IDF) 2014年最新的估計,全球每12個人即有1人患有糖尿病,其中有一半的患者不知自己罹病,每7秒即有一人因糖尿病而死亡。糖尿病在亞洲的盛行率約為8.5%,台灣的盛行率則高達9.92%,同時全球的糖尿病罹病率也以驚人的速度增加,而預計在2035年的糖尿病患者更可能比現在增加約53%1。
目前糖尿病有許多治療的選擇,包括口服、注射藥物以及生活型態的改變等,在血糖的控制上都有不錯的改善效果,雖然治療的選擇多元,不過仍有部份患者對這些藥物的反應不佳。新的 sodium glucose co-transporters 2抑制劑 (SGLT2i) 與胰島素的作用或分泌無關,除了有良好的血糖控制效果外,亦有體重減輕及血壓降低的效益,同時造成低血糖副作用的機率也很低,可說是開啟了糖尿病治療的新頁。
貳、藥理作用機轉
人體內主要藉由腎臟的再吸收作用來維持葡萄糖的平衡,與腎臟葡萄糖再吸收有關的轉運蛋白主要有2種,包括了 glucose transporters (GLUTs) 以及 sodium glucose cotransporters (SGLTs),而 SGLTs 中的 SGLT1及 SGLT2轉運蛋白,更是在葡萄糖的恆定上扮演了重要的角色2。SGLT2多數存在於腎臟近端腎小管上 (圖一),至於 SGLT1則分佈於大腦、心臟以及小腸的上皮細胞,兩者都涉及葡萄糖的衡定,而 SGLT1則還與水分的再吸收有關2,3。
在健康的成人上,每天約有180克的葡萄糖經由腎臟過濾,過濾後的葡萄糖多數由近端腎小管 S1段上低親和力 (affinity) 但高飽和力 (capacity) 的 SGLT2進行再吸收,剩下的10%則由 S3段上高親和力但低飽和力的 SGLT1負責2-7。在健康成人上,當血中葡萄糖濃度增加至10-11 mmol/L 時,這些葡萄糖轉運蛋白的作用會達飽和,此時葡萄糖即會開始從尿液中排除2。因此除非血中葡萄糖濃度超過腎臟葡萄糖閾值 (11 mmol/L),否則在正常人的尿液中應該沒有或頂多低於0.1克的葡萄糖存在3-5。
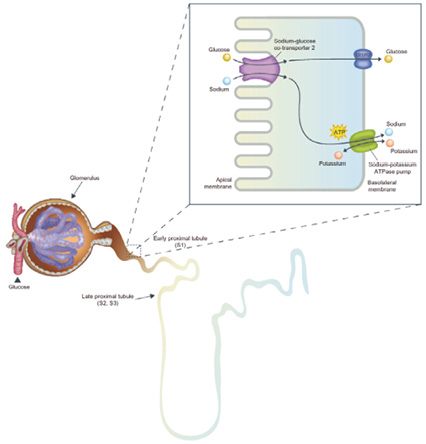
圖一 腎臟再吸收葡萄糖的機轉2
然而,由於糖尿病患者的高血糖現象會使腎小管上的 SGLT2及 GLUTs 產生正調控 (up regulation),造成葡萄糖再吸收增加並提高腎臟葡萄糖閾值約2 mmol/L (相當於60克/天的葡萄糖),因此需要額外分泌 (或投予) 胰島素才能維持正常的血糖6。藉由抑制 SGLT2而降低葡萄糖的再吸收量,進而增加葡萄糖的排除,即成為這類藥物調控血糖的新機轉 (圖二)7。而對 SGLT2的選擇性則是這類藥物重要的特性,因為若將 SGLT1一併抑制,較容易有像是腹瀉及脫水等的腸胃道副作用出現8。
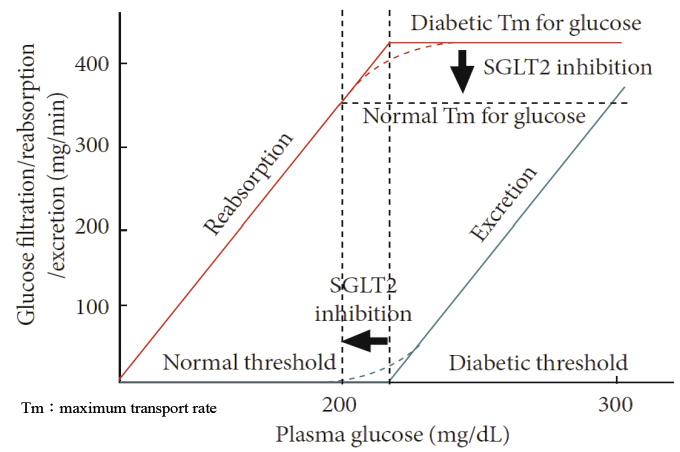
圖二 SGLT2 於葡萄糖的調控7
自2013年3月起,陸續有 canagliflozin、dapagliflozin 及 empagliflozin 這些 SGLT2i 在國外上市,另外亦有數個 SGLT2i 的2-3期研究正在進行中7;而前述的 empagliflozinzp 及 dapagliflozin 則分別在2014年10月及2015年01月於台灣取得藥證,使國內的糖尿病患者多了一種治療選擇9。
參、臨床效果
一、糖化血色素(HbA1c)
整體而言,SGLT2i 不論是單一或合併其他降血糖藥物治療,都有良好的血糖控效果。若與安慰劑相較,SGLT2i 的單一治療平均可以降低 HbA1c 0.79%,若與其他降血糖藥合併治療,則平均可以降低 HbA1c 0.61%,在 HbA1c 的控制效果上與其他的降血糖藥非常相近5,11,12。
SGLT2i 自腎臟排除葡萄糖的能力與腎功能及血中葡萄糖濃度有關4,10。因此糖尿病人特別是血糖控制不佳的情況,短時間內葡萄糖自尿液流失的絕對量會相對較高;但長期而言,可能會因為血糖改善或腎功能改變,進而減少葡萄糖自尿液的排除量3。
二、體重
在多數的研究中都發現 SGLT2i 會造成體重減輕的現象,對於糖尿病患者而言可說是血糖控制外的另一個好處。SGLT2i 在體重的降低上平均比安慰劑多了1.74公斤 (2.37%),較其他的降血糖藥則平均多了1.8公斤 (2.14%)11。這些體重的降幅通常在服藥後的數週內最為明顯,之後才逐漸轉為平穩12。一般認為,體重降低的原因可能與糖尿導致葡萄糖 (熱量) 從尿液中流失有關,而體重在初期的快速降低推測是滲透性利尿作用造成的體重減輕,至於中、後期體重的和緩下降則可能是熱量及脂肪流失所導致2,4,5,12。另外也發現,多數患者體重的降低是因為脂肪質量的損耗,同時內臟脂肪組織降低的比例亦較皮下脂肪組織來的高2,5,12。
三、血壓
SGLT2i 除了體重降低外也會造成血壓 (特別是收縮壓) 的降低。在治療初期所產生的血壓降低,推測可能是滲透性利尿或體重減輕造成,至於後期的血壓降低,則可能與局部抑制 renin-angiotensin system (RAS) 有關2,5。
Dapagliflozin 在收縮壓的平均降幅為3.6-6.7 mmHg,而 canagliflozin 100 mg 及300 mg 對於收縮壓也分別有3.3-5.4 mmHg 及4.3-6.9 mmHg 的降幅,兩者長期而言雖然在血壓的降幅會減少,但仍有持續降低收縮壓的作用4。整體而言,SGLT2i 在收縮壓及舒張壓平均約有4.0 mmHg 及1.6 mmHg 的降幅,不過只有 canagliflozin 在收縮壓的降低上出現與劑量的關連性5。
四、血脂
SGLT2i 在許多研究中都會造成 LDL-C 及 HDL-C 的增加,造成此血脂增加的原因並不清楚,推論可能是利尿作用後的血液濃縮所造成。雖然這些血脂的改變提高心血管風險增加的疑慮,不過 SGLT2i 至少對心血管事件的其他危險因子 (血糖、體重及血壓) 有正面的效益;未來仍需要更多的研究來確立 SGLT2i 與心血管問題間的關連性10,12。
肆、安全性與副作用
一、低血糖
由於 SGLT2i 的機轉與胰島素的分泌或作用無關,因此發生低血糖的機率很低;另外即便這類藥物會降低腎臟葡萄糖閾值至76-90 mg/dL,但仍高於發生低血糖症狀的濃度,因此 SGLT2i 本身造成低血糖的機會並不高。SGLT2i 與安慰劑或 metformin (MET) 相較,在低血糖發生率上並沒有太大差異,若與 sulfonylurea (SU) 相較,SU 的低血糖風險是 SGLT2i 的7-11倍。至於 SGLT2i 合併其他降血糖藥時,並不會增加或只有輕微的低血糖情況。因此,除非患者正使用 SU 或胰島素,或為腎功能不全及年長患者,否則發生低血糖的機會應該不高5,12,13。
二、腎功能不全患者
由於 SGLT2i 的效果與腎功能有關,因此當腎功能不全時,首先會面臨的問題就是 SGLT2i 的效果會降低,因此 SGLT2i 不建議用於中至重度腎功能不全的患者13。Dapagliflozin 的腎臟相關副作用與安慰劑相似 (1.9% vs. 1.7%),因腎臟相關副作用而需停止藥物治療的比例僅稍高於安慰劑 (0.9% vs. 0.4%),而在 canagliflozin 也觀察到相似的情況4。值得留意的是,dapagliflozin 在治療數週後會出現有 creatinine 增加以及 eGFR 下降的現象,不過在一段時間後都會回復至基礎值8。
三、骨質疏鬆
Canagliflozin 每天100 mg 及300 mg 與對照藥物相較,在每千病人年的骨折發生率 (per 1000 patient years) 分別為18.7、17.6及14.2。而在另一個使用 dapagliflozin 且為中度腎功能不全、平均年齡67歲的研究中,也發現患者骨折發生率較安慰劑高 (7.7% vs. 0%)。這類藥物骨折發生率較高的原因目前仍不清楚,在有更多明確的數據之前,對於曾有骨折或骨質疏鬆的患者使用 SGLT2i 時應特別小心5。
四、感染
由於會造成尿液葡萄糖濃度增加,SGLT2i 在安全性上最讓人擔心的,就是可能導致泌尿道及生殖道感染、排尿頻率增加及電解質不平衡的副作用。不論男性或女性,使用 SGLT2i 後出現生殖道感染的機率都較安慰劑高,同時女性的發生率是男性的4-5倍;不過這些感染多為局部的症狀,而且只需要單一的標準抗生素治療即可改善。首次生殖道感染多在治療的早期出現,並不會因性別的不同而有差異。在以 SGLT2i 最高的劑量治療下,生殖道感染的發生率約為5-15%,而與 HbA1c、尿糖程度及藥物劑量並無關聯性;但較容易發生於停經前婦女及曾有生殖道感染或肥胖的患者4,8,12,13。
五、體液容積降低 (volume depletion)
由於有造成滲透性利尿的特性,SGLT2i 會導致血管內容積不足,可能增加姿勢性或症狀性低血壓、脫水或昏厥等副作用發生的風險。另外像是老年人、腎功能不全的患者,使用 SGLT2i 亦有容易發生低血壓或腎功能惡化的傾向,若這類病人又合併使用 loop 利尿劑或阻斷 renin-angiotensin system 的藥物,發生低血壓的風險可能更高4。
六、膀胱癌
由於在 dapagliflozin 的臨床試驗出現膀胱癌及乳癌發生率較安慰劑高 (0.16% v.s. 0.03%, 0.45% v.s. 0.21%) 的情況,因此美國 FDA 一開始否決了 dapagliflozin 的上市申請,然而在後續的30個月內只有出現一位膀胱癌的新案例。另由於這些膀胱癌患者多已存在有血尿的情況,加上膀胱癌多在使用 dapagliflozin 後的2年內發生,在後續的2至4年內也沒有新的膀胱癌案例出現,因此美國 FDA 認為 dapagliflozin 應不是造成膀胱癌的主因,最後才核准了 dapagliflozin 的上市;而進一步的上市後監測調查仍持續在進行中12。
伍、臨床上的其他考量
一、藥物交互作用
需留意的是,像是 rifampin、phenytoin
、phenobarbital 及 ritonavir 這些 UDP-glucuronosyltransferase (UGT) 的誘導劑,會增加 dapagliflozin 及 canagliflozin 的代謝而降低其血中濃度;另外 mefenamic acid 則是 UGT 的抑制劑,相對的會使藥物血中濃度增加,因此若有併用這些藥物,必要時應調整 SGLT2i 的劑量。此外,canagliflozin 亦會增加 digoxin 的曲線下面積,因此必須降低 digoxin 的起始劑量,並進行 digoxin 血中濃度的監測10,13。
二、腎臟保護
SGLT2i 的血糖控制、降低胰島素濃度,以及降低體重、血壓的效益對腎臟有間接的保護效果3。另由於發現 SGLT2i 患者在治療初期 eGFR 下降後卻能呈現持平的穩定狀況,似乎暗示 SGLT2i 有腎臟直接保護作用的可能性4,8,13。
在正常的生理機轉下,腎小管腎絲球回饋 (tubuloglomerular feedback, TGF) 機轉會藉由調節腎絲球動脈張力而維持穩定的 eGFR。當 eGFR 升高時,近腎絲球器 (juxtaglomerular apparatus) 上的緻密斑 (macula densa) 會感應到遠端腎小管鈉離子增加,接著透過 TGF 的調節使入球小動脈收縮,進而降低 eGFR (圖三-A)。在糖尿病患者的慢性高血糖情況下,近端腎小管上 SGLT2對鈉離子及葡萄糖再吸收的能力會提高,多數的鈉離子都被再吸收後,近腎絲球器即無法感知有過多的鈉離子,造成 TGF 的調節機制失效,因此即便 eGFR 增加,緻密斑仍然只感受到低濃度的鈉離子。此種 TGF 調節失常的情況很可能會造成不適當的腎小管動脈壓及腎臟灌流增加 (圖三-B),對腎功能產生負面的影響。SGLT2i 會阻斷近端腎小管葡萄糖及鈉離子的再吸收,增加鈉離子運送至緻密斑的量,進而恢復 TGF 的調節功能,並透過增加入球動脈血管的收縮而對腎血管動脈壓產生適當調節,進一步降低腎血流量及過濾率 (圖三-C)。此即為SGLT2i 被認為可能有腎臟直接保護功能的原因3,14。
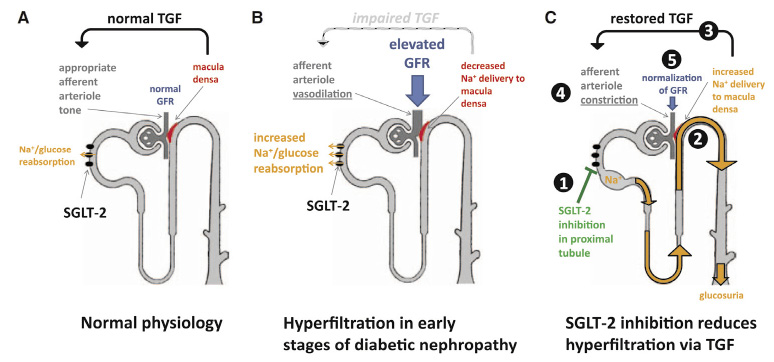
圖三 腎小管腎絲球回饋機轉14
三、治療上的角色
SGLT2i 除了在血糖控制的安全性及有效性外,也有體重、血壓及血脂等非血糖性功效。目前多數的意見都認為,SGLT2i 適用於對體重過重、容易發生低血糖以及血壓控制不良的患者,另外由於目前幾乎所有的指引都認同 MET 是 T2DM 的首選藥物,因此只有在對 MET 無法耐受下,使用 SGLT2i 做為單一治療才較為合理;換言之,SGLT2i 應作為輔助治療 (add-on therapy) 藥物的角色較為適當。至於有慢性腎臟疾病、高 LDL-C 或曾發生膀胱癌的患者,並不建議使用 SGLT2i5。由於 SGLT2i 的有效性及安全性,美國臨床內分泌學會 (american association of clinical endocrinologists, AACE) 在2013年糖尿病的治療指引中,亦將 SGLT2i 納入單一或合併治療的藥物選擇15。
陸、結論
Canagliflozin、dapagliflozin 及 empagliflozin 是不需依賴胰島素分泌或作用的新型 SGLT2i,提供 T2DM 另一種新的治療選擇。SGLT2i 除了有良好的血糖控制效果外,也有低血糖副作用發生率低的好處,同時更有體重及血壓降低的優勢。除了在生殖道及泌尿道感染率較安慰劑稍微高以外,SGLT2i 在多數研究的耐受性都很好。SGLT2i 並不建議用於 CKD 的患者,若使用於老年人上也須特別小心;至於在心血管事件及癌症與骨折的疑慮,未來仍需更大型的研究來確認其關連性。
SGLT2 inhibitors - A Novel Agent for Type 2 Diabetes Mellitus
Pei-Fen Tsai, Yu-Wei Hsu
Department of Pharmacy, Ditmanson Medical Foundation Chia-Yi Christian Hospital
Abstract
Sodium glucose cotransporter 2 (SGLT2) inhibitor is a novel medication which act independent of insulin. SGLT2 inhibitors is effective in reducing glycemic levels through inhibit the reabsorption of glucose in the kidney, making an increase in urinary glucose excretion, and also provide reductions in body weight and blood pressure, which offer a new option for T2DM treatment.
SGLT2 inhibitors are well tolerated in most cases, the most frequent adverse events are genital infections and urinary tract infections, drug discontinuation due to adverse events was extremely rare, moreover, the risk of hypoglycemia is low. The American Association of Clinical Endocrinologists recommended that SGLT2 inhibitors may be considered as mono- or add-on therapy for the management of diabetes
.
參考資料:
1. IDF Diabetes Atlas Sixth Edition Poster Update 2014, International Diabetes Federation. Available at: http://www.idf.org/sites/default/files/Atlas-poster-2014_EN.pdf, cited: Mar/11/2015.
2. Rosenwasser RF, Sultan S, Sutton D, et al: SGLT-2 inhibitors and their potential in the treatment of diabetes. Diabetes Metab Syndr Obes 2013; 6: 453-67.
3. Thomas MC: Renal effects of dapagliflozin in patients with type 2 diabetes. Ther Adv Endocrinol Metab 2014; 5: 53-61.
4. Moses RG, Colagiuri S, Pollock C: SGLT2 inhibitors: New medicines for addressing unmet needs in type 2 diabetes. Australas Med J 2014; 7: 405-15.
5. Mikhail N: Place of sodium-glucose co-transporter type 2 inhibitors for treatment of type 2 diabetes. World J Diabetes 2014; 5: 854-9.
6. Thomas MC, Jandeleit-Dahm K, Bonnet F: Beyond Glycosuria: Exploring the intrarenal effects of SGLT-2 inhibition in diabetes. Diabetes Metab 2014; 40(S1): S17-22.
7. Jung CH, Jang JE, Park JY: A Novel Therapeutic Agent for Type 2 Diabetes Mellitus: SGLT2 Inhibitor. Diabetes Metab J 2014;38: 261-73.
8. Salvo MC, Brooks AD, Thacker SM: Patient considerations in the management of type 2 diabetes - critical appraisal of dapagliflozin. Patient Prefer Adherence 2014; 8: 493-502.
9. 西藥、醫療器材、化粧品許可證查詢網頁,衛生福利部食品藥物管理署,網址: http://www.fda.gov.tw/MLMS/(S(4gzesi5502wlzev4un5imyu1))/H0001.aspx,最後瀏覽日:2015年3月12日。
10. Maranghi M, Carnovale A, Durante C, et al: Pharmacokinetics, pharmacodynamics and clinical efficacy of dapagliflozin for the treatment of type 2 diabetes. Expert Opin Drug Metab Toxicol 2015; 11: 125-37.
11. Vasilakou D, Karagiannis T, Athanasiadou E, et al: Sodium-glucose cotransporter 2 inhibitors for type 2 diabetes: a systematic review and meta-analysis. Ann Intern Med 2013; 159: 262-74.
12. Peene B, Benhalima K: Sodium glucose transporter protein 2 inhibitors: focusing on the kidney to treat type 2 diabetes. Ther Adv Endocrinol Metab 2014; 5: 124-36.
13. Halimi S, Vergès B: Adverse effects and safety of SGLT-2 inhibitors. Diabetes Metab 2014; 40(S1): S28-34.
14. Cherney DZ, Perkins BA, Soleymanlou N, et al: Renal hemodynamic effect of sodium-glucose cotransporter 2 inhibition in patients with type 1 diabetes mellitus. Circulation 2014; 129: 587-97.
15. AACE Comprehensive Diabetes Management Algorithm 2013, The American Association Of Clinical Endocrinologists, Inc. Available at: https://www.aace.com/files/aace_algorithm.pdf, cited: Mar/11/2015

