摘要
Metformin 長久以來被廣泛使用,是治療第二型糖尿病的首選口服降血糖藥。然而在腎臟功能缺損的病人擔心增加乳酸中毒的風險而禁忌使用。2012年美國糖尿病學會 (ADA) 及歐洲糖尿病研究學會 (EASD) 建議若病人腎絲球體過濾率 (eGFR) ≧ 30 mL/min/1.73 m2,可安全的使用 metformin。2015年4月國內衛生福利部公告 metformin 在 eGFR 介於30-45 mL/min/1.73 m2應減量使用;eGFR 小於30 mL/min/1.73 m2禁用。本文將藉由文獻回顧探討:腎臟功能缺損的病人使用 metformin 與產生乳酸中毒的相關性,並比較各國臨床治療指引,統整劑量調整的相關建議,以提升藥物治療的有效性與安全性。
關鍵字:第二型糖尿病、metformin、慢性腎臟疾病、乳酸中毒
壹、前言
根據世界衛生組織 (World Health Organization;WHO) 在2015年最新的統計資料指出,全球約有3.47億人罹患糖尿病。預測到2030年,糖尿病將成為全球第七大死因1。國內衛生福利部的統計資料顯示2013年糖尿病為第四大死因,帶來不可忽視的龐大社會負擔2。
隨著糖尿病的盛行率逐年升高,藥物治療成為不可或缺的角色。根據美國糖尿病學會 (american diabetes association;ADA)、英國國家健康與臨床卓越指引 (National Institute for Health and Clinical Excellence;NICE) 與中華民國糖尿病學會公佈之糖尿病臨床照護指引:Metformin 均為第二型糖尿病治療的首選藥物;然而,它經由腎臟代謝,用於腎功能不全的病人會增加乳酸中毒的風險3。依據腎功能所作的治療劑量調整,以兼顧血糖控制與乳酸中毒的風險是重要課題。
貳、雙胍類藥物 - Metformin
一、藥理作用
Metformin 是雙胍類 (biguanides) 藥物,美國食品藥物管理局 (U.S. Food and Drug Administration;FDA) 核准適應症為治療第二型糖尿病。主要作為(一)胰島素的增敏劑,降低肝臟的糖質新生 (gluconeogenesis);機轉為在肝臟抑制粒線體呼吸鏈複合物 Ι (mitochondrial respiratory chain complex Ι),活化 AMP 激活蛋白酶 (AMP-activated protein kinase;AMPK),引起細胞異化作用產生 ATP。(二)減少腸道對葡萄糖的吸收,增加肝臟及肌肉對胰島素的敏感性,以降低血液中的葡萄糖。(三)作用於脂肪組織,藉由減少脂質新生 (lipogenesis) 使血中三酸甘油酯及膽固醇下降。(四)Metformin 不會直接作用在胰臟β細胞,因此單獨使用時造成低血醣的風險很低4。
口服 metformin 的生體可用率約為50-60%,主要在小腸被吸收,少與血漿蛋白結合。不經肝臟代謝或膽汁排泄,約90%由腎臟排泄;半衰期約6.2小時,在腎臟功能缺損的病人會延長3。
二、不良反應
Metformin 最常見的藥物不良反應多與胃腸道症狀相關,包括腹瀉 (立即釋放劑型發生率 > 50%)、噁心、脹氣、嘔吐、消化不良。另外維他命 B12缺乏、頭痛、無力也較常發生。然而少見卻危險的不良反應為「乳酸中毒」,發生率約為3/100,000人年5。Metformin 引起乳酸中毒的機轉 (圖一)4。
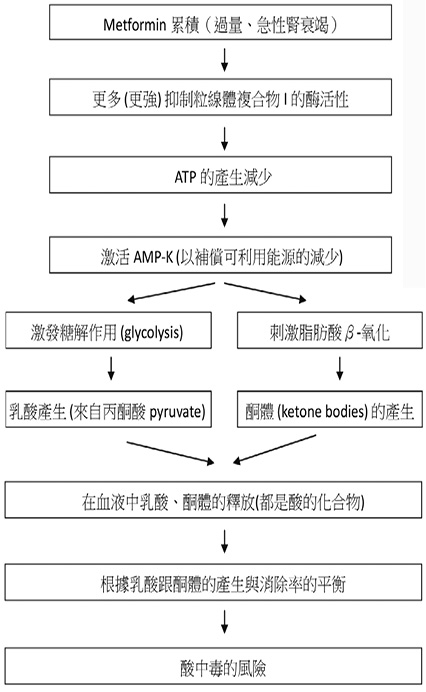
圖一 Metformin 引起乳酸中毒的機轉4
參、Metformin 與乳酸中毒的相關性
一、乳酸中毒的定義與機轉
「乳酸中毒」(lactic acidosis) 被定義為動脈乳酸 > 5 mmol/L 及血液 pH ≤ 7.35。乳酸中毒有兩種形式:其一為了在缺氧情形下,為了再生 ATP 造成乳酸生產過剩,常出現在循環衰竭,如心臟衰竭、敗血症、休克。另一為經由氧化或糖質新生以修復傷害,造成的乳酸未充分利用,此類型發生在肝臟疾病、糖尿病、癌症、酒癮、metformin 中毒,也有可能兩者同時出現6。
二、Metformin 與乳酸中毒的文獻查證
糖尿病本身可能引起高乳酸血症,導因於疾病未穩定控制引起的酮酸中毒。酮酸中毒通常伴隨有乳酸性酸中毒,尤其在肝衰竭、心臟衰竭的病人會增加乳酸性酸中毒的風險6。
過去幾個大型研究探討 metformin 與乳酸中毒的相關性:Stades 等人探討在1995-1999年,共47個與 metformin 有關的乳酸中毒的個案報告。研究結果顯示乳酸濃度與 metformin 濃度無相關性。Bodmer 等人使用英國的資料庫,進行病例對照研究,在50,048個第二型糖尿病人中僅有6個病人產生乳酸中毒;分析使用 metformin 產生乳酸中毒的發病率為3.3/100,000人年,使用 sulfonylurea 產生乳酸中毒的發生率則為4.8/100,000人年。無法顯示乳酸中毒與特定藥物的相關性。Kajbaf 及 Lalau 的研究探討歐洲個案使用 metformin 與乳酸中毒的相關性,在15年收納869名個案,然而只有41.3%的人符合疾病診斷標準,只有14%的人有相關用藥記錄,無法評估兩者的相關性。綜合上述,目前研究暫無法顯示兩者的相關性7。
根據國外研究顯示使用 metformin 產生乳酸中毒的發生率約為1/23,000-30,000人年,使用其他糖尿病藥物的發生率為1/18,000-21,000人。目前尚無流行病學的相關證據顯示使用 metformin 會增加乳酸中毒的風險6。
三、 CKD、metformin 與乳酸中毒的文獻查證
根據2010年 Salpeter 等人發表的觀察性研究評估報告:收錄347個第二型糖尿病的相關研究進行評估,分為 metformin 組70,490人年及未使用 metformin 組55,451人年。推算乳酸中毒的發生率分別為 metformin 組4.3/100,000人年、未使用 metformin 組5.4/100,000人年。次分析有作乳酸濃度的相關研究,發現不論有無使用 metformin 體內的乳酸濃度沒有顯著差異。然而因為用藥禁忌症的限制,多數研究在收案條件已排除慢性腎臟疾病 (CKD) 的病人,故研究結果無法證明 metformin 在 CKD 病人的用藥安全性7。
Roussel 等人分析19,691個有粥狀動脈硬化的第二型糖尿病病人。有無使用 metformin 的死亡率分別為6.3% (95% CI, 5.2%-7.4%) 及9.8% (95% CI, 8.4%-11.2%),調整危險比 (adjusted hazard ratio) 為0.76 (95% CI, 0.65-0.89)。再進行亞組分析,腎功能清除率 (CLCr) 為30-60 mL/min 的病人,調整危險比為0.64 (95% CI, 0.48-0.86)。研究結論為對於有腎功能疾患的病人使用 metformin 治療可能可以降低死亡率7。
另一篇瑞典的研究,Ekström 等人探討51,675個涵蓋腎功能各層級的第二型糖尿病病人,研究進行3.9年。分析單獨使用 metformin 與其他藥品相比的安全性評估。研究結果顯示相較於 metformin,單獨使用其他藥品會增加心血管疾病的發生率:單獨使用磺胺類藥物,HR 為1.13 (95% CI, 1.01-1.27)、單獨使用胰島素,HR 為1.34 (95% CI, 1.19 to 1.50)。且在 eGFR 為45-60 mL/min/1.73 m2單獨使用 metformin 的病人產生乳酸中毒的 HR 為0.85 (95% CI, 0.74-0.97),死亡率 HR 為0.87 (95% CI, 0.77-0.99)7。
Eppenga 等人在2004-2012年收納223,968個使用 metformin 與34,571使用其他降血糖口服藥品的病人分析與乳酸中毒的相關性。研究發現在腎功能疾患的病人 (eGFR < 60 mL/min/1.73 m2) 使用較高劑量的metformin (2 g/day) 可能會增加乳酸中毒的風險 (HR = 13.0, 95% CI:2.36-72.0)7。
進行相關文獻探討,發現各研究對 CKD 的定義不同,藥物使用劑量也有差異。且發生乳酸中毒的個案數過少,相近於疾病本身的發生率。無法證實 CKD 的病人使用 metformin 會增加產生乳酸中毒的風險。
肆、臨床治療建議
根據美國 FDA 公告使用 metformin 與腎功能的治療指引:metformin 禁忌使用於腎臟疾病或腎功能缺損的病人 (男性 Cr > 1.5 mg/dL、女性 Cr > 1.4 mg/dL)。然而2012年美國 ADA 提出以 eGFR 作劑量使用的參考,建議 eGFR 介於45-60 mL/min/1.73 m2可持續使用 metformin;eGFR 介於30-45 mL/min/1.73 m2減量使用;eGFR < 30 mL/min/1.73 m2應停止使用8。
另外歐洲藥品管理局 (European Medicines Agency) 規範 metformin 禁用於 CLCr < 60 mL/min。而加拿大糖尿病學會 (Canadian Diabetes Association) 建議 CLCr 介於 60-90 mL/min 者最大劑量不超過1700 mg/day;CLCr 介於30-60 mL/min 者最大劑量不超過850 mg/day。美國國家腎臟基金會 (Kidney Disease Outcomes Quality Initiative) 提出在第四、五期的 CKD 病人使用 metformin 須作審慎的安全性評估。根據國外研究提出依照病人 eGFR 作治療劑量調整的數值 (表一)7。
表一 CKD 病人使用 metformin 的建議劑量7
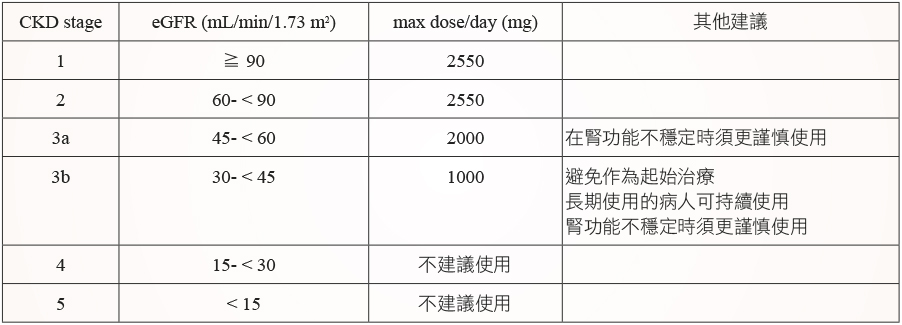
在台灣,根據衛生福利部在2015年4月20日公告「含 metformin 成分藥品再評估結果相關事宜」:單方製劑應修訂仿單「禁忌症」處,腎絲球體過濾率 (eGFR) 介於30-45 mL/min/1.73 m2應減量使用;腎絲球體過濾率 (eGFR) 小於30 mL/min/1.73m2禁用。期許審慎地使用 metformin,能同時兼顧用藥安全性與療效控制9。
伍、結論
Metformin 是第二型糖尿病首選的口服降血糖藥,降血糖療效不亞於促胰島素分泌劑,根據研究可降低糖化血色素1-2%;單獨使用時少有低血糖風險,兼具降血糖作用與用藥安全。且長期使用較不會增加體重,有助於病人體重控制10。根據 Holman 等人探討追蹤10年的第二型糖尿病病人,只有 metformin 顯著降低肥胖病人的死亡率及心肌梗塞的風險。故 metformin 亦為肥胖的第二型糖尿病的首選用藥6。2015年4月衛生福利部公告修訂 metformin 在禁忌症的使用9。在慢性腎臟疾病的病人以腎絲球過濾率作規範9,藉由謹慎的調整用藥劑量並持續追蹤腎臟功能變化,使 metformin 未來可以更廣泛的使用於糖尿病病人。
Metformin in Chronic Kidney Disease
Ai-Yu Yang
Department of Pharmacy, Kaohsiung Medical University Chung-Ho Memorial Hospital
Abstract
Metformin is widely viewed as the first choice oral hypoglycemic agents for the treatment of type II diabetes mellitus. However, the drug is contraindicated in patients with impaired kidney function because of concerns of lactic acidosis. The 2012 American Diabetes Association and the European Society for the Study of Diabetes recommend that metformin safety be used in patients with renal glomerular filtration rate ≧ 30 mL/min per 1.73 m2. In April 2015, the Ministry of Health and Welfare announced for metformin used that dosing be decreased with eGFR between 30-45 mL/min per 1.73 m2 and that the drug be stopped with eGFR less than 30 mL/ min per 1.73 m2. This article will discuss to assess the risk of lactic acidosis associated with metformin use in individuals with impaired kidney function, and comparison of clinical guidelines. To enhance the effectiveness of drug treatment and safety.
參考資料:
1.world health organization. http://www.who.int/mediacentre/.
2. 中華民國行政院衛生署,統計公佈欄. http://www.doh.gov.tw/
3. 蕭淑華、吳達仁:Metformin治療第2型糖尿病患限制的探討。內科學誌2014;25:1-6。
4. Lalau JD, Arnouts P, Sharif A, De Broe ME: Metformin and other antidiabetic agents in renal failure patients. Kidney International 2015 ; 87(2) : 308-22.
5. Micromedex 2.0 (http://ezproxy.kmu.edu.tw:2068/micromedex2/librarian/ND_T/evidencexpert/ND_PR/evidencexpert/CS/D14DF2/ND
_AppProduct/evidencexpert/DUPLICATIONSHIELDSYNC/509317/ND_PG/evidencexpert/ND_B/evidencexpert/ND
_P/evidencexpert/PFActionId/evidencexpert.DisplayDrugpointDocument?docId=923296&contentSetId=100&title=
Metformin+Hydrochloride&servicesTitle=Metformin+Hydrochloride&topicId=adverseEffectsSection&subtopicId=
commonSection )
6. Heaf J : Metformin in chronic kidney disease: time for a rethink. Peritoneal Dialysis International 2014 ; 34(4) : 353-357.
7. Inzucchi SE, Lipska KJ, Mayo H, Bailey CJ, McGuire DK : Metformin in patients with type 2 diabetes and kidney disease: a systematic review. JAMA 2014 ; 312(24) : 2668-2675.
8. American diabetes association : Standards of medical care in diabetes-2013.Diabetes Care 2013 ; 36 Suppl 1 : S11-S66.
9. 財團法人藥害救濟基金會,藥物安全訊息. http://www.tdrf.org.tw/ch/03_message/mes_02_main.asp?bull_id=5734
10. 林建良、許惠恒、沈宜靜:二甲雙胍類降血糖藥物「Metformin」:過去、現在與未來。內科學誌2013;24:477-486。

