摘要
產後出血可發生在陰道自然生產或剖腹產後,為一產科急症,也常導致產婦死亡。本文主要以案例介紹產後出血之處置,主要陳述為藥物治療。Oxytocin 和 ergonovine 為傳統治療產後出血之第一線藥物,當設備不足、注射途徑無法執行或產婦有 ergots 藥品使用禁忌時,無論是在預防或治療產後出血,misoprostol 是被最常選擇之藥品。產後出血早期給予 tranexamic acid 可降低整體出血死亡率、及須進行剖腹手術之機率。對於難治性產後出血患者,rFVIIa 則保留於對標準療法無反應之具凝血病變的患者使用。
關鍵字: postpartum hemorrhage(PPH)、uterotonic agents、tranexamic acid、Recombinant human activated factor VII
壹、前言
產後出血可發生在陰道自然生產或剖腹產後,為一產科急症,也常導致產婦死亡。雖然高收入國家的產後出血的死亡絕對風險較低收入國家低很多,但產後出血都是兩者產婦死亡率的前五大原因之一1。對於產後出血,及時的診斷、適當的資源和處置對於防止死亡非常重要,本文主要以案例介紹產後出血,討論不同子宮收縮劑在產後出血的使用,並探討其他治療藥物的臨床應用。
貳、病例簡介
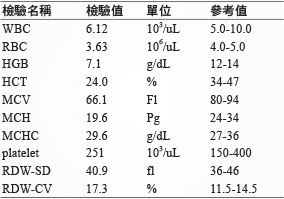
個案潘女士,21歲女性,懷孕38週1天,按時規律產檢無異常,於2017年8月4日凌晨04:50因下腹部疼痛三小時,由家屬陪同步入本院產房。潘女士為第二次懷孕,已有一子 (G2P1),體溫:36.6℃、脈搏:80/min、血壓:123/68 mmHg,胎心宮縮監護 (cardiotocography) 顯示規則性3分鐘一次子宮收縮,子宮頸口 (cervical os) 張開寬度4公分 (兩指),子宮頸變薄程度 (Effacement)60%,胎頭位置位於兩坐骨棘連線之上一公分 (Station:-1),未現血,羊水未破,故醫囑辦理入院待診。06:40血液檢查報告 HGB:7.1g/dL、HCT:24%(表一),呈現貧血,醫囑紅血球濃厚液 (packed red blood cells, PRBC) 4單位輸注。潘女士在09:32陰道分娩自然生產一女嬰後,10:16轉至病房進行產後護理照護,因產後惡露 (lochia) 增加,共失血約1090毫升,醫囑處置為給予 PRBC 4單位輸注、按摩子宮幫助惡露排出、給予藥物 (tranexamic acid inj 250 mg/5 mL、oxytocin inj 10 iu/1 mL、舌下及肛門使用 misoprostol tab 200 mcg)(表二)、給予陰道紗布捲。醫師並向家屬病情說明,若無法控制產後出血,可能須進行生產期的子宮切除 (peripartum hysterectomy) 或須轉診醫學中心以動脈血管栓塞術 (transcatheter arterial embolization, TAE) 治療。
表一 住院檢驗累積報告
(報告時間:2017/8/4,06:40)
表二 住院藥歷 (不含大瓶點滴輸注液)
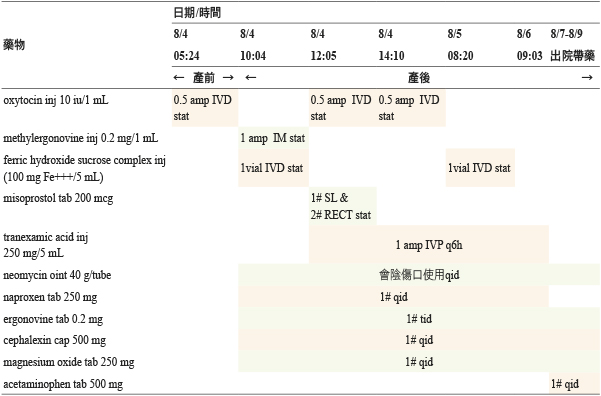
潘女士在藥物治療、輸血、醫療監測、護理照護下,8月7日08:09子宮按摩時子宮為硬的,子宮底為臍下2橫指,惡露量少且色紅無血塊,會陰傷口診視無腫脹、瘀斑或滲液,疼痛指數改善由3下降至1。因病況改善,個案於8月7日 09:24醫師准許辦理出院,返家自行監測惡露量之變化。出院診斷為自然生產及貧血、子宮收縮乏力引起的早期產後出血。
參、討論
一、產後出血
產後出血以出血時間來定義,發生在胎兒娩出後24小時之內稱為原發性或早期產後出血 (primary or early PPH):發生在24小時至產後12周之間稱為繼發性或晚期、遲發性產後出血 (secondary, late, or delayed PPH)。本文所述之產後出血為早期產後出血,一般定義為產後24小時內陰道分娩產婦總出血量超過500毫升或剖腹產產婦總出血量超過1000毫升,但也有採用產後血球容積比 (hematocrit) 較產前減少10%或以臨床失血症狀%至5%2。
在妊娠晚期,子宮動脈的血流量是每分鐘500至700毫升,約佔心臟輸出量的15%,所以分娩後大量出血的可能性很高。但通常在胎盤分離後,止血機制即啟動,也就是透過子宮肌肉層收縮壓縮供應胎盤床的血管和子宮蛻膜的止血因子引起止血。這兩種止血機制的異常也常與產後出血之病因相關。常見產後出血之病因有子宮收縮乏力 (uterine atony)、胎盤問題 (胎盤滯留、胎盤異常植入)、生殖道撕裂傷、遺傳或後天獲得之凝血缺陷3,其中最常見的病因是子宮收縮乏力,約佔76%4。至於產後出血之危險因子,依據2005年 Sheiner 等之研究結果顯示引起產後出血的危險因子大小依序為滯留性胎盤、第二產程 (從子宮頸全開至胎兒娩出) 的延長、植入性胎盤、生殖道撕裂傷、器械輔助生產、巨嬰 (體重 ≧ 4000公克)、高血壓疾病 (子癲症、子癲前症、HELLP 症候群)、催生引產、長時間使用子宮收縮劑加強宮縮5。當產婦有這些危險因子時,醫師須積極處理以預防產後合併症之發生,但臨床發生產後出血的產婦,有些並無具有這些危險因子。
二、產後出血的治療
產後出血治療的目標主要為恢復或保持足夠的循環體積,以防止重要器官的灌注不足、恢復或維持足夠的組織氧濃度、逆轉或預防凝血病變、找出並解決產後出血的原因1。當產婦發生產後出血時之處置有評估出血量,給予足夠的體液循環量,必要時輸血;施行子宮按摩;給予藥物治療,包括增加肌肉收縮的藥物 (如 oxytocin、ergometrine、prostaglandin),幫助血液凝固的藥物 (如 tranexamic acid、recombinant activated factor VII)(表三);子宮、陰道紗布填塞壓迫止血等。當上述治療失敗時,須緊急評估進行合適之外科手術處理 (如動脈栓塞術、子宮切除術、B-Lynch 縫合術等),而這些則需要不同專業團隊的合作。
表三 使用於產後出血之藥物6-7

三、子宮收縮劑 uterotonic agents
子宮收縮乏力是子宮出血最常見的原因,其治療為子宮底按摩或雙手壓迫止血與藥物治療同時進行至子宮收縮變硬或出血減少。Oxytocin 和 ergonovine 為傳統治療產後出血之第一線藥物,但它們也可使用於預防產後出血。生產時在胎盤剝離的前後會常規給予 oxytocin 以減少生產時出血的風險。在第三產程 (從胎兒娩出至胎盤排出),給予 oxytocin 是主要的處置,2013年 Westhoff 等人之系統性回顧研究顯示第三產程投與 oxytocin 相較於無使用 oxytocin 者可減少產後出血 (失血 ≧ 500毫升) 的危險 (相對風險 (RR):0.53;95%信賴區間 (CI):0.38-0.74;6個研究共4203位產婦) 及再需子宮收縮劑治療的機率 (相對風險 (RR):0.56;95%信賴區間 (CI):0.36 to 0.87;4個研究共3174位產婦);此研究亦顯示在預防產後出血 (失血 ≧ 500毫升) 的效果,oxytocin 優於麥角生物鹼 (ergot alkaloids),且較少噁心、嘔吐、高血壓副作用8。
如果使用 oxytocin 治療產後出血,醫師約半小時內可評估療效,若仍然持續出血可給予 carboprost 或 methylergonovine、ergonovine,參考用法 (表三)。臨床給藥選擇亦須考量個別藥物之使用禁忌,如氣喘患者應避免使用 carboprost,有高血壓、冠心病或腦動脈疾病、子癲症、子癲前症則避免使用 methylergonovine、ergonovine7,9。
當設備不足、注射途徑無法執行或產婦有高血壓、氣喘等之 ergots 藥品使用禁忌時,無論是在預防或治療產後出血,misoprostol (PGE1) 是被最常選擇之藥品,雖然其治療早期產後出血之效果並無證據顯示較其他子宮收縮劑好。臨床上 misoprostol 可口服、舌下、陰道和直腸使用,但產後出血並不適合陰道使用。在2009年 Hofmeyr 等人之統合分析研究結果,不論是直接和間接校正後的比較,沒有證據顯示 misoprostol (含口服、舌下、直腸使用) 600 mcg 比400 mcg 對預防產後失血 (≧ 1000 mL) 較佳 (相對風險 (RR):1.02;95%信賴區間 (CI):0.71-1.48),且其發生體溫上升的機率更高 (相對風險 (RR):2.53;95%信賴區間 (CI):1.78-3.60)10。由於此篇研究結果,Michael 專家建議 misoprostol 在產後出血治療用法為舌下400 mcg 給予,因為舌下使用 misoprostol 可迅速被吸收,在30分鐘內達到最高血中濃度,且沒有肝臟首度效應,峰值濃度持續時間比口服使用長,且400 mcg 相對於600 mcg 較少有體溫上升之副作用,可減少被誤診為感染而導致不必要經驗性抗生素治療之機率7。然臨床也常見 misoprostol 以不同給藥途徑併用之治療,如200 mcg 口服加400 mcg 舌下或400、600或800 mcg 舌下之組合,也有舌下與直腸使用之組合,世界衛生組織則建議單劑量800 mcg 舌下給予,基本上目前並無 misoprostol 治療產後出血之最佳使用方法和劑量的相關研究。
四、tranexamic acid
Tranexamic acid 是一種抗纖維蛋白溶解藥物,可用於預防和治療各種臨床出血狀況,如手術和創傷引起的出血。WOMAN (The World Maternal Antifibrinolytic Trial) 為一個涵蓋21個國家193家醫院,納入20060名婦女 (約70%為陰道分娩,30%為剖腹產) 的隨機雙盲試驗,研究早期給予 tranexamic acid 治療 (靜脈注射1 g) 對產後出血引起的死亡、子宮切除術以及出血相關事件的影響。在歷經6年 (2010/3-2016/4) 後於2017年發表結果顯示,產後出血早期給予 tranexamic acid 可降低整體出血死亡率19%(相對風險:0.81;95%信賴區間:0.65-1.00)、降低為控制出血而進行剖腹手術之機率36%(相對風險:0.64;95%信賴區間:0.49-0.85),且 tranexamic acid 的使用並無增加血栓栓塞事件的風險11。因為此篇研究,專家建議在陰道分娩或剖腹產3小時內,診斷為產後出血時,tranexamic acid 應與子宮收縮劑併用控制出血,不可視為替代療法7。Tranexamic acid 於產後出血之用法為1 g (10 mL 的100 mg/mL 溶液),輸注時間應超過10至20分鐘,因為輸注速率大於1 mg/mL 可能導致低血壓。如果30分鐘後出血持續或止血後又重新開始出血,則施用第二次1 g 劑量。
五、 基因重組人類活化第七凝血因子 Recombinant human activated factor VII (rFVIIa)
雖然子宮收縮乏力為產後大出血最常見之原因,但其他可能因素如凝血功能異常、胎盤滯留、產道裂傷、子宮破裂、子宮內翻等之因素仍須排除,方可正確治療。所以孕婦若有凝血功能之問題,應主動告知醫師,提供醫師適當處理參考以減少產後出血之風險。
rFVIIa 可使用於A型及B型血友病發生抗第八及第九因子抗體者、後天性血友病 (發生抗第八及第九因子抗體者)、缺乏第七因子者、血小板機能不全 (glanzmann thrombasthenia) 等之治療。除此之外,亦可適應症外使用 (非標籤用法) 於某些狀況的出血控制,例如治療與子宮收縮乏力、胎盤滯留或子宮破裂相關的難治性出血7。Lavigne-Lissalde 等人之多中心、隨機分配、開放標記的對照試驗,收集84例對 oxytocin 和 sulprostone 治療無反應性的 PPH 患者,隨機分配為早期接受單次 rFVIIa (60 mcg/kg) 輸注 (42位) 或標準照護治療 (無使用rFVIIa 42位) 兩組,結果顯示標準照護治療組有39位 (93%) 患者需接受二線治療,rhuFVIIa 組則為22位 (52%)。也就是使用 rFVIIa 降低41%須進行動脈栓塞術、動脈結紮或子宮切除術的機率 (絕對差量 41%;範圍18-63%;相對風險:0.56;95%信賴區間:0.42-0.76)12。其中分娩模式 (陰道分娩或剖腹生產) 並不影響主要結果,而使用 rFVIIa 之實驗組有兩位發生非致命性靜脈血栓形成事件。
對於難治性產後出血患者,儘管 rFVIIa 治療相對於標準照護治療呈現不錯效果,但是 rFVIIa 非常昂貴,且約50%(22/42) 的患者仍須接受二線治療,加上其可能增加血栓形成的風險,因此專家建議 rFVIIa 保留於對標準療法無反應之具凝血病變的患者使用7。
肆、結論
個案潘女士本身具有貧血之產後出血危險因子,醫師給予 PRBC 輸注,並依標準治療給予子宮收縮劑 (oxytocin inj、methylergonovine inj)。產後出血發生後,醫囑 PRBC 輸注,投予子宮收縮劑 (oxytocin inj、misoprostol tab 舌下及直腸給予、ergonovine tab) 及 tranexamic acid inj 治療 (表二),並進行子宮按摩及給予陰道紗布捲等非藥物治療,聯絡後送之醫療團隊。過程中藥師調劑 misoprostol tab 處方時,疑問其舌下及直腸用法是否正確?希望藉由此篇 PPH 藥物治療的探討整理,提供藥師對 PPH 藥物治療使用有進一步的了解。
Pharmacological Treatment of Post-Partum Hemorrhage
Chun-Yuan Chen1, Shu-Mei Chen1
Department of Pharmacy, Paochien Hospital1
Abstract
Postpartum hemorrhage may occur after vaginal delivery or cesarean delivery; it is an obstetric emergency. It leads often to maternal death. By coverage of cases, this article introduces postpartum hemorrhage treatment, with the majority being drug treatments. Oxytocin and ergonovine serve as first-line drugs in the traditional treatments for postpartum hemorrhage. On a related note, in both the prevention of and treatment for postpartum hemorrhage, misoprostol is most commonly used under following conditions: when facilities are inadequate, when injection routes are interfered, or when risks of ergot contraindications are shown in the pregnant women. Supply of tranexamic acid during the early stages in postpartum hemorrhage can reduce the overall mortality caused by massive blood loss and need for laparotomy operation. In the case of refractory postpartum hemorrhage, rFVIIa, posing as a second-line drug, will be used on patients with coagulation disorders that are unresponsive to the standard therapies.
參考資料:
1.Belfort MA:Overview of postpartum hemorrhage. In: UpToDate, Post TW (Ed), UpToDate, Waltham, MA. (Accessed on July 30, 2017.)
2. Lu MC, Fridman M, Korst LM et al: Variations in the incidence of postpartum hemorrhage across hospitals in california. Maternal and child health journal 2005; 9(3): 297-306.
3. Oyelese Y and Ananth CV: Postpartum hemorrhage: Epidemiology, risk factors, and causes. Clinical obstetrics and gynecology 2010; 53(1): 147-56.
4. Marshall AL, Durani U, Bartley A et al: The impact of postpartum hemorrhage on hospital length of stay and inpatient mortality: A national inpatient sample-based analysis. American journal of obstetrics and gynecology 2017; 217(3): 344.e1-44.e6.
5. Sheiner E, Sarid L, Levy A et al: Obstetric risk factors and outcome of pregnancies complicated with early postpartum hemorrhage: A population-based study. The Journal of Maternal-Fetal & Neonatal Medicine 2005; 18(3): 149-54.
6. Dahlke JD, Mendez-Figueroa H, Maggio L et al: Prevention and management of postpartum hemorrhage: A comparison of 4 national guidelines. American journal of obstetrics and gynecology 2015; 213(1): 76.e1-10.
7. Belfort MA. Postpartum hemorrhage: Medical and minimally invasive management. In: UpToDate, Post TW (Ed), UpToDate, Waltham, MA. (Accessed on July 30, 2017.)
8. Westhoff G, Cotter AM and Tolosa JE: Prophylactic oxytocin for the third stage of labour to prevent postpartum haemorrhage. The Cochrane database of systematic reviews 2013; (10): Cd001808.
9. Mousa HA, Blum J, Abou El Senoun G et al: Treatment for primary postpartum haemorrhage. The Cochrane database of systematic reviews 2014; (2): Cd003249.
10. Hofmeyr GJ, Gulmezoglu AM, Novikova N et al: Misoprostol to prevent and treat postpartum haemorrhage: A systematic review and meta-analysis of maternal deaths and dose-related effects. Bull World Health Organ 2009; 87(9): 666-77.
11. Shakur H, Roberts I, Fawole B et al: Effect of early tranexamic acid administration on mortality, hysterectomy, and other morbidities in women with post-partum haemorrhage (woman): An international, randomised, double-blind, placebo-controlled trial. Lancet 2017; 389(10084): 2105-16.
12. Lavigne-Lissalde G, Aya AG, Mercier FJ et al: Recombinant human FVIIa for reducing the need for invasive second-line therapies in severe refractory postpartum hemorrhage: A multicenter, randomized, open controlled trial. Journal of thrombosis and haemostasis 2015; 13(4): 520-9.
通訊作者:陳淑梅/通訊地址:屏東市中山路123號
服務單位:寶建醫療社團法人寶建醫院藥劑科藥師/聯絡電話:(O) 08-7665995 ext 1350

