摘要
哺乳婦女在哺育的過程中,可能因疾病需服用藥物而停止哺餵母乳,但實際上在哺餵母乳期間,被列為絕對禁忌的藥物並不多。藥品選用原則需考慮母親服用藥物的必要性、藥物對母乳分泌量的影響、藥物分泌到乳汁的量、口服吸收的程度、藥物對哺餵嬰兒可能的副作用及嬰兒年齡等。藥品以選用短效、不易穿透到乳汁的藥品為原則,使用抗癌藥品或有細胞毒性藥物、放射線藥物期間不宜哺餵母乳,少數藥品在使用期間建議監測藥品副作用,並可在服藥前母體藥品濃度最低的時候哺乳,以減少可能穿透至乳汁的劑量。文中並列舉相關查詢網站及 APP 以供醫療人員參考,避免因為哺乳媽媽需要服用藥品而建議中斷哺乳,並兼顧媽媽病情的控制。
關鍵字: 哺乳、藥物、breastfeeding、LactMed
壹、前言
哺乳婦女在哺育過程中,可能因疾病需服用藥物而停止哺餵母乳,但實際上在哺餵母乳期間,被列為絕對禁忌的藥物不多。本文將介紹哺餵母乳期間,藥物使用的考量與目前文獻建議供參考,同時也列舉相關網站及 APP,供藥師及醫護人員查詢最新文獻建議。
貳、授乳期間藥物選用考量通則
一、藥物之化學與藥動學特性
藥物分泌到乳汁,主要乃藉由高濃度運輸到低濃度,只有少部分免疫球蛋白、電解質具有主動運輸系統,因此藥物分泌到乳汁大多存在著下列特性:低分子量 (< 500 Da)、低血漿蛋白結合率、脂溶性高的藥物、高母體血中濃度等1,2。半衰期長的藥物容易蓄積在乳汁中,口服吸收率高的藥品也較易被嬰兒吸收3。乳汁中未結合型藥物濃度與母體血中濃度會達平衡,當藥物達到母體血中最高濃度時,乳汁中之藥物濃度隨後也會達到高峰,然而當藥物被母體慢慢代謝時,藥物也會從乳汁再回到母體2。需要注意的是,人體血漿 PH 值約7.4,乳汁的 PH 值相較於血漿偏低約7-7.2,因此弱鹼性藥物較易蓄留於乳汁。
二、嬰兒之個別因素
嬰兒攝取的乳汁量會影響嬰兒攝取的藥物量,另外還會受到嬰兒吸收、分佈、代謝、排除的能力所影響2,因此不同年齡層的嬰兒暴露在藥物下的風險也不同,例如:早產兒、新生兒,或是本身有急、慢性疾病可能影響藥物代謝的嬰兒,被列為高風險族群;而兩周大至6個月的嬰兒列為中等風險,6-18個月或更大的嬰兒代謝能力較佳,或母乳攝取量相對比例較低,風險較低1。
三、藥物分泌到乳汁的比例
乳汁/血漿比例 (Milk/plasma, M/P 比例) 說明了藥物在乳汁及母體血中濃度的比例,及藥物穿透進乳汁的程度;若 M/P 比例大於1,說明藥物在乳汁濃度較濃,但臨床意義有限,因為藥物在嬰兒體內會經過全身的循環,體內最終暴露程度並無法有效反應2。
「相對嬰兒劑量 (Relative infant dose, RID)」用來描述嬰兒因藥物進入母乳所造成的暴露量,相對於母體本身所攝取的藥物含量比例 ([嬰兒劑量 mg/kg/d]/[媽媽劑量 mg/kg/d]),而嬰兒之母乳攝取量往往因人而異,主要是取決於嬰兒年齡與母親餵哺程度,因此在臨床上推估嬰兒每日的母乳攝入量約為150 mL/kg/d。當 RID > 10%時,建議需特別注意藥物暴露量對嬰兒的風險;另外亦應將藥物個別的毒性列入評估中。除了藥物分泌到乳汁的量,同時也必須考慮藥物在腸胃道的口服生體可用率,以評估藥物的風險性1。
參、授乳期間之藥物各論
為了衡量服藥的利與弊,用藥前應考慮下列因素:母親服用藥物的必要性、藥物對母乳分泌量的影響、藥物分泌到乳汁的量、口服吸收的程度、藥物對哺餵嬰兒可能的副作用、及嬰兒年齡等。第一次使用藥物的母親選用藥品原則也會與懷孕期間胎兒就已暴露過此藥的決定不同,同樣的,單次劑量或短期使用藥物考量也與長期使用不同1,3。
過去美國小兒科學會列了哺乳可用藥物的清單,然而因文獻及新藥更新快速,醫療人員可改於 LactMed 隨時查閱最新哺餵母乳期間藥物使用建議。LactMed (http://toxnet.nlm.nih.gov) 資料庫提供最新且嚴謹的資訊,內容包括藥物分泌到母乳的量及分佈到嬰兒血中的量、對哺乳嬰兒可能造成的副作用、泌乳量影響,以及替代藥物的建議,此資料庫同時有 App 供下載查詢3,其他相關參考文獻 (表一)。
表一 哺餵母乳期間藥物使用建議相關參考文獻8

一、麻醉止痛建議
分娩時使用靜脈注射或肌肉注射鴉片類藥物可能會影響新生兒剛出生第一個小時的吮吸反射,因此建議選用短效的鴉片類製劑,例如:fentanyl。Meperidine 或 morphine 除非使用小劑量,否則不建議在生產前1-4小時內給予,以免影響新生兒的呼吸及降低心跳速率。剖腹產若使用局部麻醉,生完即可開始哺乳;若使用全身麻醉,則當媽媽足夠清醒可以抱寶寶的時候就可以開始哺餵4。
產後止痛以非類固醇類止痛藥 (NSAIDs) 為優先,而鴉片類製劑雖然會影響寶寶的吮吸反射,但是當媽媽的疼痛受到適當控制時,反而會促進哺乳的成功,因此仍然建議要給予適當的止痛劑。藥物的選擇應避免使用 meperidine,因為可能影響新生兒的清醒程度、呼吸及心跳速率,可選用低劑量的 morphine 或自控式止痛的 morphine 或 fentanyl4。
產後媽媽若需要手術,藥物的選用則必須考量嬰兒的年齡,以及嬰兒代謝藥物的能力,因為麻醉藥物通常對較大的嬰兒影響很小或沒有影響,但新生兒、特別是早產兒則必須小心影響到嬰兒的呼吸。足月或較大的嬰兒可在媽媽術後意識清楚後,立即開始哺乳;但母親的劑量,和嬰兒清除少量可能影響心肺功能藥物的能力,是決定恢復哺乳與否的考量重點。基於保護立場,若嬰兒有呼吸暫停、低血壓、或肌肉張力低下等情形,可能需觀察更長的時間 (12-24小時) 後再恢復哺乳。某些整形手術,如抽脂,需要使用到大劑量的局部麻醉劑 (例如:lidocaine) 時,則必須將12小時內的母乳擠出丟棄4。
麻醉誘導藥物如 propofol、midazolam、etomidate 或 thiopental 分泌到乳汁的量很少,且在血液中的時間很短暫,因此分泌到乳汁的量更少。目前並沒有麻醉氣體分泌到乳汁的量的研究,然而吸入型麻醉氣體在血液中的時間很短暫,因此並不會分泌到乳汁中4,5,有病例報告指出使用 propofol 做為麻醉導入,再使用氙氣 (xenon) 維持麻醉,可在術後立即哺乳。Bupivacaine 或 ropivacaine 用於局部麻醉,口服吸收率差,因此哺乳媽媽可使用4。麻醉使用的 midazolam 在乳汁分泌量低,不需因為使用 midazolam 而中斷哺乳4,5。肌肉鬆弛劑並沒有分泌到乳汁的研究,然而因分子量大、脂溶性低、且為極性狀態,預期應不易穿透進乳汁,此外,本類藥品口服生體可用率低,因此哺乳可使用。Opioid 藥物如 meperidine 及 codeine 避免使用於哺乳婦女5。
非類固醇類止痛劑以 ibuprofen 為優先選擇,因其不易穿透至母乳,且在兒童使用的研究充足。Ketorolac 穿透至母乳的量也很低,然而因為其出血及抑制血小板功能的風險,可能導致出血的併發症,甚至 FDA 發佈 black box warning 警告 ketorolac 不建議用於哺乳婦女。長效型如 naproxen、sulindac 若使用時間較長,可能蓄積在嬰兒體內6。
二、過敏性鼻炎
Pseudoephedrine 及 diphenhydramine 少量分佈到母乳,哺乳時可用6,但 LactMed 資料庫提及 pseudoephedrine 可能減少泌乳。為了降低這類藥物可能造成嬰兒昏睡或興奮的風險,哺乳媽媽可以在哺乳後立即服用這類藥物6,以避開尖峰血中濃度。新一代較不容易想睡的抗組織胺類藥物研究較少,目前有研究的藥物如 loratadine、desloratadine、fexofenadine,分佈到母乳的量很少,哺乳時可用7。
三、抗生素
大部分抗生素於哺乳期間可使用,如 penicillins 及 cephalosporins 僅微量分佈到乳汁,哺乳期間可用8。但有兩類抗生素-tetracyclines 及 fluoroquinolones,因為使用在孩童身上可能有嚴重副作用,普遍認為不建議哺乳媽媽使用。Tetracyclines 類如 doxycycline 雖然可能造成牙齒永久染色及骨頭生長遲緩,但因分泌到乳汁的量很少,可以短期 (小於3週) 使用1。Fluoroquinolones 可能造成肌肉關節毒性,建議哺乳應避免使用8,但 LactMed 及另一篇文獻則認為因分泌到乳汁的量很少,哺乳媽媽可用1,但避免於服藥後4-6小時內哺乳,以降低嬰兒暴露在 fluoroquinolones 的風險。Metronidazole 因動物實驗顯示有致癌性,可改用局部使用劑型,若單次口服劑量超過2 g,建議中斷哺乳12-24小時1,9。
四、精神作用藥
根據衛生福利部國民健康署資料顯示,產後婦女約有一成會發生產後憂鬱症,從未使用過抗憂鬱劑的媽媽可選用 sertraline,因為分泌到乳汁的量很低且副作用少10。其他如 fluvoxamine、paroxetine 分泌量也很低,哺乳媽媽也可用1。Fluoxetine 之 RID 為9%,且半衰期較長,有活性代謝物,較不推薦使用1。然而如果媽媽在懷孕期間就已經在使用抗憂鬱劑且控制良好,並不需要更換成其他藥物1。另外,為了降低嬰兒暴露到藥物的風險,可建議媽媽於哺乳後立即服藥10,並觀察嬰兒是否有鎮靜、嘔吐、吸吮減少或其他毒性症狀反應出現11。
鎮靜安眠藥如 benzodiazepines,選用原則為使用短效且最低有效劑量,例如 midazolam、oxazepam,但因為新生兒對排除 benzodiazepines 比成人慢很多,可能有蓄積風險,使用時仍需注意是否有鎮靜、噁心或食慾不佳的情形,而長效 diazepam 及 clobazam 則不建議使用。Zolpidem 及 Zopilone 哺乳期間可以使用11。
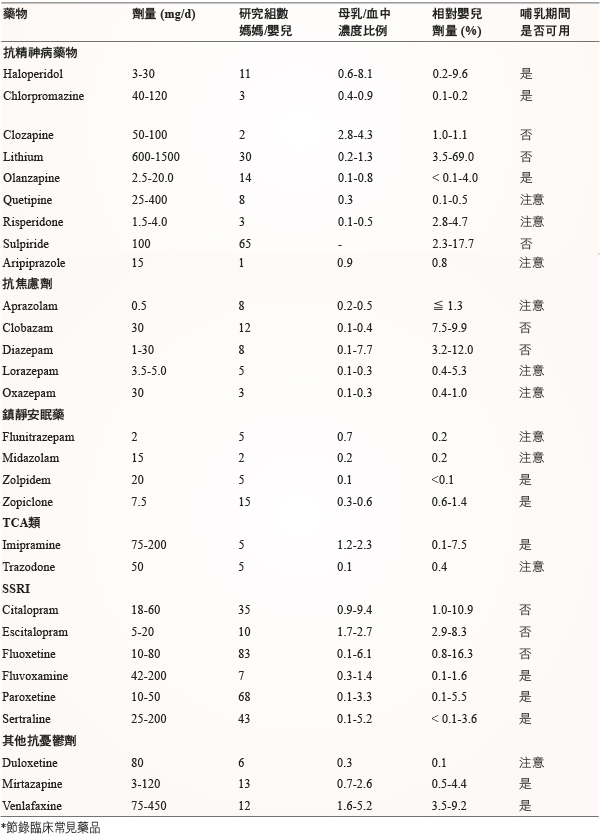
抗精神病藥以 chlorpromazine 及 olanzapine 為首選藥物,因為分泌到乳汁的量最低11,而 risperidone、quetiapine 之 RID 也很低,適合哺乳使用。Clozapine、lithium 及 sulpiride 因其 RID 較高,且曾有發生不良反應的相關報導,故於哺乳期間不可使用。因抗精神病藥物需要長期使用,但哺乳相關資料很缺乏,哺乳的好處仍然要與可能的風險做衡量。所有的抗精神病藥物都有鎮靜作用且半衰期較長,嬰兒必須觀察是否有昏睡、鎮靜的副作用發生11。其他相關藥物 (表二)。
表二 精神作用藥於哺乳期的使用建議*11
五、 抗癲癇藥 (Antiepileptic drugs,AED)
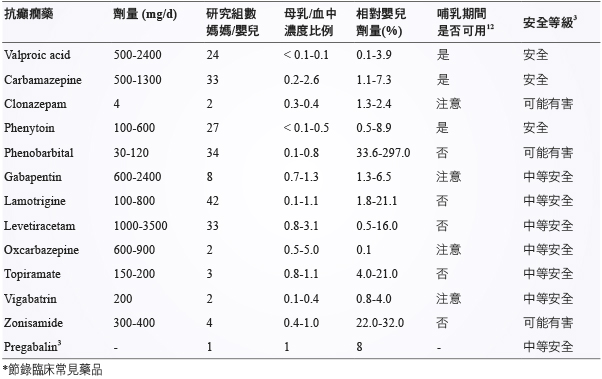
Valproic acid 及 carbamazepine 因分泌到乳汁的量很低,為哺乳媽媽癲癇首選藥物11,但 valproic acid 有肝毒性風險,建議觀察嬰兒黃疸或肝功能異常症狀。Phenobarbital、lamotrigine、topiramate、zonisamide 分泌到乳汁的量較高,因此不建議使用於哺乳婦女11,但另一文獻將 lamotrigine、levetiracetam、topiramate 列為中等安全 (moderately safe) 的藥物 (表三)2。
表三 抗癲癇藥於哺乳期的使用建議*2,11
雖然許多 AED 會穿透乳汁,但嬰兒血中濃度預期會低於藥理作用劑量,副作用也並不常見,且嬰兒喝母乳暴露的藥品劑量遠低於懷孕時的暴露的劑量。專家意見仍鼓勵癲癇婦女哺乳,因為哺乳的好處是大於適度藥品暴露量所造成的風險,且哺乳的好處也已經過許多研究的證實。嬰兒在哺乳期間應觀察可能的副作用,若仍然擔心可能的副作用,可以用配方奶及母乳搭配飲食,以降低嬰兒可能暴露的藥品劑量2。
六、其他哺乳期間不可使用藥品
抗癌藥物、或細胞毒性藥及放射線藥物使用期間不可哺乳。若嬰兒有 G-6PD 缺乏症,則避免使用 sulfasalazine、chloroquine、nalidixic acid、cotrimoxazole 等藥物。偏頭痛使用的 ergotamine 盡可能避免,如果一定要使用,需監測麥角中毒症狀 (ergotism)。選擇 Beta-blocker 時,應避免使用 atenolol,如要使用,需注意心跳徐緩、低血壓、發紺等副作用。可能抑制泌乳的藥品如 levodopa、高劑量 thiazide 及 loop 利尿劑、雌激素、ergometrine,若可以的話則避免使用9。
肆、結語
大部分的藥品在哺乳期間都可以使用,少部分藥品如需使用,則於服藥期間監測嬰兒是否有藥品副作用出現。醫療人員可參考表一之相關文獻,避免因為哺乳媽媽需要服用藥品而中斷哺乳,並同時兼顧媽媽病情的控制。
Drug Use and Breastfeeding
Ming-Hui Cheng, Chun-Ping Chen
Department of Pharmacy, National Taiwan University Hospital Chu-Tung Branch
Abstract
Many mothers may discontinue breastfeeding because of fears of adverse effects on their infants. However, only a small proportion of medications are contraindicated in breastfeeding mothers. To weigh the risks and benefits of breastfeeding, these factors needed to be considered: the need for the drug by the mother, the potential effects of the drug on milk production, the amount of the drug excreted into human milk, the extent of oral absorption by the breastfeeding infant, potential adverse effects on the breastfeeding infant, the age of the infant. Anticancer drugs or radioactive substances are contraindicated during breastfeeding. Some drugs are advised to monitor baby for possible side effects. Infant’s exposure can be reduced by breastfeeding before the next drug dose. Suggested resources for acquiring further information are available in the article.
參考資料:
1.Rowe H, Baker T, Hale TW. Maternal medication, drug use, and breastfeeding. Child and adolescent psychiatric clinics of North America 2015;24:1-20.
2. Veiby G, Bjørk M, Engelsen BA, Gilhus NE. Epilepsy and recommendations for breastfeeding. Seizure 2015;28:57-65.
3. Sachs HC. The transfer of drugs and therapeutics into human breast milk: an update on selected topics. Pediatrics 2013;132:e796-e809.
4. Montgomery A, Hale, The Academy of Breastfeeding Medicine TW. ABM clinical protocol# 15: analgesia and anesthesia for the breastfeeding mother, revised 2012. Breastfeeding Medicine 2012;7:547-53.
5. Cobb B, Liu R, Valentine E, Onuoha O. Breastfeeding after Anesthesia: A Review for Anesthesia Providers Regarding the Transfer of Medications into Breast Milk. Translational perioperative and pain medicine 2015;1:1.
6. Spencer JP, Gonzalez LS, 3rd, Barnhart DJ. Medications in the breast-feeding mother. Am Fam Physician 2001;64:119-26.
7. So M, Bozzo P, Inoue M, Einarson A. Safety of antihistamines during pregnancy and lactation. Canadian Family Physician 2010;56:427-9.
8. De Sá Del Fiol F, Barberato-Filho S, de Cassia Bergamaschi C, Lopes LC, Gauthier TP. Antibiotics and Breastfeeding. Chemotherapy 2016;61:134-43.
9. Organization WH. Breastfeeding and Maternal Medication: Recommendations for Drugs in the Eleventh WHO Model List of Essential Drugs Geneva: World Health Organization-UNICEF; 2002.
10. Sriraman NK, Melvin K, Meltzer-Brody S, Medicine AoB. ABM Clinical Protocol# 18: Use of antidepressants in breastfeeding mothers. Breastfeeding Medicine 2015;10:290-9.
11. Fortinguerra F, Clavenna A, Bonati M. Psychotropic drug use during breastfeeding: a review of the evidence. Pediatrics 2009;124:e547-e56.
通訊作者:陳君萍/通訊地址:新竹縣竹東鎮至善路52號
服務單位:臺大醫院竹東分院藥劑科藥師/聯絡電話:(O) 03-5943248 ext 1168

