摘要
抗微生物製劑使用評估是醫院藥師藥事照顧基本能力之一,藥師評估抗微生物製劑多著重於微生物類型、劑量、肝腎功能劑量調整以及給藥頻率評估,較少注意微生物培養報告的檢體品質以及受汙染可能,使得臨床建議可能與醫師評估有所出入。本文將就常見感染檢體判讀,其臨床意義與治療藥物選擇應注意事項,依來源 (血液、痰液與尿液) 分別加以簡介,給予病人最適當抗微生物製劑使用評估。
關鍵字: 抗微生物製劑、藥事照顧、微生物培養報告、檢體品質
壹、前言
抗微生物製劑使用評估是感染治療重要的一環,不適當的抗微生物製劑使用除了浪費醫療資源與增加微生物抗藥性可能外,更可能導致治療失敗。當醫師開立或更新處方時,藥師能在審核處方當下評估抗微生物製劑的適當性並給予建議,在醫師端也能因藥師建議而再次評估抗微生物製劑使用的適當性。
貳、檢體判讀
臨床作業上遇見的檢體類型很多,如:血液檢體、痰液檢體、尿液檢體…等,健康的人一般血液是無菌狀態,當血液檢體培養出微生物就算需無明顯症狀,也有伴隨心內膜炎之可能,對於臨床治療提供十分重要之警訊;痰液檢體由於經口腔留存,容易因口腔固有菌叢或口水汙染造成臨床治療上的誤判;尿液檢體除非腎臟或泌尿道感染,尿液正常是無菌的,然而尿道中有異常的菌叢,區分尿液檢體中污染菌或致病菌是必要的1。本文將就血液、痰液與尿液檢體判讀上應注意事項分別進行討論:
一、血液檢體
血液檢體應於給予抗微生物製劑治療前留存檢體,當檢體培養出細菌如金黃色葡萄球菌,不論是否有症狀均須給予治療,因仍可能有心內膜炎感染之風險2。檢驗醫學科使用血液檢體藉由革蘭氏染色法鏡檢做細菌的初步鑒別,讓臨床醫師推測可能菌種,選擇最適當的經驗性抗微生物製劑。革蘭氏染色法直接判讀出細菌為革蘭氏陽性或者革蘭氏陰性菌後,再搭配鏡檢細菌型態就能初步判斷可能菌種;而金黃色葡萄球菌會再經由凝固酶進行檢驗,凝固酶陽性之金黃色葡萄球菌,就是常見致病的金黃色葡萄球菌屬 (Staphylococcus aureus),若呈現抗凝固酶陰性之金黃色葡萄球菌一般稱為 Coagulase-negative Staphylococcus (CoNS)。CoNS 常出現於皮膚表面,根據研究0.6%至6%血液檢體有可能採檢過程中受汙染,其中70%至80%均為 CoNS 所引起3。
一般血液檢體會將抽取的血液樣本分別注入嗜氧瓶與厭氧瓶進行細菌培養,至於抽取樣本數量及抽取完成時間主要由臨床感染嚴重度決定,如:亞急性心內膜炎建議於24小時內取得三套血液檢體,若為革蘭氏陰性菌伴隨休克的敗血症或金黃色葡萄球菌敗血症,則建議由不同部位至少取得兩套血液檢體。不同部位血液檢體培養出相同微生物極有可能為真實菌血症細菌感染,而培養出不同微生物可能為汙染也可能為其他臨床問題,如:傷口敗血症 (wound sepsis) 或腸道破裂。血液檢體細菌培養在數套檢體中只培養出一套常見皮膚微生物群,如:CoNS、Bacillus species、Corynebacterium species,極有可能為檢體受到汙染不需治療,若培養出大於一套常見皮膚微生物群,或是從高風險族群 (如:骨髓抑制免疫不全病人) 培養出一套,仍需考量真實菌血症而給予治療4。
過去 Duke 大學醫學中心針對院內血液培養結果追蹤情形,造成血液檢體汙染培養出微生物,革蘭氏陽性菌常見為 CoNS、Bacillus species、Corynebacterium species,厭氧菌屬則為 Clostridium perfringens、Propionibacterium species,而革蘭氏陰性菌、yeast、fungi 與 Mycobacteria 類型菌血症則多為真實致病菌,也能在臨床評估時列入考慮5。
二、痰液檢體
痰液檢體的革蘭氏染色與培養常應用於下呼吸道感染之檢查,藉由挑選具化膿狀或血樣狀檢體製成抹片進行革蘭氏染色鏡檢,確認檢體品質合格後,會依據染色與細菌型態做出初步報告 (如:gram-negative pleomorphic coccobacilli),可供臨床醫師推測出可能菌種進而選擇適當的經驗性抗微生物製劑,當痰液微生物培養結果與藥物敏感性確認後,即可協助臨床醫師選擇最適當抗微生物製劑治療。
最好的痰液檢體應由下呼吸道中取得之檢體,當痰液檢體中培養出念珠菌 (Candida)、金黃色葡萄球菌 (Staphylococcus aureus) 甚至肺炎鏈球菌 (Streptococcus pneumoniae),若無臨床證據佐證如X光判讀證實肺炎等,則不一定具有臨床意義1,此部分仍需臨床醫師依病人臨床表徵與相關檢驗評估是否有相關感染可能。評估痰液檢體之品質,台灣醫事檢驗學會建議以 Bartlett 學者提出之積分法與 Murray 和 Washington 提出之規則擇一使用 (表一、表二),真實痰液檢體在顯微鏡的低倍率視野下,鱗狀上皮細胞 (Squamous epithelial cells) 應小於10 SECs/low-power field (LPF; 10x objective),若鱗狀上皮細胞大於25 SECs/LPF 可視為口水汙染,當介於10-25 SECs/LPF 則應小心評估此檢體報告,且注意此兩種規則不適用於 neutropenia 或 immunocompromised 病人。
表一 Bartlett 提出的積分法6

當在低倍視野下觀察白血球、黏液 (mucus) 與上皮細胞數量加總積分超過 (含) 1以上時,此檢體為合格之檢體。
表二 Murray 和 Washington 提出之規則6
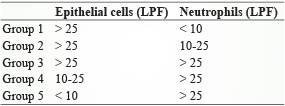
當在低倍視野下觀察白血球與上皮細胞數量屬於 Group 4或 Group 5,此檢體為合格之檢體。
評估痰液檢體之生長菌量,報告中會以少量 (few 或1+)、中等 (moderate 或2+)、大量 (heavy 或3+) 呈現,痰液在培養基上有意義的菌量為:(一)中等 (moderate 或2+) 以上,(二)少量 (few 或1+) 致病菌但於革蘭氏染色觀察中是一致且與多型核白血球 (polymorphonuclear leukocyte,PMN) 有關係,(三)無呼吸道常在菌的純致病菌落且革蘭氏染色與 PMN 有關係6。
三、尿液檢體
臨床上較難單獨就尿液檢體的微生物培養報告判斷是否為真實感染,當病人昏迷臥床合併裝有尿管,無法觀察病人是否有頻尿、寡尿、尿路疼痛等問題,臨床判讀上主要仍以臨床數值變化與膿尿 (pyuria)、菌尿 (bacteriuria)、亞硝酸鹽、血尿 (hematuria)、混濁度、顏色與細菌量評估是否為真實感染;尿液鏡檢報告會註明是否有白血球反應,是否長菌,以及對於亞硝酸鹽是否反應 (尿液中細菌對於亞硝酸鹽會呈現陽性)。一般泌尿道感染常見尿液細菌生長量 ≧105 cfu/mL,然而30-50%女性尿液細菌生長量 ≧ 103 cfu/mL 就可能伴隨有相關泌尿道感染症狀7。
年齡超過65歲的男性 (> 10%) 或女性 (> 20%) 有可能呈現無症狀性菌尿症8,需要特別注意多數無症狀性菌尿症是不需給予抗微生物製劑治療的,研究顯示對於無症狀性菌尿症患者給予積極治療並無顯著好處9。目前證據建議孕婦與預備做泌尿道手術合併無症狀性菌尿症應給予治療,腎移植病人合併無症狀性菌尿症是否治療並無共識10。
參、檢驗標準變更
廣效性乙內醯胺酶 (Extended-spectrum beta-lactamases;ESBLs) 是對多數 β-lactam 類抗生素具有抗藥性的一種酵素,此類酵素常出現在克雷伯氏菌屬 (Klebsiella pneumoniae、Klebsiella oxytoca)、奇異變形桿菌 (Proteus mirabilis) 與大腸桿菌 (Escherichia coli.) 等菌種,對於乙內醯胺類 (β-lactam) 抗生素包括 penicillins,cephalosporins 與 aztreonam 都可能於產生抗藥性時,就算體外藥物敏感性試驗為具感受性 (susceptibility),但於體內仍可能造成治療失敗。
為了避免上述造成治療失敗之可能,美國臨床與實驗室標準協會 (The Clinical and Laboratory Standards Institutes;簡稱 CLSI) 於2010年指引進行了更新,對於血液中腸內菌 (Escherichia coli.,Proteus mirabills,Klebsiela pneumoniae) 培養報告 cephalosporins 檢驗標準變嚴格,大幅提升最低抑菌濃度 (minimum inhibitory concentration,MIC) 之標準,目的在於減少將具有 cephalosporin-resistance 的腸內菌判讀為具感受性,檢驗報告中也不需常規操作 ESBL 相關檢驗。
由於更多腸內菌會因此對 cephalosporins 判讀為抗藥性 (resistant) 而無法使用較前線抗生素,CLSI 於2014年提出對於尿液檢體 cefazolin 可用較寬鬆之 MIC 值評估其他口服 cephalosporins 是否具感受性:2010年指引中,cefazolin 在血液檢體定義 MIC ≦ 2 mcg/mL 為具敏感性 (susceptible),MIC 等於4 mcg/mL 時為中間值 (intermediate),MIC ≧ 8 mcg/mL 為抗藥性;而尿液檢體 MIC ≦ 16 mcg/mL 為敏感性,MIC ≧ 32 mcg/mL 為抗藥性。因此,過去針對尿液檢體,cefazolin MIC 若為 8 mcg/mL,會被判定為抗藥性,現若 MIC ≦16 mcg/mL 時,cefazloin 便可用來治療非複雜性泌尿道感染 (表三)11。
表三 CLSI 指引對於 cefazolin 治療 Enterobacteriaceae 之 susceptibility breakpoint 比較表11

評估醫院內治療非複雜性泌尿道感染使用 cefazolin 類抗生素使用是否適當,藥師仍需了解醫院內檢驗科是否將血液檢體與尿液檢體培養標準分開判讀,才能在抗生素敏感度試驗判讀上評估 cefazolin 類是否仍有效,若尿液檢體以血液檢體培養出腸內菌標準判讀 cefazolin 呈現中間值時,醫師使用 cefazolin 則未必為不適當處方。
肆、經驗性抗生素使用
藥師對於經驗性抗生素的選擇與評估,仍須注意到當地抗藥性之變化,而非盲從治療指引的用藥建議,如 pharmacotheraphy bedside guide 2013對於泌尿道感染建議,非複雜性泌尿道感染以 trimethoprim/sulfamethoxazole 為首選,但就本院院內抗生素對 E.coli 藥物敏感性試驗統計,trimethoprim/sulfamethoxazole 每年有效率不到6成,指引中特別強調在地抗藥性比例大於20%則不建議用於經驗性抗生素使用避免治療失敗12。
伍、治療藥物選擇
治療藥物之選擇,仍應注意各種藥物本身藥物動力學之特性,作用機轉、分佈組織濃度以及使用禁忌,都是抗微生物製劑評估重點,以下就血液檢體、痰液檢體、尿液檢體與相關疾病分別討論:
一、血液檢體 (菌血症)
菌血症感染即使血液檢體報告對 tigecycline 顯示感受性,仍應避免選用 tigecycyline:此藥物分佈組織濃度範圍過大且血中濃度偏低,且尚未取得腦膜炎、泌尿道感染與菌血症之適應症,雖然血液檢體報告顯示 tigecycline 呈現感受性,應注意有治療失敗之可能。
二、痰液檢體 (下呼吸道感染)
肺炎感染即使痰液檢體報告對 daptomycin 與 doripenem 顯示感受性,仍應避免選用 Daptomycin 與 doripenem:(一)daptomycin 作用機轉為與細菌細胞膜結合引起膜電位快速去極化,膜電位的消失導致抑制細菌蛋白質、DNA、RNA 的合成,引起細菌死亡,但由於支氣管肺泡和肺部薄壁組織的濃度相當低並無法治療肺炎,於 CLSI 指引中也強調 daptomycin 不應出現於呼吸道檢體報告中11。(二)doripenem 與 imipenem 及 meropenem 均可治療綠膿桿菌 (Pseudomonas aeruginosa),2012與2014年美國 FDA 發布 doripenem 藥物資訊,根據過去臨床試驗指出 doripenem 與 imipenem/cilastatin 相比用來治療呼吸器相關性肺炎,doripenem 可能有較高死亡率與降低治癒率,至今並未核准 doripenem 用於任何類型肺炎適應症13。
三、尿液檢體 (泌尿道感染)
泌尿道感染即使尿液檢體對 tigecycline、moxifloxacin 與 echinocandin 類抗黴菌藥顯示具感受性時,仍應避免選用,理由如下:(一)fluoroquinolone 類藥物常用於泌尿道感染,但注意 moxifloxacin 主要經由肝臟代謝,少部分經由腎臟尿液排除,泌尿道感染只建議選擇 ciprofloxacin 或 levofloxacin,而不建議選擇 moxifloxacin14。(二)echinocandin 類抗黴菌藥常用於 Candida glabrata 或 Candida krusei 之念珠菌感染,治療菌血症於美國感染症醫學會或台灣黴菌治療指引均列為首選,但對於泌尿道感染由於藥物分佈組織濃度偏低,臨床上都不建議使用,當泌尿道感染菌種為 Candida glabrata 或 Candida krusei 念珠菌感染,無法使用泌尿道治療首選之 fluconazole 來治療時,amphotericin B 是應該考慮的選項15;但要注意到,amphotericin B 對於肝腎功能不佳病人使用需極度小心,此藥物容易同時伴隨肝腎損傷與多種副作用,有時尿液檢體培養出 Candida glabrata 或 Candida krusei,醫師選用 echinocandin 類抗黴菌藥物未必是用來治療泌尿道黴菌感染,因為無症狀之黴菌尿症並不需要治療,臨床上曾遇過醫師評估尿液檢體培養菌並非致病菌,但實際上是考量病人合併念珠菌血症風險給予 echinocandin 之案例。
陸、結論
所有的臨床判斷,還是要回歸以病人為中心,檢體微生物培養未必是真實致病菌或是感染部位的濃度偏低,臨床判斷上仍需與醫師共同討論來達到最好的抗微生物製劑使用評估。同時檢體中沒有培養出微生物也不代表病人不需投與抗微生物製劑,有時受限於採檢方式未必能取得適當檢體,醫師臨床判斷病人有感染可能時,經驗性抗微生物製劑之投予仍為必要,藥師應注意檢驗報告中呈現敏感性之藥物是否因藥物特性而不適用以及持續追蹤評估病人的臨床狀況。
Evaluation of Microbiological Reports and Selection of Antimicrobial Agents
Chia-Liang Chen1, Li-Mei Lin1, Hui-Yu Chen1, Shie-Shian Huang2
Department of Pharmacy, Chang Gung Memorial Hospital, Keelung1
Division of Infectious Diseases, Chang Gung Memorial Hospital, Keelung2
Abstract
The evaluation of the use of antimicrobial agents is one of the pharmacists’ basic abilities in pharmaceutical care. Pharmacists' evaluation of antimicrobial agents is more focused on microbial species, dosages, dosage adjustments for liver and kidney function, and dosing frequency than on the sample quality and potential contamination risk in microbiological reports, which may result in differences between clinical advice and physicians’ assessments. To provide the most appropriate evaluation of antimicrobial agents for patients, this article will introduce the interpretation of common infected specimens (from blood, sputum and urine) and the instructions on drug selection.
參考資料:
1.Carroll KC, Hobden JA, Miller S, et al: Principles of Diagnostic Medical Microbiology. Jawetz, Melnick, & Adelberg's Medical Microbiology, 27e. New York, NY: McGraw-Hill Education; 2015.
2. Bai AD, Agarwal A, Steinberg M, et al: Clinical predictors and clinical prediction rules to estimate initial patient risk for infective endocarditis in Staphylococcus aureus bacteraemia: a systematic review and meta-analysis. Clin Microbiol Infect. 2017;23(12):900-6.
3. Hall KK, Lyman JA. Updated review of blood culture contamination. Clin Microbiol Rev. 2006;19(4):788-802.
4. Carroll KC, Hobden JA, Miller S, et al: Principles of Diagnostic Medical Microbiology. Jawetz, Melnick, & Adelberg's Medical Microbiology, 27e. New York, NY: McGraw-Hill Education; 2015.
5. Weinstein MP, Towns ML, Quartey SM, et al: The Clinical Significance of Positive Blood Cultures in the 1990s: A Prospective Comprehensive Evaluation of the Microbiology, Epidemiology, and Outcome of Bacteremia and Fungemia in Adults. Clinical Infectious Diseases. 1997;24(4):584-602.
6. 台灣醫事檢驗學會: 痰液檢體培養作業指引TSLM-GP-B01(1)。板橋:台灣醫事檢驗學會,2018。
7. Nicolle LE. Uncomplicated urinary tract infection in adults including uncomplicated pyelonephritis. Urol Clin North Am. 2008;35(1):1-12, v.
8. Baldassarre JS, Kaye D. Special Problems of Urinary Tract Infection in the Elderly. Medical Clinics of North America. 1991;75(2):375-90.
9. Abrutyn E, Mossey J, Berlin JA, et al: DOes asymptomatic bacteriuria predict mortality and does antimicrobial treatment reduce mortality in elderly ambulatory women? Annals of Internal Medicine. 1994;120(10):827-33.
10. Nicolle LE, Bradley S, Colgan R, et al: Infectious Diseases Society of America Guidelines for the Diagnosis and Treatment of Asymptomatic Bacteriuria in Adults. Clinical Infectious Diseases. 2005;40(5):643-54.
11. Clinical and Laboratory Standards Institute(CLSI). Performance Standards for Antimicrobial Disk Susceptibility Tests, Approved Standard-25th Edition. CLSI document M100-S25. 2015.
12. Martin CP, Talbert RL. Section 2. Infectious Diseases. Pharmacotherapy Bedside Guide. New York, NY: The McGraw-Hill Companies; 2013.
13. FDA (Last Updated 2018) FDA Drug Safety Communication: FDA approves label changes for antibacterial Doribax (doripenem) describing increased risk of death for ventilator patients with pneumonia. https://www.fda.gov/Drugs/DrugSafety/ucm387971.htm. Accessed at 17 June 2018
14. Coyle EA, Prince RA. Urinary Tract Infections and Prostatitis. In: DiPiro JT, Talbert RL, Yee GC, Matzke GR, Wells BG, Posey LM, editors. Pharmacotherapy: A Pathophysiologic Approach, 10e. New York, NY: McGraw-Hill Education; 2017.
15. Kung H-C, Huang P-Y, Chen W-T, et al: 2016 guidelines for the use of antifungal agents in patients with invasive fungal diseases in Taiwan. Journal of Microbiology, Immunology and Infection.51(1):1-17.
通訊作者:陳佳亮/通訊地址:基隆市安樂區麥金路222號
服務單位:基隆長庚紀念醫院藥劑科藥師/聯絡電話:(O) 02-24313131 ext 2191

