摘要
生長激素缺乏症 (growth hormone deficiency,GHD) 是一種罕見疾病,最常造成的原因是下視丘或腦下垂體腫瘤,其特徵在於身體組成、碳水化合物、脂質代謝、骨密度及心血管風險的改變。近三十年來,長期觀察性研究、臨床試驗和統合分析等文獻,提供了生長激素替代療法在生長激素缺乏症患者中的療效和安全性之相關訊息。本文回顧的目的是提高我們對 GHD 診斷和治療的認識,並概述 FDA 批准可用於兒童和成人患者之適應症,將有助於患有生長障礙或身材矮小疾病的患者接受必要的治療,以增加線性生長並改善生活品質。
關鍵字:生長激素缺乏症、下視丘、腦下垂體腫瘤、身材矮小疾病
壹、前言
由下視丘或腦下垂體疾病引起的生長激素減少或消失而影響生長發育,即為生長激素缺乏症 (growth hormone deficiency,GHD)。據美國統計每年約新增6000例病例,影響大約5萬名成年人,其中兒童發病的持續時間佔這些患者的15%到20%1,2。研究顯示心血管發病率和死亡率增加與腦垂體功能減退息息相關,且在 GHD 女性患者比男性有更高的風險比;此外這種現象與 GHD 患者頸動脈和股動脈粥樣硬化斑塊增加的結果相當一致,主要原因為 GHD 患者內臟脂肪增多,總膽固醇和低密度脂蛋白膽固醇值升高,導致冠狀動脈疾病風險增加3,所以及早診斷出病因並給與適當的治療是刻不容緩的事。
貳、認識生長激素缺乏症
一、GHD 產生的病因與造成的影響
(一) GHD 產生的「病因」可分為二類
1.先天病因造成的GHD:遺傳性疾病 (例如:Laron 氏侏儒症候群、轉錄因子突變)、胚胎性疾病 (例如:視覺異常增生 septo-optic dysplasia、空蝶鞍症候群empty sella syndrome) 或分娩前後的創傷1。2.後天病因造成的 GHD:腦垂體瘤 (例如:顱咽管瘤)、創傷性腦損傷、醫源效應 (iatrogenic effect,例如:因手術、放療或化療後對病人造成的醫療傷害)、中樞神經系統感染 (例如:結核病)、中樞神經系肉芽腫性疾病 (例如:結節病) 或腦垂體梗塞 (例如:中風)1。
(二) GHD 造成的「影響」可分為三種
1.未經治療的兒童期 GHD,其主要的特徵是青春期延遲及生長發育遲緩導致成年身材矮小。2.成人期 GHD,其主要的影響不僅對身體組成和代謝阻擾,例如:(1) 減少淨體重,增加脂肪量,特別是軀幹。(2) 血脂異常,胰島素產生阻抗性,血管內皮功能障礙。(3) 減少骨質量,增加骨質疏鬆性骨折的風險;而且會使心血管和肌肉表現受限,例如:(1) 減少運動能力。(2) 減少左心室質量和收縮功能。(3) 心臟射出分率降低。(4) 肌肉力量減弱2,4。3.經研究顯示 GHD 造成生活品質受損的特徵,例如:(1) 健康受損,精力不足。(2) 抑鬱的心情和易產生焦慮。(3) 社會孤立。(4) 不滿身體的形象。(5) 記憶力減退。
二、GHD 遺傳原因
推測 GHD 來自遺傳之原因:(一)新生兒低血糖或早期發育失敗。(二)家族史陽性反應與可能的血緣關係。(三)身高高度低於平均值三個標準差分數 (standard deviation scores,SDS) 以上。(四)生長激素對刺激的反應特別低的情況,即生長激素釋放激素 (growth hormone releasing hormone,GHRH)、血清胰島素樣生長因子-1 (serum insulin-like growth factor-1,IGF-I) 和 IGF-結合蛋白-3 (IGF-binding protein-3,IGFBP-3) 值,低於同年齡與性別之平均值至少有三個 SDS 之多5-7。
三、GHD 診斷性試驗
在疑似生長不足的兒童中,若孩子年齡在1歲以上,則可藉由手腕X光射線估計骨齡;若年齡在1歲以下,則從膝部X光射線估算骨齡,檢測結果由經驗豐富的臨床醫師進行年齡估算的解釋6。在評估 GHD 骨齡延遲的患者之前,臨床上應排除其他導致身材矮小症 (short stature,SS) 的原因,並通過實驗室相關生化值評估,例如紅血球沉降率、C反應蛋白 (C-reactive protein,CRP)、血清代謝組成 (葡萄糖/尿素/肌酸酐/電解質/鈣/磷酸鹽)、促甲狀腺激素 (TSH)、游離 T4、乳糜抗體及尿液分析…等,以利有效確認是否為 GHD 患者8,9。
雖然最佳的 GH 刺激試驗尚未確定和驗證,但胰島素耐量試驗 (insulin tolerance test,ITT) 及昇糖素 (glucagon) 試驗最常用作診斷試驗以再次確認 GHD,其界定值分別為 < 5 mcg/L 及 < 3 mcg/L8-10,但若患者對 ITT 禁忌 (例如,癲癇發作的個體),昇糖素試驗是最合適的替代試驗。
參、生長激素缺乏症之治療
一、GHD 治療概述
生長激素 (GH) 治療的目標是改善患者 GHD 的症狀及增進生活品質,並與同年齡同性別比較,可獲得正常範圍內血清胰島素樣生長因子-1 (IGF-1)6。經研究證實,生長激素可有效地用於因下丘腦或腦垂體疾病而造成兒童或成人 GHD。由於成人 GHD 通常繼發於結構性下丘腦—垂體疾病 (例如垂體腺瘤),因此可能需要額外的專門管理和後續追蹤 (例如神經外科醫生介入)11。建議糖尿病患者、肥胖患者、曾經有妊娠糖尿病患者及有糖尿病家族史的患者不僅應使用低初始劑量 (例如0.1至0.2 mg/d) GH,以避免血糖值受到干擾;且生長激素治療期間可能需要調整抗糖尿病藥物和 GH 劑量,甚至直到糖尿病得到良好治療時才開始使用 GH 治療亦是合理的3。在開始 GH 治療後,患者應根據臨床反應、IGF-1值、副作用和其他個體因素考量,以1至2個月的間隔 (增加0.1至0.2 mg/d) 來調整 GH 劑量,但老年患者劑量評估可能需要更長的時間間隔和更小的劑量增加3。GH 治療可降低血清游離T4 (thyroxine 甲狀腺素) 值,故應監測游離 T4水平,並按指示調整 T4劑量3。
二、用 GH 治療 GHD
西元1985年首先產出標準的生長激素製劑,係由庫賈氏病 (Creutzfeldt-Jakob Disease) 病原性蛋白顆粒的重組 DNA 衍生物合成人類生長激素。隨後,陸續幾家製藥公司皆可根據世界衛生組織參考標準提供了具有3國際單位/mg 生物效價的人類生長激素 (表一)4,12。
表一 已上市生長激素總覽12
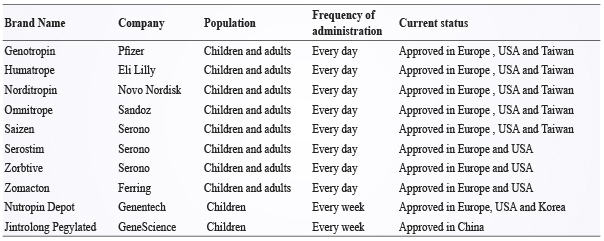
(一)GHD 兒童
1.美國食品和藥物管理局 (FDA) 批准生長激素治療兒童矮小症的適應症:(1) 兒童生長激素缺乏症。(2) 移植前慢性腎功能不全。(3) 透納氏症候群 (Turner syndrome)。(4) 普瑞德威利氏症候群 (Prader-Willi syndrome,PWS)。(5) 胎兒小於妊娠年齡 (Small for gestational age,SGA) 之兒童,在2至4歲時尚未達到正常身高範圍。(6) 特發性身材矮小的兒童身高低於平均值2.25標準差分數 (SDS)11,13。
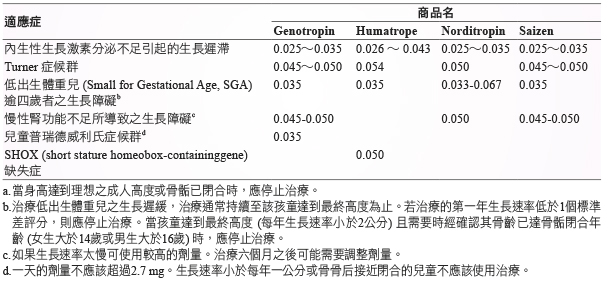
2.常見兒童 GH 建議治療劑量,研究顯示其治療成果亦有顯著的效果,例如接受 Humatrope 治療的 SHOX (short stature homeobox-containinggene) 缺失症病人,與未治療的病人相比,第一年長高速度明顯增加 (8.7 公分/年比5.2 公分/年,p < 0.001,主要的療效分析),與 Humatrope 治療的 Turner 症候群病人有相近的第一年長高速度 (8.7公分/年比8.9公分/年) (表二)。
3.兒童 GH 療法的優點:(1) 年輕時使用適當劑量於 GH 治療,並持續到達最終的體質性生長時,通常成年時身高可在正常範圍內。(2) 標準劑量的 GH 治療可部分矯正 GHD 相關的顱面骨缺損,如前面部高度降低和下頜後縮。
4.兒童 GH 療法的缺點:(1) 對於特發性身材矮小的兒童 (idiopathic short stature,ISS),儘管平均成人身高增加1.5至2.8英寸,GH 治療的價值和倫理仍然值得懷疑。(2) ISS 不是一種病理狀態,數據表明很少有 ISS 兒童有明顯的心理社會功能障礙。此外,沒有足夠證據證明生長激素治療能改善 ISS 兒童健康狀況。(3) 生長激素治療需要數百或數千次注射,涉及未知的長期風險,且每英寸高度可能花費數萬美元9。
表二 常見兒童 GH 建議治療劑量a (每日劑量 mg/kg 體重)
(二)GHD 成人
1.美國食品和藥物管理局 (FDA) 批准生長激素治療成人的適應症:(1) 成人生長激素缺乏症。(2) 愛滋病毒消耗性症侯群 (HIV wasting syndrome)。(3) 結構性疾病、涉及下丘腦、腦垂體區域的放射、手術之成年患者、或其他垂體激素缺陷的患者,皆可評估是否適合 GHD 治療。(4) 創傷性腦損傷和動脈瘤性蛛網膜下腔出血是已知可能導致 GHD 的兩種疾病。然而,GHD 在這些患者中可能是短暫的,故 GH 刺激測試應在事件發生後至少一年內完成14。
2. 常見成人 GH 建議開始治療劑量為0.1-0.3 mg/day,再依據個人的需要量逐月增加劑量,並使用血清中的類胰島素生長因子-I (IGF-I) 來作為調整劑量的參考。劑量需求會隨著年齡下降,維持劑量因人而異,但很少超過1.0 mg/day,一般而言只需使用最低有效劑量。
3.成人 GH 療法的優點:(1) 改善身體組成 (例如,瘦與胖體質量比例)。(2) 改善骨骼健康。(3) 降低心血管危險因素 (如降低總膽固醇、低密度脂蛋白膽固醇值或降低舒張壓)。(4) 提高生活品質。(5) 改善認知功能、工作記憶與長期記憶。
3.成人 GH 療法的缺點:(1) 降低胰島素敏感性 (可能增加第2型糖尿病的風險)。(2)每年高達數千美元的治療費用。
三、用 GH 治療之副作用與預後狀況
(一)用 GH 治療之副作用4
1.約5%至18%的成人患者有不良反應,通常與體液滯留有關,包括感覺異常、關節僵硬、關節痛、肌肉痛和周圍性水腫。2.約2%發展為腕隧道症候群 (Carpal tunnel syndrome,CTS)。3.良性顱內高壓似乎與 GH 治療兒童有關。4.年齡較大,較重或女性的成年人更容易發生不良反應。5.隨著 GH 治療劑量減少,大多數副作用會有所改善。
(二)用 GH 治療之預後狀況1,2,4
1.死亡率 (Mortality):(1) 腦垂體功能減退與死亡率增加有關,這主要歸因於呼吸系統、心血管及腦血管疾病相關,但 GHD 對這種死亡率增加的貢獻尚不清楚。(2) GHD 患者的 GH 替代治療尚未被證實可以提高生存率。
2. GH 治療有關的發病率 (Morbidity):(1) 沒有明顯證據表明 GH 長期治療會增加糖尿病的風險,儘管一項研究表明接受 GH 的 GHD 兒童發生第2型糖尿病的可能性略高。但成年人的研究沒有發現這種關聯,但觀察到胰島素敏感性降低。(2) 肢端肥大症患者有發現結腸癌增加,合理懷疑 GH 治療可能誘發癌症,但目前無相關證據佐證。然而,由於 GH 的生長刺激作用,成人 GH 治療在活動性惡性腫瘤中是禁忌的。 (3) 因未治療的 GHD 與心血管和腦血管發病率增加有關,GH 治療可能實際上具有降低心血管風險的益處。然而,由於 GHD 與血管疾病之間的關聯,即使接受 GH 替代治療,也應遵循 GHD 患者的心血管危險指標。
肆、結論
GH 治療不僅在許多 GHD 患者中發揮了很大益處,且就目前相關文獻報告而言用於核准的適應症上是相對安全的;在近幾年中臨床試驗中,每週或每月 (臨床試驗中) 施打之長效 GH 製劑的開發創造了新的治療方法,以減少患者因注射頻率高而產生疼痛不適感。GH 治療在開始治療前需透過詳細檢測以確認 GHD 患者,並於治療時須小心地將劑量個體化以減少副作用,所以及早有效確診並適當的 GH 治療與安全性監測是治療 GHD 的最佳方針。
Discussion on Human Growth Hormone Deficiency and Treatment Overview
Chen-Feng Wei1, Sung-Ling Tang2, Chih-Wei Huang2, I-Hsun Li2
Department of Pharmacy,Taoyuan Armed Forces General Hospital1
Department of Pharmacy, Tri-Service General Hospital2
Abstract
Growth hormone (GH) deficiency is a rare disorder, which most commonly results from a hypothalamic or pituitary tumors, and is characterized by alterations in body composition, carbohydrate, lipid metabolism, bone mineral density and cardiovascular risk profile. Over the last three decades, short- and long-term observational studies, clinical trials and meta-analyses have provided relevant information on the efficacy and safety of growth hormone replacement therapy in persons with GH deficiency (GHD). The aims of this review are to advance our understanding on the diagnosis and treatment of GHD and to summarize the guidelines that are available for all FDA-approved indications among children and adults. Adherence to these guidelines will help to ensure that patients with disorders of growth failure or short stature receive the necessary therapy to increase linear growth and improve quality of life.
參考資料:
1. Owens G, Balfour D, Biller BM, et al: Clinical presentation and diagnosis: growth hormone deficiency in adults. Am J Manag Care. 2004 Oct;10(13 Suppl):S424-30.
2. Ayuk J, Sheppard MC: Growth hormone and its disorders. Postgrad Med J. 2006 Jan; 82(963): 24-30.
3. Cook DM, Yuen KC, Biller BM, et al: American Association of Clinical Endocrinologists medical guidelines for clinical practice for growth hormone use in growth hormone-deficient adults and transition patients - 2009 update. Endocr Pract. 2009 Sep-Oct;15 Suppl 2:1-29.
4. Molitch ME, Clemmons DR, Malozowski S, et al: Evaluation and treatment of adult growth hormone deficiency: an Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab. 2011 Jun;96(6):1587-609
5. Dattani M, Preece M: Growth hormone deficiency and related disorders: insights into causation, diagnosis, and treatment. Lancet. 2004 Jun 12;363(9425):1977-87.
6. Gharib H, Cook DM, Saenger PH, et al: American association of clinical endocrinologists medical guidelines for clinical practice for growth hormone use in adults and childrene-2003 update. Endocr Pract. 2003 Jan-Feb;9(1):64-76.
7. Growth Hormone Research Society: Consensus guidelines for the diagnosis and treatment of growth hormone (GH) deficiency in childhood and adolescence: summary statement of the GH Research Society. J Clin Endocrinol Metab. 2000 Nov;85(11):3990-3.
8. Pandian R, Nakamoto JM: Rational use of the laboratory for childhood and adult growth hormone deficiency. Clin Lab Med. 2004 Mar;24(1):141-74.
9. Evans C, Gregory JW: The investigation of short stature: a survey of practice in Wales and suggested practical guidelines. J Clin Pathol. 2004 Feb; 57(2): 126–130.
10. Van der Lely AJ: Justified and unjustified use of growth hormone. Postgrad Med J. 2004 Oct;80(948):577-80.
11. Wilson TA, Rose SR, Cohen P, et al: Update of guidelines for the use of growth hormone in children: the Lawson Wilkins Pediatric Endocrinology Society Drug and Therapeutics Committee. J Pediatr. 2003 Oct;143(4):415-21.
12. Boguszewski CL: Update on GH therapy in adults. F1000Res. 2017 Nov16; 6:2017
13. Maghnie M, Ambrosini L, Cappa M, et al: Adult height in patients with permanent growth hormone deficiency with and without multiple pituitary hormone deficiencies. J Clin Endocrinol Metab. 2006 Aug;91(8):2900-5
14. Geffner ME: Hypopituitarism in childhood. Cancer Control. 2002 May-Jun;9(3):212-22.
通訊作者:魏振峰/通訊地址:桃園市龍潭區中興路168號
服務單位:國軍桃園總醫院臨床藥學科/連絡電話:03-4799595 ext 326553

