生命末期病人藥物治療原則
鄭名惠、陳君萍
國立臺灣大學醫學院附設醫院竹東分院藥劑科
摘要
生命末期病人的藥物使用宜考量剩餘預期壽命、達到藥物治療效益的時間、照護目標以及治療目標來選擇藥物。治療目標隨著病人剩餘生命的減少,逐漸偏向安寧緩和的症狀治療,延長生命的藥物通常是不需要的;預防性用藥則須考量藥物達到治療效益的時間以及病人預期生命而決定是否使用。本文從有限的文獻證據中,討論生命末期病人合適的藥物治療原則與症狀治療。
關鍵字: 生命末期、緩和醫療、end of life、palliative care
壹、 前言
隨著人口結構的老化,臨終照護的議題越來越受重視,但對於生命末期之藥物治療原則卻鮮少被提及。「生命末期(End of life)」的特點是身體內累積的健康問題,產生了不可逆的穩態失衡,最終導致病人走向死亡1。在生命末期,常因多重疾病而使用多種藥物,在多重用藥、器官功能下降、合併症、營養不良、惡病質、身體組成改變下,會增加許多用藥問題和風險。此外,這類的病人通常為臨床試驗所排除的對象,在這類病人藥物治療的實證證據十分有限,因此更加深了治療決策上的困難。本文從有限的文獻證據中,探討生命末期病人合適的藥物治療原則與症狀治療。
貳、 生命末期用藥考量因素
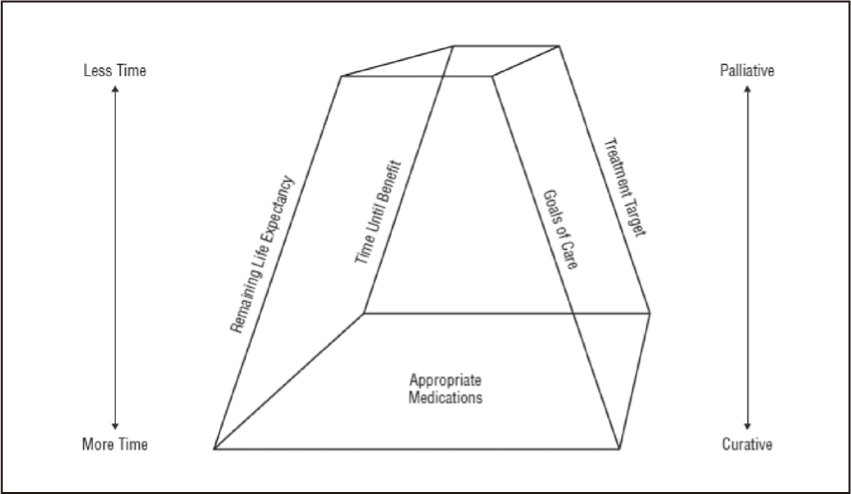
一項研究追蹤了Medicare及受益者在人生的最後一年中,44%的病人使用了至少一種不適當的藥物,然而,這些不適當用藥的準則,可能是建立在較為年輕、健康、尚未走到生命末期的病人2。事實上,許多藥物可能是安寧緩和治療中,緩解病人不適的重要一環。在這類病人中,尤其是預期壽命≦兩年的病人,許多處方決策需要經常反覆評估,以了解藥物使用的獲益或風險,並減少不必要或有害的藥物2。Holmes等人提出生命末期的適當處方模式,該流程建立在適當處方的原則基礎上,其組成包括四個部分:病人的預期壽命、達到藥物治療效益的時間、照護目標以及治療目標(圖一)3。首先,通過將病患剩餘預期壽命與使用藥物獲得效益的時間進行比較,以確定病患受益於特定療法的可能性。
圖一 處方考量模式。在頂端的人,預期壽命短,治療目標傾向緩和治療,並選用短期可達效益的藥物;底層的病人,預期壽命較長,治療目標傾向積極,目標為治癒及預防疾病發生3。
例如,bisphosphonate使用於骨質疏鬆的女性,在一年內即可降低骨折的風險,而以ACEI、ARB預防糖尿病腎病變,則需要許多年才看得到明顯的效果2。降血脂藥物曾有隨機分派性實驗,將預期生命剩餘一年內的病人,停用原本正在服用的降血脂藥物,其60天內死亡率及心血管事件的發生與續用statin的人並無差異,但整體生活品質卻較優4。在確定受益的可能性後,應將藥物的治療目標與病患的照護目標和治療偏好進行比較和調整。例如,參與安寧緩和治療的病患,他們更期待的是以治療和預防生命終結時可能出現的症狀為目標的療法,並且使用較少的藥物來預防慢性、無症狀疾病的發展或惡化。然而在生命結束時要辨別出剩餘壽命的長短對醫師也是很大的挑戰,這個過程是需要不斷地重複評估,考量病人年紀、共病症數量及嚴重度,以及功能的喪失2。
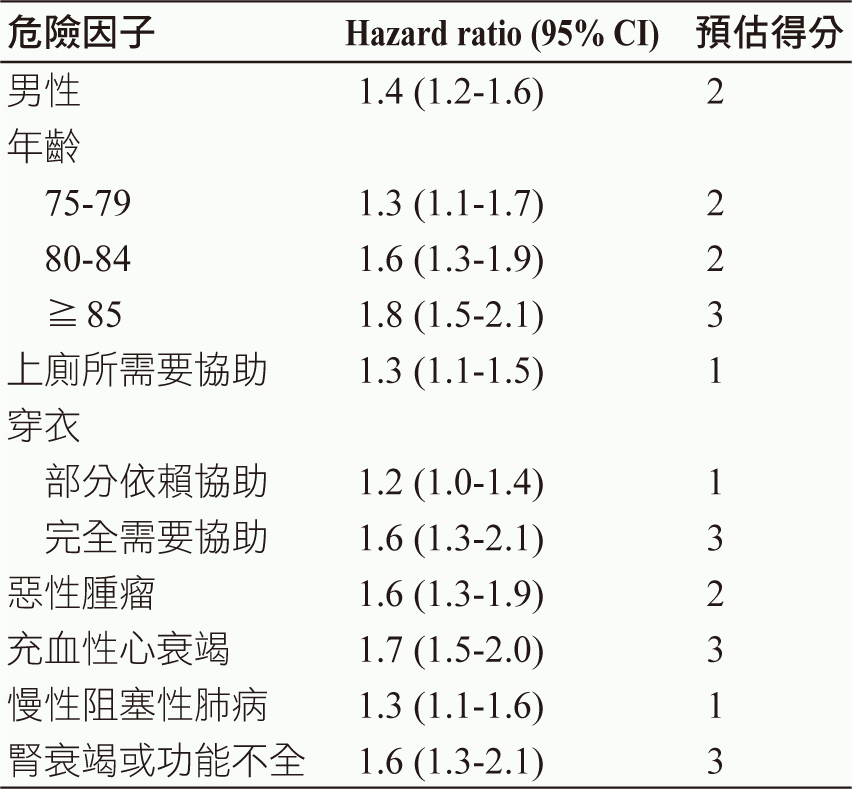
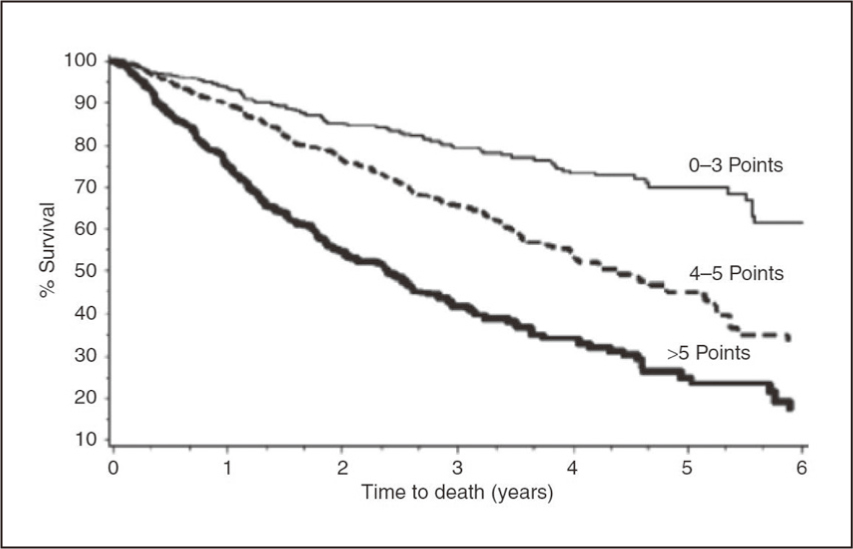
剩餘生命長短的預估可參考圖二,首先評估病人的健康狀態落在同年齡層的百分位,參考可能的剩餘壽命;例如:75歲男性,健康狀態位於此年齡層的後25分位,預估剩餘壽命低於4.9年3。另一個評估方法如表一及圖三,根據病人年齡及共病症多寡的得分預估剩餘壽命2。
圖二 根據美國資料,在女性(A)和男性(B)75%、50%、25%的健康狀態與預期壽命2。
表一 社區長期照護老人死亡相關危險因子2
圖三 根據表一所得分數之預估存活率2。
生命末期用藥原則大致如下:(1)延長生命的藥物通常為不適當的。(2)通常不需要使用初級預防的藥物,因為剩餘壽命可能無法得到藥物的治療益處。次級預防藥物則須評估剩餘壽命的長短。(3)藥物品項建議5種以內,以避免藥物副作用並改善藥物順從性。(4)與病人、家人、主要照顧者共同討論,訂定治療目標。(5)優化處方是一個隨著病人狀態、治療目標不斷改變的一個動態過程。(6)減少藥物顆粒數及頻次1。(7)逐步開始或停用藥物,以利評估藥物副作用或停藥影響。
參、 生命末期症狀治療
生命末期的症狀包含疼痛、呼吸困難、瞻妄、躁動不安、口咽分泌物過多、噁心嘔吐、便祕、焦慮、失眠等。由於在這類病人的研究並不多,大部分症狀同一般處置處理6,7。生命末期的治療目標為讓病人以安全、有尊嚴和舒適的方式通過臨終過程,藥物給予著重在症狀的控制。
50%的病人在生命末期一個月有疼痛的問題,辨別病人疼痛問題尚須考量病人在生理、心理、精神上的壓力。身體疼痛首選藥物為鴉片類製劑6。便祕是鴉片類藥物常見的副作用,便祕在生命末期病人可能造成更多的問題,例如:瞻妄、嘔吐、疼痛等不適,因此可先一併開立便秘藥物預防6。鴉片類製劑對神經痛效果不彰,因此必須辨別清楚病人疼痛的種類。若病人只剩幾天的生命,一般的神經痛藥物可能來不及產生效果,在急性神經痛狀況下,可使用類固醇。併用morphine及gabapentin的止痛效果比上述藥物單用有效。預期壽命長一點的病人可考慮其他治療神經痛藥物7。
生命末期的呼吸困難原因很多,包含吸入性肺炎、呼吸道過度活化、肺水腫、肋膜積水或失調等。鴉片類藥物為生命末期呼吸困難的首選。當使用適當劑量時,鴉片類藥物並不會降低或代償其呼吸狀態,也不會加速死亡6。居家安寧病人藥物的選用可基於過去使用的藥物、共病症及使用方便性選擇6。住院中急性嚴重呼吸困難可靜脈推注morphine,當病人舒緩後,可開始持續輸注。若病人因為呼吸急促而感到焦慮時,可加上benzodiazepines7。若決定要撤除維生之呼吸器時,可以預防性給予靜脈輸注鴉片類藥物及benzodiazepines,以讓家屬及病人放心,不會讓病人經歷到窒息的痛苦7。
噁心嘔吐也是生命末期常見的症狀,第一線藥物主要為haloperidol、risperidone、metoclopramide、prochlorperazine,主要是針對多巴胺路徑,抑制大腦化學感受器觸發區(chemoreceptor trigger zone)。Haloperidol及risperidone有水劑劑型,而prochlorperazine有塞劑劑型,可供生命末期無法吞服藥物的病人使用6。Serotonin antagonist (如:ondansetron)為化療引起噁心嘔吐的第一線藥物,可併用其他多巴胺受體拮抗劑。
病患在生命的最後幾天和幾周經常出現譫妄和躁動。其病因可能包括器官衰竭、藥物不良反應、疼痛、中樞神經系統疾病和感染。Haloperidol一直是接受緩和安寧治療病人出現譫妄或躁動的首選藥物;其他非典型抗精神病藥,例如olanzapine和quetiapine被證明同樣有效。如果使用抗精神病藥物無法緩解躁動或需要更多鎮靜作用,則應謹慎添加benzodiazepines,因為這類藥物可能會使老年患者的瞻妄症狀加劇7。
若給予適當治療後仍然無法減輕病人的痛苦,安寧鎮靜(palliative sedation)是最後一招,安寧鎮靜是一種使用鎮靜安眠藥,如benzodiazepines、propofol,降低病人清醒程度,讓病人減少對嚴重、反覆性不適症狀的意識的方式,而非加速死亡。在決定此做法前,建議應先與安寧緩和、醫療倫理、精神醫學或其他領域的專家委員進行諮詢討論6,7。
肆、 結語
生命末期的用藥,隨著病人的疾病走向,從積極的治癒疾病,逐漸走向症狀治療,其中的關鍵點是辨別病人已逐漸走向生命的盡頭。臨終前,已不再需要過多的藥物治療,只須留下病人最需要的藥物,協助病人舒適、平靜地走向人生的最後一程。
Pharmacotherapy at the end of life
Ming-Hui Cheng, Chun-Ping Chen
Department of pharmacy, National Taiwan University Hospital Chu-Tung branch
Abstract
Prescribing model in the end of life contains four component: remaining life expectancy, goals of care, treatment target, time-until-benefit. For patient with limited life expectancy, goals of care are palliative, and treatment targets are focused on symptom relief. Life-extending drugs are usually not appropriate. Drugs for prevention only be prescribed when ongoing benefit is to be expected within a patient’s life expectancy.
參考資料:
1. O'Mahony D, O'Connor MN. Pharmacotherapy at the end-of-life. Age Ageing 2011;40:419-22.
2. Holmes HM. Rational prescribing for patients with a reduced life expectancy. Clin Pharmacol Ther 2009;85:103-7.
3. Holmes HM, Hayley DC, Alexander GC, Sachs GA. Reconsidering medication appropriateness for patients late in life. Arch Intern Med 2006;166:605-9.
4. Kutner JS, Blatchford PJ, Taylor DH, Jr., et al. Safety and benefit of discontinuing statin therapy in the setting of advanced, life-limiting illness: a randomized clinical trial. JAMA Intern Med 2015;175:691-700.
5. Cruz-Jentoft AJ, Boland B, Rexach L. Drug therapy optimization at the end of life. Drugs Aging 2012;29:511-21.
6. Albert RH. End-of-Life Care: Managing Common Symptoms. Am Fam Physician 2017;95:356-61.
7. Blinderman CD, Billings JA. Comfort Care for Patients Dying in the Hospital. N Engl J Med 2015;373:2549-61.
通訊作者:陳君萍/通訊地址:新竹縣竹東鎮至善路52號
服務單位:國立臺灣大學醫學院附設醫院竹東分院藥劑科/聯絡電話:(O) 03-5943248
ext 1168