JC病毒檢測對降低PML發生之助益
林亮光1、張春美2、林伶娟2
1台北市藥師公會法規委員會、2極星醫事檢驗所
摘要
進行性多發性腦白質病變(progressive multifocal leukoencephalopathy,PML)是罕見的中樞神經去髓鞘疾病。PML病患除了來自神經科的多發性硬化症,也可能發生在風濕免疫疾病、後天免疫缺乏症候群、血液腫瘤或器官移植等其他科別的病患身上。PML的發生與特定疾病互為相關,也與若干藥物有關聯。PML臨床表現以神經學症狀為主,但實際狀況相當多變,不易診斷,也是死亡率高的原因之一。
提高臨床醫師對PML的警覺,有助於提早發現、提早診斷,降低病情惡化、永久性失能或是死亡。妥善運用風險指標及監測工具:1.檢測血清中抗JC病毒(John Cunningham virus,JCV)抗體;2.是否曾使用免疫抑制劑;3.使用可能導致PML相關藥物的時間長短;4.定期的MRI影像監測;5.腦脊髓液中JC病毒DNA檢測,都有助於疑似病例的證實。
雖然目前尚未能證明本文的風險評估適用與PML相關的疾病或藥品,但就風險指標而言,血清抗JC病毒抗體是相對容易執行的檢測,也是普遍能接受的方式。考量發生PML的風險及治療費用,抗體檢測不失為擔心藥物不良反應的醫師、藥師或病患可考慮採用的監測工具。
關鍵字: 進行性多發性腦白質病變、人類多瘤性病毒、血清抗JC病毒抗體、Progressive multifocal leukoencephalopathy、Human polyomavirus、Levamisole
壹、前言
隨著進行性多發性腦白質病變(PML)臨床案例數的增加,JC病毒(JCV)可能造成PML的風險已逐漸受到臨床各科醫師與藥師重視。
貳、PML的病因學
PML為罕見且致死率高的中樞神經去髓鞘疾病,已知JCV為此病的主因。JCV於1971年發現,以第一位病患命名,屬於多瘤性病毒科(polyomaviridae)的人類多瘤性病毒(human polyomavirus),通常在孩童時期感染,潛藏於腎臟或淋巴結中。該科病毒有些會感染腎臟、骨髓、淋巴結或腦部,分別以BK病毒、JC病毒為代表。據文獻記載,約50%至75%的成年人曾被JCV感染1,2,但無症狀表現。當宿主免疫缺損時,病毒可能會再活化,藉由血流進入中樞神經系統感染寡樹突膠細胞(oligodendrocytes)和星狀膠質細胞(astrocytes)。JCV可造成上述的神經細胞去髓鞘化,導致細胞死亡,進而產生神經學及PML症狀。值得注意的是,從發生PML的病人分離出的JCV,其基因調控序列已與初感染時相異。
診斷PML主要依據以下風險因子:神經學表徵或症狀、磁振造影(Magnetic Resonance Imaging,MRI)顯示的病灶。以免疫化學法或螢光原位雜交呈現腦部切片的JC病毒DNA可做為證實的依據;或以聚合酶連鎖反應(polymerase chain reaction,PCR)檢測腦脊髓液(cerebrospinal fluid,CSF)中JC病毒DNA。病毒量可能因使用抗病毒藥物減少,故PCR檢測的敏感度僅有58%1;在疾病前期的PCR檢測結果若為陰性,也並不能完全排除PML的可能性2。最終診斷仍為腦部病理切片,其敏感度為64%至96%1,只是臨床很少醫師及病患選擇採用此法檢查。
文獻指出,發生PML與罹患某些疾病具有關聯3, 4,如表一、表二,也與若干藥物有關2, 4,如表三、表四,特別是免疫抑制藥物。若歸納與PML有關的藥物應用於疾病治療的類別,可分為四大類:1.後天免疫缺損;2.使用免疫調控藥物的慢性發炎及自體免疫疾病;3.血液腫瘤;4.器官移植。
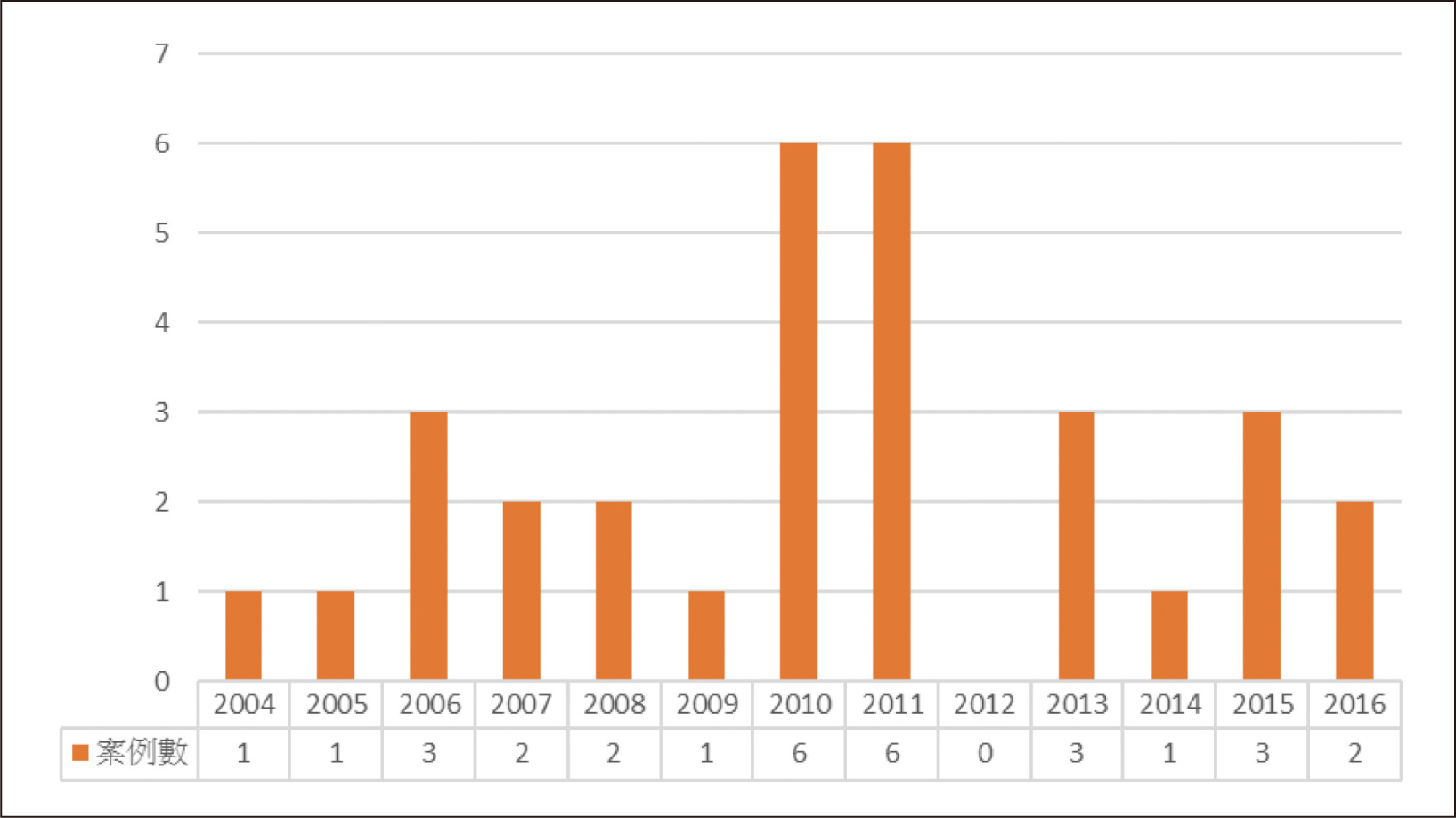
表一、2004至2016年南芬蘭地區統計PML案例數(依疾病別)3
表二、日本PML確診病患疾病別(2011.04.01~2013.03.31)4
表三、2012年澳洲及紐西蘭地區與藥品相關的PML案例數2
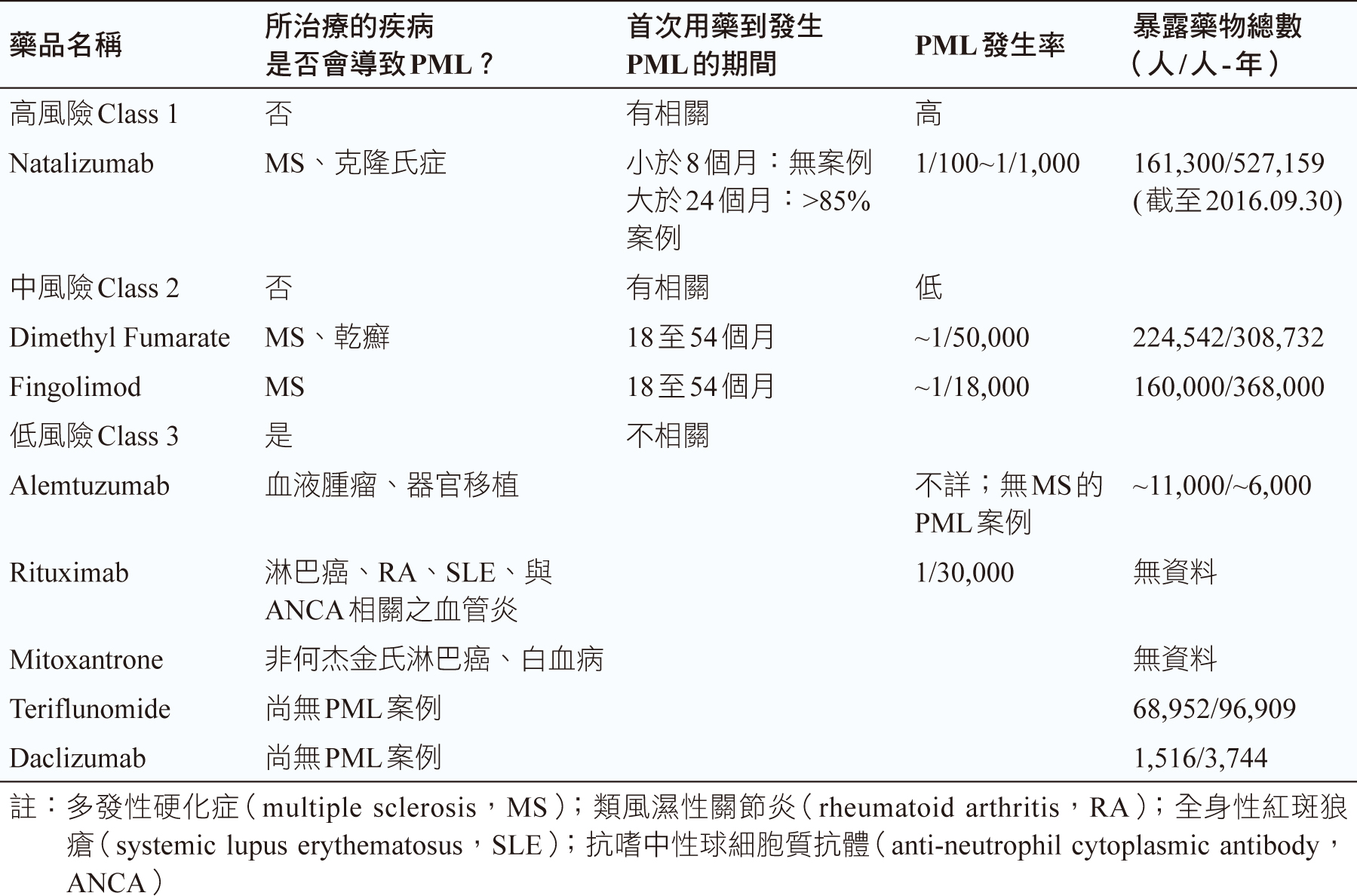
表四、Berger發表以疾病治療藥物分層評估罹患PML之風險表4
參、 PML臨床表現
PML臨床表現以神經學症狀為主,例如緩慢發展的記憶及語言障礙、個性改變、偏盲、偏癱或大小便失禁等多樣性不對稱的症狀2。這些症狀很容易被判斷為中風或是其他疾病,因而錯失治療的黃金時間,故死亡率高。研究文獻記載,確診前三個月的死亡率為30%至50%5。PML的關聯臨床疾病可能包括1:典型PML與發炎性白質腦病(Classic PML and inflammatory PML,cPML-iPML)、免疫重建發炎反應的PML(PML associated to immune reconstitution inflammatory syndrome,PML-IRIS)、與單株抗體藥物相關的PML、JCV小腦顆粒細胞性神經病變(JCV related cerebellar granule cell neuropathy)、JCV腦膜炎(JCV meningitis)和JCV性腦病變(JCV encephalopathy)。
肆、 PML的流行病學
2018年Iacobaeus等人發表瑞典全國的PML發生率,從每年的十萬分之0.026(1988至2010年)上升至0.11(2011至2013年)6。2009年Molloy等人發表美國在1998至2005年的自體免疫疾病患者,例如全身性紅斑狼瘡(SLE)、類風濕性關節炎(RA)或其他結締組織疾病的PML發生率分別為十萬分之4.0、0.4、2.07。在2005年以前,治療MS會使用若干免疫抑制劑(例如高劑量類固醇、azathioprine和mitoxantrone),並無PML的案例報告4,可能是未能被正確診斷。
近年來,隨著MS病患大量使用免疫調控藥物,使得MS成為僅次於HIV及血液腫瘤等疾病外,PML發生率第三高族群3。PML在後天免疫缺乏症候群(Human Immunodeficiency Virus/acquired immune deficiency syndrome,HIV/AIDS)病患的發生率為1%至5%;特別在美國及歐洲,約85%的PML案例為HIV/AIDS病患;但不同地區例如日本,血液腫瘤病患的PML案例報告卻高於HIV/AIDS;因為高效抗反轉錄病毒治療(Highly Active Anti-Retroviral Therapy,HAART)的普及,HIV/AIDS的PML發生率已有下降的趨勢4。2008年台灣文獻發表使用驅蟲藥levamisole治療人類乳突病毒(human papilloma virus,HPV)感染而引發PML的病例報告8。
圖一、2004至2016年南芬蘭地區統計PML案例數(依年度別)3
伍、 PML與特定疾病的關聯性
Bag等人於2010年發表的研究中,提到有關特定疾病與PML的關係,常見疾病類型:HIV/AIDS、血液腫瘤疾病、器官移植、風濕免疫疾病以及使用單株抗體治療之疾病9。
HIV/AIDS是上述關聯疾病中,唯一會發生PML的疾病,原因為免疫缺損。現階段治療方式採用HAART,因藥物抑制HIV病毒活性,降低免疫缺損的情況,除了可以增加病患的存活率,也降低PML的發生率。當何杰金氏淋巴癌(Hodgkin's disease,HD)以嘌呤類似物和幹細胞移植進行治療,但未有良好監控時,將會是罹患PML的主要風險因子。器官移植後的免疫缺陷通常與PML相關,曾有自體與異體幹細胞移植的病患發生PML的案例。採用免疫抑制劑治療SLE是與PML最為相關的風濕免疫疾病。近年來,單株抗體藥物廣泛使用於治療自體免疫疾病(如MS),但單株抗體會抑制免疫系統,使患者PML發生率提高。
2016年Maas等人分析326個與藥物相關的PML案例,其總死亡率為52.2%,依個別疾病死亡率:MS為12.0%、免疫媒介(immune-mediated)疾病為56.2%、腫瘤疾病為83.3%、器官移植為68.4% 10。
陸、 PML與特定藥物的關聯性
2018年Yukitake發表可能與發生PML有關連性的藥物研究4。所有口服類固醇、烷化劑、嘌呤類似物、葉酸拮抗劑、單株抗體及免疫抑制劑的使用均無法排除與PML發生的關聯性。特別是治療MS的新藥最受矚目,例如Natalizumab、Fingolimod及Dimethyl fumarate。
截至2017年5月,全球累計170,900位患者使用Natalizumab,PML發生率約千分之4.21。使用Natalizumab有三項風險因素,可能導致發生PML:1. 血清中anti-JCV抗體為陽性;2. 使用該藥物超過24個月;3. 使用該藥前曾施用其他免疫抑制藥物。當MS病患具備以上三個風險因素,罹患PML的發生率會提高至千分之11.1。因此,臨床上使用此藥須進行血清JCV抗體指標的監測。
Fingolimod為鞘氨醇1-磷酸鹽(sphingosine 1-phosphate,S1P)受體的調控口服藥物。截至2017年5月,全球累計使用Fingolimod病患共217,000人;排除使用Natalizumab治療的因素,PML發生率約萬分之一。
Dimethyl fumarate為抗發炎反應的免疫抑制劑。截至2017年3月,Dimethyl fumarate有21例PML病例報告,其中有5例為MS病患;至今共有3例死亡,其中一例為MS病患,死亡率為16%。
柒、PML的治療與預後
PML的預後會與能否早期發現、患者的年齡以及病灶是否能侷限於大腦部分區域有關2。目前除了支持性療法,並沒有對PML專一性的藥物或是有效的治療方法,而且也沒有對JCV有特異性的抗病毒藥物。現行的策略是對HIV陰性的PML病患,停止或降低免疫抑制藥物,以利重建免疫反應2。
對於使用免疫調控藥物引發的PML,除了立即停藥之外,可採用皮質類固醇(corticosteroid)或血漿置換術(plasma exchange,PLEX)以重建免疫反應,可能是比較積極且有效的治療策略,但重建免疫反應可能會導致IRIS4。
捌、 JC病毒監測的臨床助益
PML雖然罕見,但其死亡率高,即使存活也可能導致失能的後遺症。若能妥善運用風險指標及監測工具,仍可在尚未發生PML症狀前提早診斷,降低病情惡化、永久性失能或是死亡。若適當運用:1.檢測血清中抗JC病毒抗體;2.是否曾使用免疫抑制劑;3.與使用PML相關藥物時間的長短;4.定期的MRI影像監測;5.腦脊髓液中JC病毒DNA檢測,均可做為疑似病例的輔助診斷。
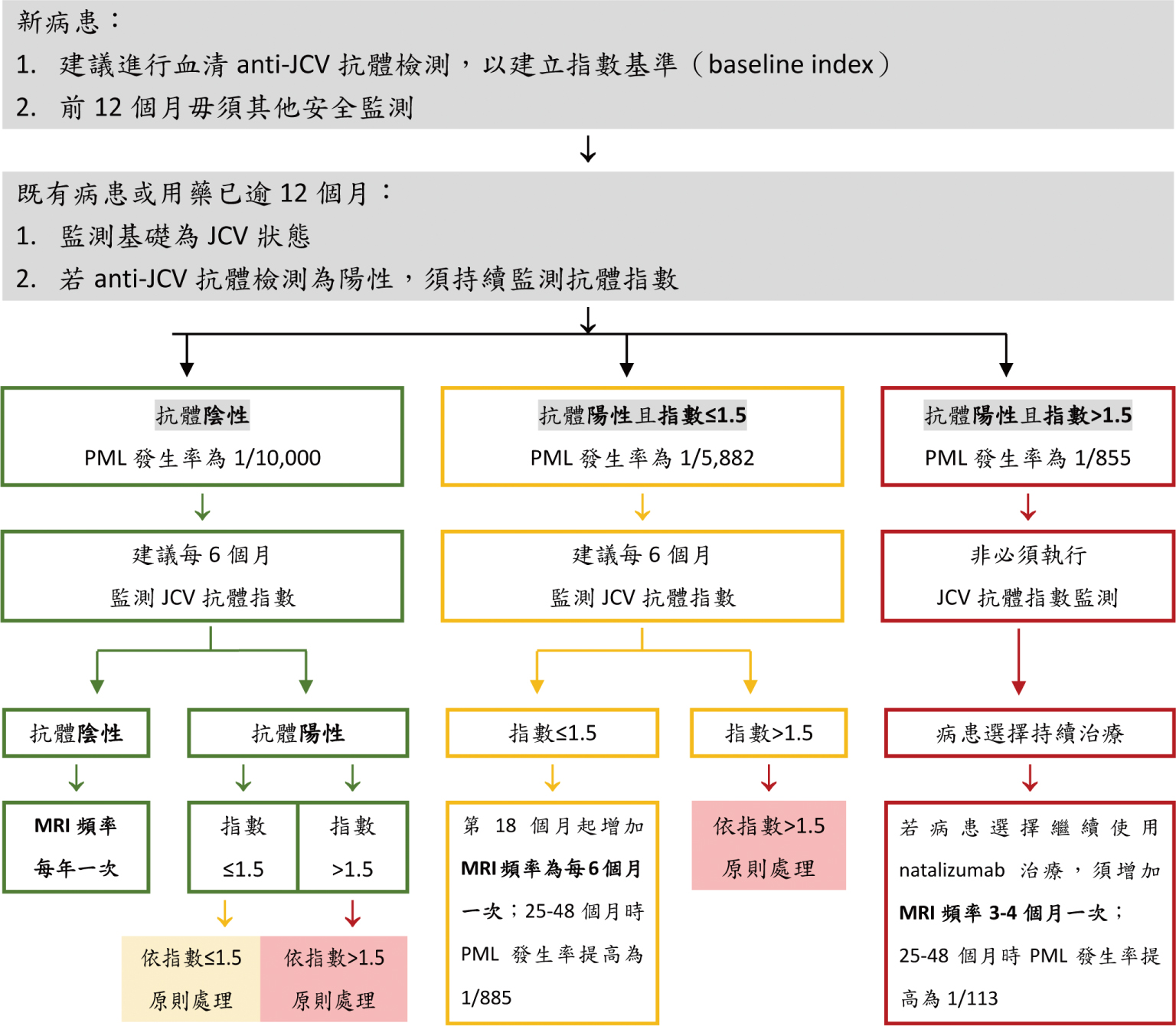
根據文獻報告,血清中anti-JCV抗體陰性的病患,使用免疫調控藥物(含生物製劑)後,其PML發生率約千分之0.1;anti-JCV抗體陽性的病患,使用免疫調控藥物治療時間越長,其PML的發生率也就越高4。根據表五,現行對於natalizumab的安全監控措施主要包含血清中anti-JCV抗體監測及不同追蹤頻率的MRI影像。若血清anti-JCV抗體指數增高,就增加MRI的追蹤頻率,有機會在無症狀前提早發現PML。
隨著新一代生物性藥品(專一性抗體或蛋白質藥品)逐漸普及,臨床醫師開立此類藥物的使用率不斷增加,PML個案數也迅速增長。Maas等人發表的統合分析研究,在2014年已有超過70例的PML案例發生10。在PML尚無有效藥物與治療策略前,處方醫師與接受治療的病患,勢必面臨相當程度可能發生不良反應的壓力。
表五、運用anti-JCV抗體與MRI以監控PML之建議實施表4
玖、 結論
新一代的免疫調控藥物有多項優點:療效好、反應快、專一性高、疾病惡化控制穩定、疾病復發次數降低等。但因為擔心PML發生而迴避使用新藥,可能讓病患錯失更多的治療選擇,也可能降低其存活期間的生活品質。
雖然目前尚未能充分證明風險評估與建議表,是否適用於其他與PML相關疾病或藥品,但就風險指標而言,抽血是較容易執行的檢測,也是接受度較高的方式。考量發生PML的風險及治療費用,抗體檢測也不失為是擔心藥物不良反應的醫師或特定疾病的病患可考慮採用的監測工具。
JC virus detection, a useful tool to reduce PML risk
Lian-Kwung Lin1, Chun-Mei Chang2, Ling-Chuan
Lin2
1Taipei Pharmacist Association, 2Star Medical
Laboratory
Abstract
Progressive multiple leukoencephalopathy (PML) is rare central nervous system demyelinating disease. The occurrence of PML is mostly related to multiple sclerosis patients. However, patients with rheumatic immune disease, acquired immunodeficiency syndrome, hematology-oncology or organ transplantation may also occured. PML is related to specific diseases, and also positively associated with several drugs. Although the clinical manifestations of PML are mainly neurological symptoms, the actual situation is quite variable and difficult to diagnose. Thus, it is one of the reasons for high mortality rate.
By increase the awareness of PML from clinicians, this helps for early detection and diagnosis, which will reduce disease progression, permanent disability, or death. The current use of risk indicators and monitoring tools are: 1. Serum anti-JCV antibodies detection; 2. Whether immunosuppressive agents have been used; 3. Duration of using drugs might lead to PML; 4. Regular MRI image monitoring; 5. CSF JCV DNA detection, all can be helpful for suspect cases.
Although, there is currently insufficient evidence for proving the proposed risk evaluation which applies to PML-related diseases or drugs. But serum anti-JCV antibody testing is easy to perform and is generally acceptable in terms of risk indicators. Considering the risk and treatment cost of PML, antibody testing is useful for physicians, pharmacist or patients whom is concerning with drug adverse reactions.
參考資料:
1. Ramírez BV, Palacio VC: JC virus: A brief review. World J Neurosci 2013;3(02):126-30.
2. New Zealand Medicines and Medical Devices Safety Authority, PML: A Rare but Serious Disease. MEDSAFE 2012;33(3):21-3.
3. Kartau M, Verkkoniemi-Ahola A, Paetau A, et al: The Incidence and Predisposing Factors of John Cunningham Virus-Induced Progressive Multifocal Leukoencephalopathy in Southern Finland: A Population-Based Study. Open Forum Infect Dis 2019;6(2):ofz024.
4. Yukitake M: Drug-induced progressive multifocal leukoencephalopathy in multiple sclerosis: A comprehensive review. Clin Exp Neuroimmunol 2018;9(Suppl 1):37-47.
5. Koralnik IJ: New insights into progressive multifocal leukoencephalopathy. Curr Opin Neurol 2004; 17(3): 365-70.
6. Iacobaeus E, Burkill S, Bahmanyar S, et al: The national incidence of PML in Sweden, 1988–2013. Neurology 2018; 90(6): e498-e506.
7. Molloy ES, Calabrese LH: Progressive multifocal leukoencephalopathy: a national estimate of frequency in systemic lupus erythematosus and other rheumatic diseases. Arthritis Rheum 2009; 60(12): 3761-5.
8. 吳爵宏、盧璐:Levamisole引起多發性炎性腦白質病變:病例報告。台灣復健醫學雜誌2008;36(4):235-40。
9. Bag AK, Curé JK, Chapman PR, et al: JC virus infection of the brain. AJNR Am J Neuroradiol 2010;31(9):1564-76.
10. Maas RP, Muller-Hansma AH, Esselink RA, et al: Drug-associated progressive multifocal leukoencephalopathy: a clinical, radiological, and cerebrospinal fluid analysis of 326 cases. J Neurol 2016;263(10):2004-21.
通訊作者:林亮光/通訊地址:台北市內湖區舊宗路二段171巷17號3樓
服務單位:台北市藥師公會法規委員會/聯絡電話:(O) 02-26582577 ext 215