壹、前言
人們飲食習慣改變、人口結構步入高齡化以及死亡率逐漸降低等因素,糖尿病(diabetes mellitus; DM)已被世界衛生組織認定為最嚴重的慢性疾病之ㄧ。民國95年衛生署統計資料指出「糖尿病」已躋身於十大死因之第四位,占死亡總人數的7.2%。現今第2型糖尿病(type 2 diabetes mellitus),所引起的急慢性併發症及死亡率的增加,更對世界各國的醫療資源形成極大的負擔。第2型糖尿病是目前最常見的代謝疾病之ㄧ,主要和胰島素的阻抗以及胰島素相對分泌不足有關,傳統上使用sulfonylureas和metformin,未能控制血糖時,胰島素增敏劑(insulin sensitizer)- thiazolidinediones(TZDs)通常是臨床醫師下一步選擇增加的口服藥物。然而在2006年5月Steven E. Nissen在新英格蘭醫學期刊(The New England Journal of Medicine;NEJM)提出rosiglitazone會增加心肌梗塞的風險和心血管疾病的死亡,這樣聳動的文章使得許多專家對TZDs提出了許多討論。所以此篇文章就來深入探討TZDs的效果與副作用。
貳、胰島素阻抗(insulin resistance)
胰島素阻抗觀念最早在30年代由Himswoth所提出,直到1960年由Yalow與Berson藉由直接測量人體血漿中胰島素濃度,進而提出關於胰島素阻抗的論述,並發現第2類型糖尿病患者體內胰島素濃度高於一般人的現象1。在1988年美國糖尿病學會對胰島素阻抗的定義為外源性或內源性胰島素對身體的刺激有不足的現象2,即身體無法有效的利用胰島素,血糖無法進入細胞被利用而滯留在循環中,而胰臟小島細胞會代償性增加胰島素的分泌量以便能提高對循環中糖分的處理,當血糖在此機制下長期都無法完全達到正常血糖控制時,會造成胰島素濃度較正常人為高,也就是耐糖障礙的產生,此階段可能維持數年之久,直到胰臟小島細胞出現疲乏,細胞功能逐漸衰退,血糖值也會越來越高,即進入所謂第2型糖尿病階段;長期惡性循環之下,便產生胰島素阻抗3。
Reaven在1988年將一連串代謝異常的現象統稱為X症候群(X syndrome),如胰島素阻抗(insulin resistance)、高血糖(hyperglycemia)、高胰島素血症(hyperinsulinemia)、高血壓(hypertension)、高三酸甘油酯血症等合併症狀,其定義如表一4。Reaven還指出X症候群的起因乃是來自於胰島素阻抗,目前也有文獻證實Reaven的看法,即糖尿病、高血壓、肥胖、血脂異常、冠狀動脈心臟患者與胰島素阻抗是有相關性4-5。
參、口服糖尿病藥物簡介
第2型糖尿病的病理發生機轉(圖一)6,一般認為有三:一為胰島素分泌異常,二為肝臟產生過多的葡萄糖,三為骨骼細胞、肝臟及脂肪組織的胰島素抗性7。目前使用的糖尿病用藥中具有促進胰島素之分泌作用的藥物有sulfonylureas和meglitinides,特別是加強β細胞對葡萄糖刺激而釋放胰島素之作用。而Biguanides 抑制肝臟糖質新生、活化組織細胞再回收及提高與insulin受體的結合力,降低葡萄糖在胃腸道的吸收、活化糖分解等作用有關,但並無直接刺激胰島素分泌的作用。α-葡萄苷酶抑制劑(α-glucosidse inhibitors)則能抑制多醣體分解,減緩單醣從腸胃道吸收。TZDs的作用機轉為提高週邊組織對胰島素的敏感性(圖二)8,以下就針對此類藥物來做深入探討。
TZDs作用在丙型過氧化體增生活化受體(peroxisome proliferator-activated receptor gamma;PPAR-γ),進而介入調節細胞的基因轉錄功能,使細胞的葡萄糖運送器(glucose transporters)的合成增加,因而增加細胞處理葡萄糖的能力,繼而降低血中葡萄糖。作用部位主要在肝臟、骨骼肌與脂肪組織,並促成葡萄糖在骨骼肌的吸收與運用,達到調節醣類代謝的功能。TZDs 能彌補第2型糖尿病病態生理上的缺口,使第2型糖尿病的藥物治療真正進入全方位治療的時代。目前品項有troglitzone 、rosiglitazone、pioglitazone 、ciglitazone 與englitazone 等。然而其中第一個TZDs藥物為ciglitazone是clofibrate類似物,於1980年被合成出來,在篩選過程中發現此藥具有不明的血糖降低作用,但因會產生肝毒性的關係,此藥在糖尿病治療上的發展就告一段落。1997年美國藥物食品管理局(FDA)核准的 troglitazone是TZDs中最先上市的一員。Troglitazone 可說開啟第2型糖尿病藥物治療的新時代,但仍然因為肝毒性在2000年遭到下市的命運8,同屬此TZDs類的新成員rosiglitazone與pioglitazone從1999年上市至今仍在使用中。
肆、不良反應與對策
一、肝毒性
1997年Troglitazone成為第一個被核准上市TZDs的藥物,不幸的是,曾發生特異性(idiosyncratic)肝毒性,嚴重時會發生罕見的肝衰竭、肝臟移植及死亡等不良事件,在美國troglitazone已撤出巿場。雖然我們仍看到文獻上有零星的介紹因使用rosiglitazone與pioglitazone而發現肝毒性等不良反應9-10,但是尚無其他較大型、長期的對照臨床試驗,也沒有更多的上巿後安全性資料來證實rosiglitazone與pioglitazone的確會導致肝毒性11-12。因此建議使用TZDs的患者須定期監測肝臟酵素,若肝臟酵素超過正常值上限2.5倍時,不可繼續使用該藥。對於肝臟酵素正常者,建議開始使用後的前12個月,每二個月檢驗一次。使用TZDs後,如果ALT檢驗值超過正常上限3倍,儘快再重複檢驗一次,如果仍舊超過3倍,必須停止使用TZDs。
二、體重增加、水腫、心臟衰竭
造成體重增加的原因之ㄧ是由於脂肪細胞的增生。但是脂肪增加的部位在臀部,rosgilitazone組比安慰劑組平均體重增加2.2 kg (P < .0001),體重雖然增加,但腰圍臀圍比卻降低(P < .0001),因為臀圍增加1.8 cm而腰圍沒有增加9。
TZDs發生水腫的機率為3-15%,尤其當病人合併使用insulin時發生率最高。TZDs導致水腫的原因是在於活化PPAR-γ,其為流體保持(水腫)的機制之ㄧ,因為在腎臟中,PPAR-γ存在於腎集合管中,會控制鈉離子再吸收而導致水腫。2002年發表的研究指出,第2型糖尿病病患在使用rosiglitazone及pioglitazone前及用藥4-5個月後進行回診評估水腫相關症狀的觀察性研究顯示:有18.1%的病人會有水腫,且臨床上的表現以下肢水腫為主,此情形大多在用藥後數月內發生。但是在最新的2006年有研究報告指出, rosiglitazone若併用spironolactone時,其血比容(hematocrit;Hct)、全身水量(total body water;TBW)、細胞外液(extracellular fluid;ECF)以及身體質量指數(body mass index;BMI)相較於單獨使用rosiglitazone或併用其他利尿劑時之數值皆有明顯下降的趨勢10,故可藉由使用spironolactone來改善TZDs引起的水腫。
三、增加骨折的機率
美國FDA於2006年2月分析兩項藥品的上市後臨床試驗資料顯示:女性患者使用rosiglitazone或pioglitazone相較於對照組有較高的骨折發生率,其骨折部位多發生於遠側上肢(前臂、手和手腕)或遠側下肢(腳、踝、腓、脛),在男性則沒有此現象,且這些骨折的發生部位與停經後婦女因骨質疏鬆導致較嚴重骨折的部位(髖部及脊椎)有所不同。TZDs造成骨質減少的原因是由於骨髓幹細胞在分化時減少造骨細胞的產生,反而增加脂肪細胞的生成。目前有人建議以alendronate(FOSAMAX®)來做為TZDs引起骨質疏鬆的治療和預防用藥,此藥為amino-bisphosphonate類,是一種蝕骨細胞介質之骨再吸收作用有效的專一性抑制劑,藉由抑制蝕骨細胞的活性平衡骨質的流失。
四、增加心臟病的風險
在2006年5月Steven E. Nissen在NEJM提出rosiglitazone會增加心肌梗塞的風險和心血管疾病致死的案例之後,FDA在11月14日卻也發表rosiglitazone在心肌缺血的風險研究之結果並不一致。其理由是在這一份整合42個臨床試驗的統合分析(平均研究期間為6個月,共計14237位病人)中,大部分是將rosiglitazone與安慰劑做比較,顯示rosiglitazone有增加心肌缺血的風險,如:狹心症與心肌梗塞。但是從另外三個長期性研究(平均研究期間為41個月,共計14067位病人),比較rosiglitazone與其他核准的口服糖尿病用藥或安慰劑,並無法證實或排除此風險。另外FDA也提到至今沒有任何口服糖尿病藥物證實可降低心血管疾病風險,所以FDA亦要求所有已核准的口服糖尿病用藥須在仿單上加註缺乏相關資料證實有方面益處的文字說明。
伍、結論
第2型糖尿病,是當今影響世人健康的主要疾病之一。世界衛生組織保守的估計,在2030年時,全世界將有三億三千萬的人口將罹患第2型糖尿病,且發病年齡有下修的趨勢。然而糖尿病的病程是緩慢且持續性的,在未成為糖尿病之前,已有葡萄糖耐受性不良及胰島素阻抗現象,稱為前糖尿病時期(pre-diabetes),在這個時期,大血管疾病發生率已經是正常血糖者的兩倍,此時就應著手治療及預防其發展成為糖尿病。過去十年,FDA准核治療第2型糖尿病的藥物種類增加了三倍。這六大類分別為:insulins、sulfonylureas、TZDs、meglitinides、biguanides和α-glucosidase inhibitors。TZDs的主要作用是促進周邊組織對胰島素的敏感性,可改善第2型糖尿病患者普遍存在的胰島素阻抗,對於血糖控制有其特別效果,另外,對於葡萄糖耐受性不良病患或其他具有糖尿病高危險因子的患者身上,具有預防或阻止第2型糖尿病發生的效果,也有改善引起心血管疾病的一些危險因子,然而在使用TZDs時不但須考慮它的優點,也必須考慮它所可能帶來的副作用。由於1999年才經美國FDA核准上市,因此其安全性方面的臨床報告相當有限,故需教育病患在服用藥物期間有任何不適,應立即告知醫師、藥師或專業醫療人員,一但懷疑是相關的不良反應,需立即通報衛生署全國不良反應通報中心,提高藥物在臨床使用上的安全性及有效性,讓病患能在醫師或藥師的監控下獲得最佳的糖尿病照護品質。
參考資料:
1. Yalow RS, Berson SA: Immunoassay of endogenous plasma insulin in man. J Clin Invest. 1960 Jul; 39: 1157-75.
2. American Diabetes Association:Consensus Development Conference on Insulin Resistance. Diabetes Care. 1998; 21(2): 310-4.
3. Kendric K: Does insulin resistance cause atherosclerosis in the post-prandial period? Med Hypotheses. 2003 Jan; 60(1): 6-11.
4. Gurnell M, Savage D. B., et al: The metabolic syndrome: peroxisome proliferator-activated receptor gamma and its therapeutic modulation. J Clin Endocrinol Metab. 2003; 88: 2412-21.
5. Mudaliar P, Henry RR: New oral therapies for type 2 diabetes mellitus: The glitazones or insulin sensitizers. Annu Rev Med. 2001; 52: 239-57.
6. Kahn CR et al, eds.Joslin's Diabetes Mellitus. 14th ed. Lippincott Williams & Wilkins; 2005: 145-168
7. Azen SP, Peters RK, Berkowitz K, et al: TRIPOD (Troglitazone In the Prevention Of Diabetes): a randomized, placebo-controlled trial of troglitazone in women with prior gestational diabetes mellitus.Control Clin Trials 1998; 19: 217-31.
8. Inzucci SE:Oral antihyperglycemic therapy for type 2 diabetes.JAMA 2002; 287(3) 360-72.
9. Rev Med Liege: DREAM study: prevention of type 2 diabetes with ramipril and/or rosiglitazone in persons with dysglycaemia but no cardiovascular desease. Rev Med Liege. 2006 Oct; 61(10): 728-32.
10. Karalliedde J, Buckingham R, Starkie M,et al: Effect of various diuretic treatments on rosiglitazone-induced fluid retention. J. Am Soc Nephrol. 2006; 17: 3482-90
11. Kaeda K: Hepatocellular injury in a patient receiving pioglitazone. Ann Intern Med. 2001 21; 135: 306.
12. Al-Salman J, Arjomand H, Kemp DG, et al:Hepatocellular injury in a patient receiving rosiglitazone. A case report. Ann Intern Med 2000; 133: 237.
表一 X症候群(X syndrome)之定義4
至少有一項符合
第2型糖尿病(Type 2 diabetes mellitus)
葡萄糖耐受不良(glucose intolerance)
胰島素阻抗性(insulin resistance)
至少伴隨兩項
高血壓(≧140/90mmHg)
肥胖(BMI≧30kg/m2)
血脂異常(HDL<32mg/dL;TG>150mg/dL)
微蛋白尿(尿白蛋白排除率>20μg/min)
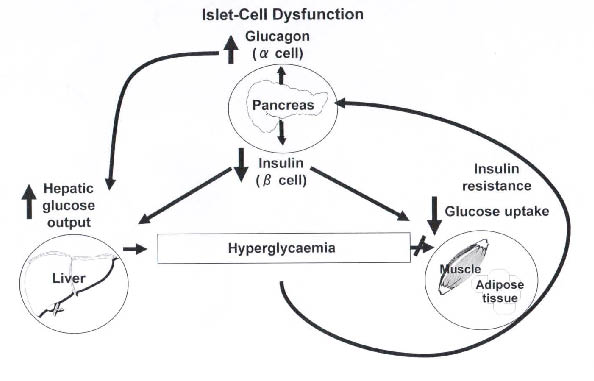
圖一 第2型糖尿病的病理發生機轉6
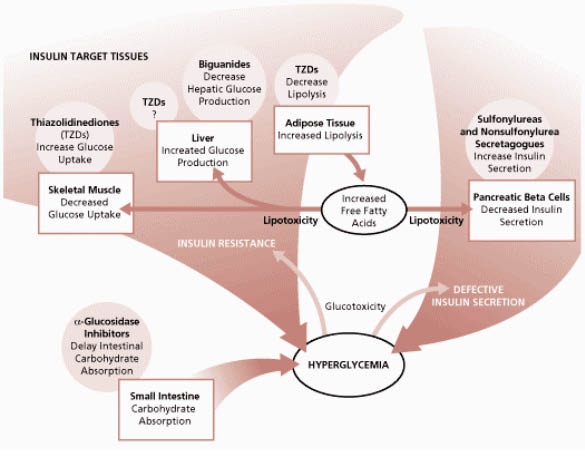
圖二 第2型糖尿病用藥途徑8

