壹、前言
肺動脈高壓(pulmonary artery hypertension,PAH)又簡稱為肺高壓(pulmonary hypertension),是最難治療的小兒疾病之一。在1965年的研究,Thilenius OG分析35位原發性肺高壓病童的存活時間,沒人超過7年,且22位在症狀出現後的一年內死亡1。到1995年,肺高壓病患的預後仍很差,18位原發性肺高壓病患的平均存活時間約4.12年2。近年來,對肺高壓之生理病理學的認識,引導了其治療藥物的進展,包括開始治療時該選擇哪種藥物?何時與如何改變治療?是否需使用合併治療法等。以下即以肺高壓案例討論這個疾病之徵狀、分類、診斷和目前的治療法與注意事項。
貳、案例
一位17歲女性,因支氣管擴張症(bronchiectasis)曾多次反覆咳血和肺炎入院,血管攝影檢查發現病患的右側支氣管有很多側枝動脈,有做過支氣管動脈栓塞。病患在21歲時,因流鼻水、咳嗽有痰(黏稠和黃綠色)、頭痛、眼浮腫(尤其在早晨時)、全身水腫(體重由40公斤增至44公斤)和用力時會喘入院。二維-都卜勒心臟超音波(2 dimensional with doppler flow studies)顯示左心房、右心房、右心室和肺動脈均擴大,三尖瓣、二尖瓣和肺動脈瓣輕度閉鎖不全,及中重度肺高壓(三尖瓣閉鎖不全的壓力階差為76 mmHg)。然而左心室功能正常,且無深部靜脈栓塞現象;胸腔電腦斷層掃描顯示瀰漫性肝實質病變、脾腫大、腹水和心包膜積水,診斷為支氣管擴張症合併肺炎,併發肺高壓和肺心症,所以給予病患furosemide、oxytriphylline、procaterol、抗生素和氣管插管並輔以人工呼吸器(表一),病患在治療後順利,在拔管脫離呼吸器後出院,在家接受長期氧氣治療。但之後一年內,病患又因大量咳血和嚴重呼吸困難三度入院,都在氣管插管後再緊急做支氣管動脈栓塞術止血、並使用抗生素、digoxin、codeine和支氣管擴張劑,待病情較穩定後出院。最近的一次入院,嚐試給予sildenafil(口服20mg,每天三次)治療肺高壓,但病患仍一直無法成功脫離呼吸器,所以給予氣切手術(tracheostomy),之後並陸續給予間歇性正壓呼吸器(intermittent positive pressure ventilation)、高流速續性氣道正壓(high flow continuous positive airway pressure)和高流速氧的氣管面罩(tracheo mask)。病患出院後做居家照護,使用氧氣流速每分鐘8L的T形管面罩和使用脈搏血氧飽和度監視器(pulse oximeter)監測,維持血氧飽和度在60-94%。
參、肺高血壓之症狀與分類
一、症狀
肺高壓的症狀很難與潛在肺部疾病或心臟病鑑別,最常見的症狀為運動性呼吸困難、端坐呼吸、非典型性胸痛和咳血。肺高壓因平滑肌和內皮細胞增生、血管收縮和血栓增加,而增加血管阻力與右心室的後負荷(afterload),慢慢地會造成右心室肥大,最終導致右心衰竭。開始時,心臟輸出量在休息時仍正常,但活動後因右心室壓增加,血液灌流不足,導致右心室缺血,所以即使冠狀動脈正常的病患亦可能發生典型心絞痛的症狀。隨疾病惡化,因心臟輸出量不足和三尖瓣閉鎖不全(tricuspid regurgitation),病患在休息時亦可能會呼吸困難、疲倦或暈厥。
二、分類
肺高壓在多年前只分為原發性和次發性,世界衛生組織在2003年更新肺高壓之分類法3 (表二),將肺高壓分為:(1)肺動脈高壓(PAH):可分為 原發性、遺傳性、疾病相關的、新生兒持續肺高壓和肺部靜脈閉塞疾病 (pulmonary veno-occlusive diease)。不論是哪一種PAH的病理學均與促進肺血管擴張的因子和促進肺血管收縮與增生的因子失衡有關。(2)肺靜脈高壓合併左心臟病:常見於老人,尤其是有左心室的病患。(3)與呼吸道疾病或低血氧相關之肺高壓:本案例即屬於呼吸道疾病相關的肺高壓。一些侷限性肺部疾病,當病情嚴重時可能導致肺部微血管床破壞,使肺部的擴散容積(diffusion capacity)急遽下降,而造成肺高壓,它的併發症包括肺部血管收縮或血栓等,可能導致肺血管壓力增加和造成右心室肥大與衰竭,但右心室功能,除非疾病惡化到很嚴重的程度,一般是可逆的。(4)慢性血栓或栓塞疾病造成之肺高壓:慢性血栓造成,是唯一有機會痊癒的肺高壓類別,尤其是近端栓塞的病患在做thrombendarterectomy後,其肺高壓、肺部血流和右心室功能有機會可以恢復。肺部血栓栓塞症(thromboembolic disease)在幼兒肺高壓並不常見,較常發生在膠血管疾病(collagen vascular disease)、血液凝固異常(hypercoagulation disorders)、細菌性心內膜炎、右心房分流和口服避孕藥的患者。(5)直接影響血管結構造成之肺高壓:如類肉瘤病(sarcoidosis)。
肆、肺高血壓之診斷
當病患有呼吸困難、運動不能、胸痛或暈厥的症狀,且高度懷疑肺高壓時,就應詳細問病史、理學檢查、心電圖和胸部X光等。
(1)病史:包括問飲食習慣、是否有使用避孕藥和食慾抑制劑(fenfluramine和dexfenfluramine等)、肺高壓發作開始和持續時間、肺高壓家族史、心臟病和其他手術史等,因據統計,使用食慾抑制劑超過三個月病患發生肺高壓的危險是一般人的30倍。(2)理學檢查:聽診時,可發現有一個響亮的第二心音、三尖瓣閉鎖不全的收縮性心雜音或肺功能不全的舒張性心雜音、摸得出的第二心音、周邊水腫和頸靜脈膨脹。(3)心電圖檢查:可見右心室和右心房肥大或/和心軸有偏移現象,雖然心電圖診斷肺高壓的敏感度和專一性不足,但在診斷肺高壓時建議至少需做一次心電圖檢查,以作為日後比較的基準。肺高壓的診斷常起於心電圖時發現右心室肥大或胸部X光檢查時發現肺動脈擴大。(4)胸部X光檢查:應在心電圖前做,以幫助排除其它潛藏疾病,如慢性阻塞性肺部疾病、脊椎後突側彎和間質性肺病等。(5)二維-都卜勒心臟超音波:肺高壓初步診斷時會先做,以排除心臟疾病的可能性。一般來說,右心房壓超過15mmHg的病患,預後會較差,建議考慮做肺臟移植。(6)血液合生化檢驗:若心臟沒有問題,確定診斷為肺高壓前,應做全面實驗室檢查,包括血球和尿液檢查、凝血酵素原時間(prothrombin time)、部份凝血素時間(partial thromboplastin)、肝功能、自體免疫疾病、類風濕因子和愛滋病篩檢等,看是否有可治療的病因。(7)動脈血液氣體分析(arterial blood gas)、夜間和運動血氧檢測:可用來評估病患是否有缺氧和酸中毒現象(因缺氧和酸中毒會導致血管收縮而加重肺高壓)。運動血氧檢測,如六分鐘行走測驗,可測定活動耐力(exercise tolerance),行走後動脈氧飽和度下降超過10%,其後續26個月的死亡率會增加2.9倍。大部分肺高壓病患缺氧改善後,肺動脈壓上升情況是可逆的,但若進展至心肺症,預後則會很差。(8)肺功能檢查:確認是否有呼吸道阻塞或限制性肺部疾病。一般除非有缺氧,否則肺高壓病患需肺功能很差時,才會出現呼吸道阻塞或限制性肺部疾病的情況。(9)胸部電腦斷層掃描:可檢測潛藏間質性肺部疾病和縱膈腔纖維化(mediastinal fibrosis)。(10)肺部換氣-灌流掃描(ventilation-perfusion lung scanning):上述檢查若仍無法解釋肺高壓的原因,需使用肺部換氣-灌流掃描檢測是否有慢性血栓。(11)心導管檢查:在無法解釋之肺高壓病患,均需做心導管檢查,評估肺動脈壓、抗性與肺血管反應性(vasculature),和排除潛藏分流(occult shunts)、先天性心臟病和遠端肺動脈狹窄等病因。
依據紐約心臟協會(New York Heart association,NYHA)之肺高壓病患的肺功能分級3,NYHA第一級,為病患的肺功能未受影響;NYHA第二級,為病患能執行日常自我照顧,如穿衣、洗澡等,但無法運動或從事較耗體力的活動;NYHA第三級,為病患無法執行日常自我照顧;NYHA第四級為病患只要稍微活動,甚至休息時都會喘。美國國家衛生院(the National Institutes of Health)依據NYHA分級評估病患的治療預後,NYHA第一級肺高壓病患的平均存活時間約6年、NYHA第二級約3年、NYHA第三級約1.8年和NYHA第四級約6個月。肺高壓的預後差異很大,平均存活時間從確定診斷開始約2.8年,但有些無右心室功能異常的病患使用新的治療後仍可存活超過10年。
伍、肺高血壓之治療
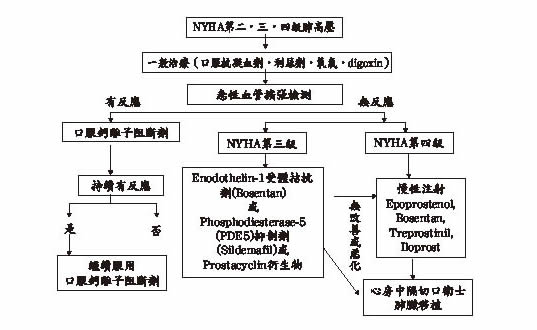
肺高壓的傳統治療包括氧氣治療、digitalis、利尿劑和/或warfarin(表三)4。低壓性缺氧(hypobaric hypoxia)可能造成肺部血管收縮,使用100%的氧氣可明顯降低平均肺動脈壓和增加心輸出量,為減少肺動脈高壓病患因慢性缺氧造成的不良反應,建議隨時維持血氧飽和度大於90%,但是否需長期氧氣治療仍無定論。Digitalis在肺高壓病患的研究不多,digitalis改善右心室功能限用在左心室射血分數(left ventricular ejection fraction)較低、肺功能改善失敗的病患。Warfarin可使在無右心衰竭或血液高凝狀態的原發性肺高壓病患,將國際標準凝血時間比(international normalized ratio)控制在1.5至2.5間,可延長病患存活時間至三年,不過warfarin在先天性心臟病患者可能會增加吐血的危險。雖然利尿劑和限鹽飲食可降低肺部血流量、肺動脈壓和改善右心室過度負荷,但因可能造成代謝性鹼中毒和高碳酸血症(hypercapnia),反而會破壞左心室功能,加重心輸出不足的情況,導致低血壓、暈厥和腎功能異常。懷孕時,心輸出量會增加30-50%,可能造成原本就負荷過重的右心室代償機能衰退,所以建議肺動脈高壓病患應均需積極避孕。過去10年,肺高壓治療模式慢慢成形,只要可穩定或改善血液動力學就可以改善病患的臨床症狀。目前肺高壓的血管作用藥物包括:鈣離子阻斷劑(calcium channel blockers)、prostacyclin衍生物、enodothelin-1受體拮抗劑和phosphodiesterase-5 (PDE5) 抑制劑,血管作用藥物在外科手術前使用,可降低肺動脈壓和 改善右心室功能。Prostacyclin之PGE1和PGI2在肺循環有明顯血管擴張的功能,可降低心肺症病患之肺動脈壓、肺血管阻力和增加病患的心輸出量。目前FDA核准用來治療NYHA第三級的口服藥包括sildenafil和bosentan,其他如sitaxsentan和ambrisentan (選擇性enodothelin-1A拮抗劑)則仍在試驗中。美國胸腔醫學會建議NYHA肺高壓治療第二、第三和第四級的肺高壓病患需使用傳統治療和做急性血管擴張檢測,如注射epoprostenol、吸一氧化氮或注射adenosine (圖一) 6。
一、鈣離子阻斷劑
急性血管擴張檢測,“檢測有反應” (即肺動脈壓下降10mmHg以上和心輸出量不變或增加)且病患無右心衰竭時,可考慮使用口服鈣離子阻斷劑如nifedipine或diltiazem當第一線治療,約10-15%病患可維持肺動脈壓接近正常達數年,與對照組比較,可明顯延長病患的存活率(5年存活率約95%)8。但有50%的病患在長期使用單獨使用鈣離子阻斷劑後,效果慢慢變差,而需加上其它治療法,5年存活率則只有48% 9。新一代鈣離子阻斷劑,如amlodipine和nicardipine等較不會造成心跳過慢、水腫的副作用,且半衰期較長。而verapamil因會減弱病患的心臟收縮能力,故不建議使用。在末期肺高壓病患需使用高劑量的鈣離子阻斷劑,鈣離子阻斷劑劑量太高時,會造成低血壓和降低心輸出量,使疾病更惡化。
二、 Prostacyclin衍生物 (如epoprostenol、treprostinil和iloprost)
急性血管擴張檢測,“檢測有反應”且NYHA第三級的病患可考慮注射epoprostenol、treprostinil和iloprost,但治療後若沒有改善或繼續惡化時,則需做心房中膈切開術(atrioseptostomy)或肺部移植。NYHA第四級肺高壓病患因病情不穩定,短期致死率高,一般不建議使用鈣離子阻斷劑,需使用起始作用快,效果較強的藥物,如注射劑型的prostacyclin。
(一)、Epoprostenol
是一個強的合成prostacyclin,用於原發性PAH,和傳統療法比較,可明顯改善病患的運動能力,如六分鐘步行測試、血液動力學(平均肺動脈壓、心搏出指數和肺血管阻力)、功能分類和生活品質等;短期研究顯示epoprostenol組病患的死亡率明顯較傳統治療組低(0%比20%) 10,1年、2年、3年和5年之存活率明顯較佳(各為85%、70%、63%、55%比58%、43%、33%、28%)9。Epoprostenol是乾粉狀,需在無菌環境下配製,在室溫下不穩定,故保存和輸注時均需冷藏。Epoprostenol因較短效(約3-5分鐘),會被胃酸破壞,需要長時間連續輸注,所以通常會使用隧道式導管(tunneled catheter)自中央靜脈給藥,或讓病患配戴可攜帶式輸液幫浦(ambulatory infusion pump),但須注意中央靜脈導管感染和血栓的問題。Epoprostenol的起始劑量為2-10ng/kg/min。Epoprostenol的常見副作用包括臉潮紅、腹瀉、頭痛、下巴痛,高劑量時可能會發生低血壓和心臟衰竭現象,常需使用快速減敏法(tachyphylaxis),慢慢增加劑量,大部分病患可接受的劑量範圍約在20-45ng/kg/min。Epoprostenol因有強的血管擴張的特性,在冠狀動脈疾病的患者可能會導致冠狀動脈竊血效應(coronary steal phenomenon),甚至有因此心肌缺血致死的案例報告,且突然停藥時可能會發生反彈性高血壓危症。
(二)、Treprostinil
在室溫下穩定,因半衰期較長(約3小時),使用靜脈或皮下注射,可減少導管感染和血栓的危險。Treprostinil的起使劑量為1-2ng/kg/min,亦可改善PAH病患之六分鐘行走距離、症狀和血液動力學,死亡率和epoprostenol組相似10。Treprostinil的副作用和epoprostenol相似,但較會有注射部位疼痛的問題,有些病患甚至因此停藥。
(三)、Iloprost
可使用注射、口服或噴霧方式(噴霧方式需每天使用6至9次),血液半衰期為20-25分鐘,副作用和其它prostanoid類藥物相似,iloprost噴霧治療在美國已核准用在肺高壓病患,但常會有咳嗽的問題。
三、Enodothelin-1受體拮抗劑
急性血管擴張檢測,“檢測無反應”且NYHA第三級的病患可考慮enodothelin-1受體拮抗劑、PDE-5抑制劑或慢性注射prostacyclin衍生物,但在治療後若沒有改善或持續惡化時,則需做心房中膈切開術(atrioseptostomy)或肺部移植。Enodothelin-1是一個強的血管收縮劑,可調節肺動脈的換舊更新(remodeling)。Enodothelin-1的受體可分為enodothelin A (ETA)和enodothelin B(ETB),ETA負責調控血管收縮和換舊更新,ETB與Enodothelin-1的清除有關。
(1)Bosentan:Bosentan可阻礙ETA和ETB受體,是第一個endothelin拮抗劑。Bosentan因會抑制膽鹽的排除,造成肝細胞毒性,每月需做肝功能檢查,不建議用在中重度肝功能異常的病患。Bosentan使用劑量,開始時先用一半劑量(口服62.5mg,每12小時一次),一個月後再慢慢增量至125mg,每12小時一次。
四、Phosphodiesterase-5抑制劑
PDE5在肺部的濃度很高,抑制PDE5 可藉由預防 cyclic guanosine 3'-5' monophosphate (CGMP)分解,而促成一氧化氮之血管平滑肌放鬆和增加血流、抗血小板凝集和抑制血栓形成等作用。
(1)Sildenafil:用在肺高壓起於西元1999年,Atz和Wessel嚐試在三位做過先天心臟病修復手術且已停用一氧化氮的肺高壓病童(病患年齡從新生兒至四個月大),使用鼻胃管灌注sildenafil(劑量1至1.1mg),結果顯示病童在使用sildenafil後,其循環的cGMP值明顯上升,改善一氧化氮的戒斷症狀(即cGMP快速消耗和反彈性高血壓) 12。Sildenafil的藥物動力學方面,在兒童,沒有資料。在成人,口服sildenafil的生體可用率約40%,最高血中濃度出現在在服藥後約0.5至2小時,高脂肪食物會延緩sildenafil的吸收和降低其最高血中濃度約30%。Sildenafil有高蛋白結合率(95%),可分佈至全身。Sildenafil經由肝臟cytochrome P450(CYP)代謝成活性代謝物(主要是CYP 3A4,其次為CYP 2C9),排除半衰期約4小時,在中至重度腎功能異常或肝功能異常病患,其清除率會下降。有關sildenafil用在PAH的文獻報告,劑量範圍約20-80mg,每天三次,因其療效無劑量相關性,故目前美國藥物食品管理局(FDA)核准sildenafil用在治療肺動脈高壓的劑量為口服20mg,每8小時一次。
一篇小型head-to-head的比較研究顯示bosentan和sildenafil的療效無明顯差異13。因無長期大型的比較報告,NYHA第三級肺高壓之第一線口服用藥的選擇建議依藥價、給藥方便性和副作用做考慮,當使用口服藥無效時,再使用prostacyclin類藥物救援。一篇小型、無對照組、開放標記(open-label)的研究發現,原本使用bosentan病患加上sildenafil治療可延緩肺功能下降14。但亦有報告指出bosentan會降低sildenafil的血中濃度。另一篇小型非雙盲、對照組的研究,顯示原本使用非注射型prostacyclin衍生物(口服beraprost或吸入型iloprost)惡化的病患加上bosentan治療亦會有助益15。但目前合併治療在存活方面,優點都只有在肺功能檢測和六分鐘行走測驗的報告,無長期存活或臨床症狀的資料。本案例即因考量藥價和給藥方便性的問題,先給予sildenafil治療。但當NYHA第三級肺高壓病患的臨床症狀明顯惡化時或六分鐘行走測驗明顯變差時,目前仍無標準治療法。
NYHA第四級肺高壓在第一線治療後惡化,目前亦無明確的治療標準,一般建議加上注射型prostacyclin,而原本使用的口服藥endothelin-1拮抗劑、sildenafil或吸入型iloprost可併用一段時間再停掉。
陸、結論
本案例有支氣管擴張症和張力性氣胸(tension pneumothorax)病史,發病前沒有使用其他藥物,家族無肺高壓的遺傳史,開始時,病患的肺功能為NYHA第二級,但因反覆呼吸道感染和咳血,長期血液中氧氣過低(氣急和發紺),引發肺動脈收縮,造成肺動脈壓力升高、右心室衰竭和肺心症(病患肺功能已降至NYHA第四級)。肺心症的治療目的在降低肺動脈高壓、增加右心室功能、減輕臨床症狀和延長病患改善存活時間,治療藥物包括氧氣治療、血管擴張劑、利尿劑、支氣管擴張劑和digoxin等。支氣管擴張劑如theophylline可降低肺動脈壓和肺血管阻力、促進右側和左側心臟的收縮功能,乙二型交感神經興奮劑一般只能輕微改變肺動脈壓,但可降低肺血管阻力和增加心輸出量。NYHA第四級肺高壓病患因病情不穩定,短期致死率高,不適合使用鈣離子阻斷劑,建議使用起始作用快,效果較強的藥物,如注射劑型的prostacyclin,本案例因考慮藥費和需專案申請問題,嚐試使用sildenafil,FDA核准sildenafil用在治療肺動脈高壓的劑量為口服20mg,每8小時一次,高脂肪食物會延緩sildenafil的吸收和降低其最高血中濃度,故建議飯前服用,且第一次使用時,需監測血壓。本案例使用sildenafil的效果不佳,病患在拔管後,休息時的動脈血氧分壓仍小於55mmHg和血氧飽和度小於88%,故在無法使用注射劑型的prostacyclin的情況下,只能長期氧氣治療(持續使用氧氣一天12至24小時),以降低心臟與呼吸肌所作的功,提昇病人生活功能。衛教方面,應讓病患和家屬瞭解長期氧氣治療於病況穩定之慢性缺氧病人的重要性(可助病患提高生活品質及存活率),教導呼吸道感染的預防(如吸入性肺炎)、呼吸器的使用方式、流量、時間長短及居家照護之注意事項。藥師除了衛教病患需遵從醫囑服藥、定期返院追蹤檢查外,還需提醒病患或家屬,若發現病患有發燒寒顫、呼吸短促、喘鳴加劇、咳嗽加劇、痰液增加顏色改變且變黏稠、下肢水腫、體重增加時,可能是感染症狀,應即時回診治療。
參考資料:
1. Thilenius OG, Nadas As, Jockin H. Primary pulmonary vascular obstruction in children. Pediatrics. 1965, 36: 75-87.
2. J Sandoval, O Bauerle, A Gomez et al. Primary pulmonary hypertension in children: clinical characterization and survival. J Am Coll Cardiol. 1995, 25: 466-474.
3. Lewis J. Rubin. Diagnosis and management of pulmonary arterial hypertension: ACCP evidence-based clinical practice guidelines. Chest. 2004, 126: 7S-10S.
4. Newman JH, Wheeler L, Lane KB et al. Mutation in the gene for bone morphogenetic protein receptor II as a cause of primary pulmonary hypertension in a large kindred. N Engl J Med. 2001; 345: 319-24.
5. Fuster V, Steele PM, Edwards WD et al. Primary pulmonary hypertension: natural history and the importance of thrombosis. Circulation. 1984; 70: 580-87.
6. Badesch DB, Abman SH, Aheam GS et al. Medical therapy for pulmonary arterial hypertension: ACCP evidence-based clinical practice guidelines. Chest. 2004; 126: 45S.
7. Trenton. Nauser and Steven W. Stites. Diagnosis and treatment of pulmonary hypertension. American Family physician. 2001; 63(9): 1789-98.
8. Rich S, Kaufmann E, Levy PS. The effect of high doses of calcium-channel blockers on survival in primary pulmonary hypertension. N Engl J Med. 1992; 327: 76-81.
9. Sitbon O, Humbert M, Ioos V et al. Who benefits from long-term calcium-channel blocker therapy in primary pulmonary hypertension? Am J Respir Crit Care Med. 2003; 167: A440.
10. Barst RJ, Rubin LJ, Long WA et al. A comparison of continuous intravenous epoprostenol (prostacyclin) with conventional therapy for primary pulmonary hypertension. The Primary Pulmonary Hypertension Study Group. N Engl J Med. 1996; 334: 296-302.
11. Sitbon O, Humbert M, Nunes H et al. Long-term intravenous epoprostenol infusion in primary pulmonary hypertension: prognostic factors and survival. J Am Coll Cardiol. 2002; 40: 780-88.
12. Atz AM, Wessel DL. Sildenafil ameliorates effects of inhaled nitric oxide withdrawal. Anesthesiology. 1999; 91; 307-10.
13. Wilkins MR, Paul GA, Strange JW, et al. Sildenafil versus Endothelin Receptor Antagonist for Pulmonary Hypertension (SERAPH) study. Am J Respir Crit Care Med. 2005; 171: 1292-97.
14. Hoeper MM, Faulenback C, Golpon H et al. Combination therapy with bosentan and sildenafil in idiopathic pulmonary hypertension. Eur Respir J. 2004; 24: 1007-10.
15. Hoeper MM, Taha N, Bekjarovo A et al. Bosentan treatment in patients with primary pulmonary hypertension receiving nonparenteral prostanoids. Eur Respir J. 2003; 22: 330-34.
表一 案例之用藥記錄
藥物 |
劑量/頻率 |
93年 12/23 |
93年 12/24 |
93年 12/25 |
93年 12/26 |
93年 12/28 |
94年 2/14 |
94年 2/15 |
94年 2/16 |
94年 2/18 |
94年 2/21 |
94年 12/1 |
94年 12/22 |
94年 12/23 |
95年 1/2 |
95年 1/6 ~ |
Tranexamine (250mg/tab) |
1# po tid |
v |
v |
v |
v |
v |
v |
v |
v |
v |
DC |
|||||
Sildenafil (100mg/tab) |
20mg po tid |
v |
v |
v |
||||||||||||
Digoxin (0.25mg/tab) |
1/2# po qd |
v |
v |
|||||||||||||
Furosemide (40mg/tab) |
1# po bid |
v |
v |
v |
1/2# |
1/2# |
||||||||||
Moduretic |
1/2# po qd |
v |
v |
|||||||||||||
Procaterol (25mcg/tab) |
1# po bid |
v |
v |
v |
v |
v |
v |
v |
v |
|||||||
Oxytriphylline (250mg/tab) |
1# po bid |
v |
v |
v |
v |
v |
v |
|||||||||
Theophylline (200mg/cap) |
1# po tid |
v |
v |
v |
||||||||||||
Ambroxol (30mg/tab) |
1# po tid |
v |
v |
v |
v |
v |
v |
v |
v |
表二 依據WHO對肺高壓之分類3
肺動脈高壓 |
1. 原發性肺高壓 (idiopathic pulmonary hypertension) |
--零散的 |
--遺傳性 |
2. 疾病相關的 |
--膠血管疾病 (collagen vascular disease) |
--先天性體動脈至肺動脈分流(congenital systemic to pulmonary shunts) |
--門靜脈高壓 (portal hypertension) |
--人類免疫缺乏病毒感染 |
--藥物/毒素 (減肥藥,如食物抑制劑) |
3. 新生兒持續肺高壓 |
4. 肺部靜脈閉塞疾病 |
5. 其他 |
肺靜脈高壓合併左心臟病 |
1. 左側動脈或心室心臟病 |
2. 左側心臟瓣膜疾病 |
3. 外在因素壓迫到中央肺靜脈 |
-- 纖維性縱隔感染(fibrosing mediastinitis) |
-- 腺病(adenopathy)和/或腫瘤 |
4. 肺靜脈閉塞 |
5. 其他 |
與呼吸道疾病或低血氧相關之肺高壓 |
1. 慢性阻塞性肺病 |
2. 間質性肺病 |
3. 睡眠障礙呼吸症候群 (sleep disordered breathing) |
4. 肺泡通氣不足症候群 (alveolar hypoventilation disorders) |
5. 長期處於高海拔地區 |
6. 新生兒肺部疾病 |
7. 肺泡血管發育不良 (alveolar-capillary dysplasia) |
8. 其他 |
慢性血栓或栓塞疾病造成之肺高壓 |
1. 近端肺動脈血栓 |
2. 遠端肺動脈栓塞 |
--肺栓塞 (血栓、腫瘤和/或寄生蟲) |
--原位血栓(In-situ thrombosis) |
--鐮刀型貧血 |
直接影響血管結構造成之肺高壓 |
1. 發炎(血吸蟲症,類肉瘤腫) |
2. 肺微血管瘤(hemangiomatosis) |
表三 肺高壓之治療4
治療潛伏的疾病 |
1. 外科手術-二尖瓣狹窄、左至右分流 (left to right shunt)或血管栓塞 |
2. 降低左心後負荷,使用digoxin和利尿劑 治療左心室功能不全 |
3. 預防和治療呼吸道感染 |
4. 避免使用抑制食慾的藥物 |
降低肺血管抗性 |
1. 血管擴張劑 |
氧氣 |
鈣離子阻斷劑如diltiazem或nifedipine |
Prostacyclin或prostacyclin衍生物 |
一氧化氮(研究中) |
原發性肺高壓和慢性血管栓塞可使用 抗凝血劑 |
2. 增加心輸出量 |
短效注射強心劑 |
Digoxin |
3. 容積超負荷 |
低鹽飲食 |
利尿劑 |
4. 肺臟移植或心房中膈切開術 |
圖一 依紐約心臟學會之肺功能分類等級做肺動脈高壓治療之建議10

