摘要
每年總有數百萬名人口罹患各種性傳染病,大部分常見的性傳染病包括有梅毒和淋病。多重性伴侶、異常性行為、孕婦垂直傳染胎兒等都是罹患性傳染病的高危險群,此文章介紹常見性傳染疾病之傳播途徑、症狀、實驗室檢驗項目,並進一步探討藥物治療方式及相關預防保健措施,以提供藥師教育新知。
關鍵字:性傳染病、梅毒、淋病、sexually transmitted diseases、syphilis、gonorrhea
壹、前言
所謂的性傳染病(Sexually Transmitted Diseases; STD),簡稱性病,是指經由性接觸(包括陰莖與陰道、陰莖與肛門、口腔與生殖器接觸)而傳染的疾病。台灣性病監視系統,目前僅梅毒及淋病列為第三類法定傳染病須通報,但全世界每年總有數百萬名人口罹患各種性傳染病,除了影響個人健康,還可能留下併發症與後遺症,帶給個人心理上極大的壓力。因為現今社會性態度較為開放,不再局限單一性伴侶,且部分性接觸者沒有做好安全保護措施,使得感染性病機會相對大增,若加上對於性病認知不足,染病後沒有確實尋求正規醫療管道治療,容易將性病傳染給性伴侶,或間接透過多重性伴侶者傳染他人,形成感染鏈,促使性病傳播問題更顯嚴重。
我國行政院衛生署疾病管制局依據傳染病防治法訂定台灣第三類法定性傳染病現行項目及通報定義1(如表一)。
表一 疾病通報定義
梅毒 |
1. 通報條件: 2. 通報範圍: 3. 需1週內通報。 |
淋病 |
1. 由醫師臨床診斷,且符合實驗室診斷定義者。 2. 實驗室診斷定義:由染色鏡檢或培養分離出淋菌雙球菌,或使用PCR或其他檢驗方式偵測出淋菌抗原或基因。 |
貳、性病致病原2
包括細菌、黴菌、寄生蟲及病毒致病原,對應疾病關係分述如下:(1)細菌:梅毒螺旋體致梅毒;淋病雙球菌致淋病。(2)披衣菌:砂眼披衣菌致非淋球菌性尿道炎。(3)寄生蟲:陰道滴蟲致陰道炎。(4)病毒:人類乳突狀病毒致尖形濕疣(俗稱菜花);單純疱疹病毒致生殖器疱疹;人類免疫不全病毒致後天免疫缺乏症候群。
參、疾病各論
一、梅毒(Syphilis)
為最古老的性病,德國的霍夫曼和謝文定在1905年首先發現其病原體,梅毒螺旋體(Treponema pallidum),構造呈現柔軟纖細的螺旋體,因透明且不易染色,亦稱蒼白螺旋體。潛伏期為10~90天,一般為期三週,發病時生殖器官會有潰瘍情形,可能侵犯全身器官及組織,產生多變的臨床症狀。依據衛生署疾病管制局統計,2008年我國梅毒確診總數共6,526例3。
(一)、傳染途徑
1.性行為或類似性行為:親密接觸如唾液、精液、血液、陰道分泌物皮膚粘膜破損處等傳染,具傳染性。
2.血液傳染:經由輸血、共用針頭、針筒或透過破損的皮膚粘膜傳染。
3.垂直傳染:孕婦若感染梅毒,則可經由胎盤或產道傳染給胎兒。
(二)、疾病症狀4,5
梅毒區分為早、晚期。早期傳染性較強,區分為第一期梅毒(初期梅毒)和第二期梅毒;罹病超過兩年,是為第三期(晚期)梅毒,傳染性較弱,但可能衍生心臟血管性及神經性梅毒。
1.第一期梅毒:
臨床表徵於感染梅毒螺旋體後,其感染部位(如生殖器、肛門、口腔、子宮頸或更深入部位),約2-4週出現像花生米大隆起硬結,這種邊緣整齊的硬結,壓迫時並無疼痛感,稱為『硬性下疳』,通常伴隨鄰近淋巴結腫大,約1個月左右會自然消退,硬性下疳好發於男性陰莖及女性陰部,也可能出現於身體任何部位。
2.第二期梅毒:
經數週至數月後,出現硬性下疳,過4至6週逐漸消失,此時梅毒螺旋菌已從淋巴結進入血液散播全身,影響組織器官,發病時常伴隨全身性典型皮膚丘疹症狀(圖一、圖二),易導致皮膚紅斑潰爛、發燒、頭痛、關節痛、骨頭疼痛、乏力等,此期經治療可快速痊癒,如未經治癒會進入第三期病毒。
3.第三期梅毒:
感染後一年或數年進入晚期梅毒,如未治癒,會持續侵犯心臟、血管、神經系統,出現感覺喪失、頭痛、煩躁不安、記憶力消退等症狀,腦膜血管性梅毒常在感染後五年發病,臨床表現多變化,依侵犯部位分為腦性、週邊神經性、及腦脊髓性病變。
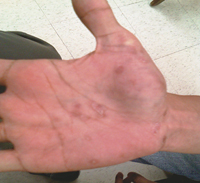
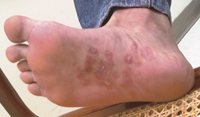
圖一 手掌 圖二 足蹠
圖一、圖二 梅毒發病時手掌與足蹠常可看到紅斑(典型皮膚暗紅丘疹)
(三)、實驗室檢驗
除了透過內診視診,最確切的診斷依據是沾取潰瘍處樣本,使用螢光抗體檢查法(direct fluorescent antibody tests;DFA)分析是否存有梅毒螺旋體,也可抽血藉由兩種梅毒血清方法鑑別:(1)非螺旋體抗體試驗(nontreponemal tests),例如:性病研究實驗室凝集法(venereal disease research laboratory test; VDRL) 和快速血漿反應原凝集法(rapid plasma reagin test; RPR)。(2)螺旋體抗體試驗(treponemal tests),例如:螢光螺旋體抗體吸收試驗(fluorescent treponemal antibody absorbed; FTA-ABS)和梅毒螺旋體血液凝集試驗 [(Treponemal pallidum haemagglutination; TPHA);(T. pallidum particle agglutination; TPPA)] 來診斷。RPR / VDRL可作為診斷梅毒的血清學篩檢。若呈陽性反應須再以FTA-ABS或TPHA確認。
(四)、藥物治療5,6
針對各分期藥物治療選擇(詳如表二),首選為長效盤尼西林(benzathine penicillin),若對penicillin過敏,可選擇ceftriaxone作為早期梅毒替代療法,建議使用ceftriaxone 1g肌肉或靜脈注射治療8-10天。針對懷孕期間感染梅毒的孕婦7,經皮膚過敏試驗證實為盤尼西林過敏,應接受減敏治療,再予以適當劑量療程治療,因紅黴素已證實失敗率過高而不再採用。
表二 梅毒各分期治療藥物5.6
類別 |
感染類型 |
||
梅毒 |
第一期/第二期 |
第三期梅毒 |
神經梅毒 |
建議治療 |
Benzathine penicillin G 240萬單位,單次肌肉注射。 |
Benzathine penicillin G 240萬單位肌肉注射,每週一次,持續3週。 |
Aqueous crystalline penicillin G 1800 – 2400萬單位一天劑量或每4小時靜脈注射或輸注300 – 400萬單位10–14天 |
替代治療 |
Doxycycline 100 mg口服一天兩次14天 tetracycline 500 mg一天四次14天 |
Doxycycline 100 mg口服一天兩次28天 tetracycline 500 mg一天四次28天 |
Procaine penicillin 240萬單位肌肉注射一天一次再加上Probenecid 500 mg口服一天四次10 – 14天 |
(五)、梅毒預防保健措施
將梅毒血清檢查列為性病科門診及產前例行篩檢項目。屬高危險群婦女,應於懷孕前後期各驗血一次,甚至進行臨產時之血清篩檢,才能預防先天性梅毒發生,以達早期診斷與有效防治。
二、淋病(Gonorrhea)
德國醫師亞伯.奈瑟氏(Albert Neisser)於1879年發現淋病雙球菌(Neisseria gonorrhoeae)病原微生物,為革蘭氏陰性球菌。五年後波姆氏(Bumm)成功培養分離菌株,確認為淋病之致病原,為一種泌尿生殖器粘膜傳染性炎症疾病。依據衛生署疾病管制局資料顯示,2008年我國淋病確診總數共1621例3。
(一)、傳染途徑
主要感染下生殖道之上皮組織與粘膜,也可波及眼睛、口咽及肛門,大部分為性接觸,與感染淋病患者發生性關係就有可能被傳染;淋菌性結膜炎,因性接觸手指而汙染眼睛,也可能好發於新生兒,帶淋病雙球菌之母體於分挽時,經產道感染嬰兒眼部,易引發淋球菌性新生兒眼炎。
(二)、疾病症狀
男性淋球菌性尿道炎之潛伏期通常為2至7天,臨床特徵為尿道流膿分泌物、排尿灼熱刺痛感,多數女性於感染10天引發急症,陰道排出液增多、排尿疼痛,感染數天可發生尿道炎或子宮頸炎,症狀不明顯,故不易引起注意,淋球菌結膜炎可能波及結膜和角膜潰瘍,導致失明危險。
(三)、實驗室檢驗
可由尿道、子宮頸、肛門、直腸採檢,方式為病患解尿後1-4小時內,以特殊拭棒放入尿道獲取檢體,直接作革蘭氏染色檢查,若發現有革蘭氏陰性雙球菌存於白血球內便可獲得診斷,也可將尿道分泌物作細茵培養而得知8。
(四)、藥物治療6
淋病治療原則以cephalosporins、fluoroquinolones類為首選藥物(詳如表三)。但隨抗藥比例增加,疾病管制局不建議長期使用quinolones,可以Ceftriaxone取代。孕婦及18歲以下孩童禁用quinolones及四環黴素。新生兒淋球菌結膜炎使用ceftriaxone 25~50 mg/kg,單次劑量,靜脈注射或肌肉注射,單一劑量不得超過125 mg,若要預防新生兒出生時感染淋菌性結膜炎,可以投予0.5%紅黴素眼膏、1%四環素眼膏作為局部治療均有效。
表三 淋病藥物治療選擇2,5,6
類別 |
建議治療 |
替代治療 |
無併發症淋病 |
Ceftriaxone 125 mg ~250 mg肌肉單次注射 Cefixime 400 mg口服單次劑量 Ciprofloxacin 500 mg口服單次劑量 Ofloxacin 400 mg口服單次劑量 |
Spectinomycin 2 g肌肉單次注射 cephalosporin 單次劑量: ceftizoxime 500 mg肌肉注射, cefoxitin (2 g肌肉注射加probenecid 1 g口服) cefotaxime (500 mg肌肉注射) |
(五)、淋病預防保健措施
性接觸者追蹤、檢查及感染源確認;淋病患者發病之前10日內及病後有過性接觸者應進行調查,以維護這些接觸者健康。宜採取適當之診查及治療,切斷傳染源,遏阻疾病擴散。第一次產檢前檢查應做淋菌培養,產婦如證實感染淋病,其生下之新生兒應作相關部位之細菌培養與預防治療。
肆、結論
多元化開放社會,性病發生率顯著增加,落實事前預防工作,進行安全性行為,若不幸罹病,尋求正規安全的治療途徑是最佳策略,相關保健之道分述如下:(1)避免嫖妓及性濫交:性伴侶愈多,感染性病機會愈大。(2)推廣正確的個人預防措施,如避免多重性活動與危險性行為,維持單一性伴侶,正確使用保險套,才能夠降低感染率。(3)每人每年至少驗血一次,盡早發現、盡早治療,避免傳染。(4)若已感染,性伴侶需共同接受治療避免重複感染。(5)患性病切勿諱疾忌醫,應尋求泌尿專科醫師協助,依需要進行診療。(6)廣泛推動衛生及性教育:結合社區藥局資源,成為減毒防治推廣站,由藥事人員執行性傳染病宣導教育,提供病患相關知識。
藥師須對性傳染病臨床表徵、藥物治療選擇、用法用量、禁忌等徹底了解,面對諮詢,才能提供適切完整的醫療專業資訊,教育民眾正確防治觀念,扮演好國民健康守護之要角,為杜絕性病傳播盡一分心力。
參考資料:
1. 行政院衛生署:疾病管制局傳染病防治法。臺北:衛生署,2008。
2. Richard AH, David JQ, Eric TH, et al: Textbook of therapeutics: drug and disease management, 8th ed. Philadelphia. Lippincott Williams & Wilkins, 2006: 2068-2088.
3. 行政院衛生署:疾病管制局傳染病統計資料查詢系統。臺北:衛生署,2009。
4. Marcus C: Syphilis, the great mimickeris back, Reprinted from Australian Family Physician 2009; 38(6): 384-387.
5. Mitzi W, Marlowe DK: A review of common sexually transmitted diseases, Formulary 2009; 44: 78-85.
6. Workowski K, Berman S: Centers for Disease Control and Prevention. Sexually transmitted diseases treatment guidelines, MMWR Recomm Rep 2006; 55: 1-94.
7. Walker GJ: Antibiotics for syphilis diagnosed during pregnancy. Cochrane Database Syst Rev 2001; 3.
8. CDC: Screening tests to detect Chlamydia trachomatis and Neisseria gonorrhoeae infections, MMWR 2002; 51(No. RR-15).
The right cognition of sexually transmitted diseases for pharmacist
Chin-Ying Chin1, Jue-Zong Yeh1, Ning-Chi Wang2, Ming-Kung Yeh3
Department of Pharmacy Practice1, Infectious disease department2
Tri-Service General Hospital, Preventive medicine research institute, NDMC, Taiwan3
Abstract
Several millions of people suffer in sexually transmitted diseases(STDs), common STDs include syphilis and gonorrhea. The high risk population, including multiple sex partners with prostitutes, men who have sex with men(MSM), pregnant women, and fetus infected from the mother were noted. In here, we summarize that the significant advances in ways of infection, disease symptom, laboratory examination, pharmacological treatment, and prevention sanitation measures for pharmacists.

