摘要
抗凝血劑是預防及治療血栓最關鍵的藥物之一,現有的抗凝血劑在使用上有諸多限制,因此積極發展新一代的藥物。新一代抗凝血劑具有選擇性地抑制單一特定的凝血因子,包括直接凝血酶抑制劑 (direct thrombin inhibitors, DTIs) 和凝血因子Xa抑制劑。目前美國食品藥物管理局 (Food and Drug Administration, FDA) 核准三種靜脈給藥之 DTIs:lepirudin 和 argatroban 用於治療或預防成人 heparin 引起血小板低下 (heparin-induced thrombocytopenia, HIT) 的血栓併發症,bivalirudin 則用於需進行經皮冠狀動脈介入治療 (percutaneous coronary interventions, PCI) 病人的抗凝血劑。Dabigatran 和 rivaroxaban 分別為 DTI 及凝血因子 Xa 抑制劑的口服製劑,經歐盟藥物管理局 (European Medicines Agency, EMEA) 核准用於髖關節或膝關節成形術術後預防患者血栓併發症,dabigatran 最近已取得 FDA 用於心房纖維顫動患者預防中風發生的核可。
關鍵字: 凝血酶抑制劑、凝血因子 Xa 抑制劑、heparin 引起血小板低下
壹、前言
目前臨床上用於預防與治療血栓疾病的抗凝血劑,包括傳統肝素 (unfractionated heparin, UFH) 和低分子量肝素 (low molecular weight heparin, LMWH) 及 warfarin,這些抗凝血劑抑制多個凝血因子,專一性不足,且使用上有許多限制,heparin 和 LMWH 無法口服給藥,heparin 以持續靜脈輸注或皮下給藥,依據病人體重及特定療程調整治療劑量,並需經常監測活化部分凝血活酶時間 (activated partial thromboplastin time, aPTT);LMWH 因提供更可預測的反應,不需監測抗凝血反應,但在嚴重腎功能不良及肥胖病人並沒有明確的投與劑量1,且 heparin 和 LMWH 可能造成血小板低下 (heparin-induced thrombocytopenia, HIT) 之嚴重副作用2。Warfarin 為口服給藥,但起始作用慢,個體間反應差異大,藥物交互作用多、維他命K攝取之飲食考量,其治療範圍狹窄需經常監測國際標準凝血時間比 (international normalized ratio, INR),可能增加健康照顧成本;由於上述的限制,近來已研發選擇性抑制單一特定凝血因子的抗凝血劑:可分為直接凝血酶抑制劑 (direct thrombin inhibitors, DTIs) 和凝血因子 Xa 抑制劑。
貳、凝血連鎖反應 (clotting cascade)
內在和外在路徑啟動凝血連鎖反應,當血管壁受傷,組織因子 (tissue factor, TF) 曝露在受傷的內皮表面,啟動外在凝血連鎖反應,TF 與凝血因子 VIIa (factor VIIa, FVIIa) 形成複合物 TF-FVIIa 活化凝血因子X,同時活化凝血因子 IX,活化的凝血因子 Xa (FXa) 連接外在和內在凝血路徑,FXa 亦是凝血酶 (thrombin) 形成的速率決定步驟 (圖一)。Thrombin 在凝血過程扮演重要角色幫助凝血因子V、VIII、XI、XIII 活化及其他血小板蛋白酶接受體 (PAR-1和PAR-4) 活化 3,使纖維蛋白原 (fibrinogen) 轉換成纖維蛋白 (fibrin),纖維蛋白分子交叉鍵結形成穩定血塊4,5。
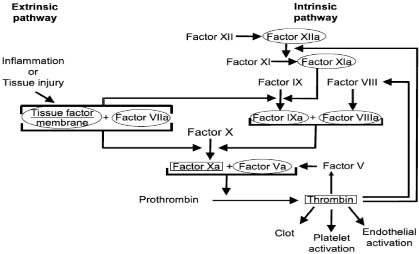
圖一 凝血連鎖反應 (clotting cascade)4
參、 直接凝血酶抑制劑 (direct thrombin inhibitors, DTIs)
Thrombin 表面提供三個與受質 (substrate) 特殊的鍵結位置 (圖二),分別是一個活性中心 (或稱為催化中心) 和二個 exosite (exosite 1, exosite 2),DTIs 抗凝血藥物之機轉為直接與 thrombin 的活性中心和/或 exosite 1結合,由於 DTI 很少結合至血漿蛋白質或細胞元素,因此產生可預測的抗凝血反應1,5,6。
目前 FDA 核准三種靜脈給藥的 DTIs:lepirudin、bivalirudin 和 argatroban,dabigatran 是 FDA 及 EMEA 核准的口服 DTI (表一)。傳統的 heparin 和抗凝血酶 (antithrombin) 與 thrombin 的 exosite 2結合,形成 heparin-thrombin-antithrombin 複合物才能達到抗凝血作用,但對於已經和 fibrin 結合的 thrombin 無抑制能力。DTIs 不需依靠 antithrombin 存在,直接和 thrombin 作用,lepirudin 和 bivalirudin 抑制活性中心及 exosite 1為雙價 DTIs,argatroban 和 dabigatran 僅抑制活性中心是單價 DTIs (圖二),DTI 除可抑制游離的 thrombin,也能阻斷和 fibrin 結合的 thrombin,並減少 thrombin 媒介的血小板聚合6。因此 DTIs 更有效減少血栓發生,DTI 跟 HIT 抗體不存在交叉反應 (cross-reaction),預期不會發生血小板減少6,7。
表一 DTI 之比較5,6
Lepirudin |
Bivalirudin |
Argatroban |
Dabigatran |
|
給藥途徑 |
靜脈 |
靜脈 |
靜脈 |
口服 |
半衰期 |
1小時 |
25分 |
52分 |
14-17小時 |
分子量 (D) |
6980 |
1980 |
527 |
724 |
血漿蛋白結合 |
少量 |
無 |
54% |
35% |
排除 |
腎 |
酵素蛋白質水解, 少部份腎 |
肝,少部份腎 |
腎85% |
透析 |
是 |
是 |
少量 |
- |
藥物監測 |
aPTT 、ACT、ECT |
ACT, aPTT |
aPTT 、ACT |
ECT |
影響 INR |
是 |
是 |
是 |
無 |
與 HIT 抗體交叉反應 |
無 |
無 |
無 |
無 |
解毒劑 |
沒有 |
沒有 |
沒有 |
沒有 |
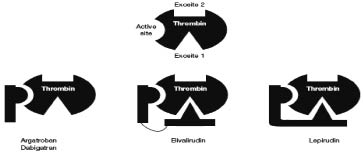
圖二 凝血酶抑制劑結合到凝血酶分子1
一、 Lepirudin (Refludan)
Lepirudin 利用 DNA 重組技術從酵母菌細胞製造的水蛭素,與 thrombin 形成1:1的不可逆複合物,因與 HIT 抗體沒有交叉反應,故核准用於治療或預防成人 HIT 血栓併發症。由靜脈給藥,當 HIT 病人沒有栓塞時給予劑量為0.1 mg/kg/h (no bolus),合併有栓塞給予劑量為0.4 mg/kg (i.v. bolus),之後維持劑量為0.15 mg/kg/h。半衰期約1小時,經腎臟排除,腎功能不佳者需調整劑量,考量年長者 (大於65歲) 會增加出血風險,故不建議使用。由於治療範圍狹窄,通常 lepirudin 濃度低於1 μg/mL 時,建議每4至6小時監測 aPTT 來調整藥物劑量,正常值1.5-2.5倍的 aPTT 為治療目標2。但以下情形會限制 aPTT 監測之使用:(1)重症病人:因常發生維他命K相關之凝血因子較低的情形,會延長 aPTT值6;(2)使用體外循環 (cardiopulmonary bypass, CBP) 病人:需更高抗凝血濃度,應監測活化凝血時間 (activated clotting time, ACT) 或蛇靜脈酶凝結時間法 (ecarin clotting time, ECT)6。Lepirudin 可能發生罕見的致命性休克反應,危險因子包括初始注射時、靜脈給藥 (與皮下相比)、用藥超過3天。若發生出血併發症時,並無快速逆轉作用的解毒劑,可以透析和血漿置換術 (plasmapheresis) 加強移除藥物6,8,文獻報導體外實驗可以 desmopressin 中和被延長的 aPTT;動物試驗及人類案例報告,使用凝血因子濃縮製劑 (factor concentrates) 和合成活化的第七因子 (recombinant activated Factor VIIa, rVIIa) 可逆轉 lepirudin 作用。最後一次給藥後6-10小時才能進行侵入性處置,腎功能不佳者需延長時間6。
二、Bivalirudin (Angiomax)
Bivalirudin 是由20個胺基酸合成的水蛭素類似物,可逆性抑制 thrombin 屬二價DTI,抑制效果短暫5,7,為靜脈給藥 DTI 中半衰期最短 (25分鐘) 的藥品,只有罕見案例發生抗 bivalirudin 抗體,不會跟 HIT 抗體有交叉反應。核准用於不穩定心絞痛病人需進行 PCI 與 aspirin 併用,或 HIT 病人需進行 PCI 作為替代 heparin 的抗凝血劑,具相似於 heparin 降低心臟缺血作用,能降低 PCI 相關出血併發症。起始劑量為0.75 mg/kg (i.v. bolus),之後以1.75 mg/kg/h 靜脈輸注9,經肝臟代謝及身體其他部位進行蛋白水解,僅部份由腎排除。一般不需監測凝血時間。但嚴重腎功能不佳者,半衰期會延長,建議監測 ACT 或 aPTT 以調整劑量2,7。若發生出血併發症時,透析和血漿置換術能加強藥物被移除8,另有動物試驗報告以 rVIIa 逆轉其作用,最後一次給藥後1-2小時才能進行侵入性處置6。
三、Argatroban (Argatra)
Argatroban 是合成的左旋精胺酸 (L-arginine),可逆性抑制 thrombin,不會產生抗體,跟 HIT 抗體沒有交叉反應。核准用於 HIT 病人治療或預防血栓併發症及 HIT 病人需要進行 PCI。以靜脈輸注不需 bolus,主要經肝臟代謝,半衰期45分鐘,肝功能正常病人劑量為2 μg/kg/min,中度肝功能異常 (Child-Pugh分數7-11) 病人劑量為0.5 μg/kg/min,嚴重肝功能不良病人禁用。劑量調整以 aPTT 或 ACT 為準,正常值1.5-3.0倍的 aPTT 為治療範圍,起始治療或調整劑量後2小時監測,若 aPTT 大於100秒停藥,2小時內監測 aPTT 是否於1.5-3.0倍正常值,之後減半劑量,腎功能不佳者不需調整劑量,是嚴重腎功能不良的 HIT 病人之選用藥物2,6,7。發生出血併發症時,以新鮮冷凍血漿逆轉 argatroban 作用,透析無法移除藥物。最後一次給藥後2-4小時才能進行侵入性處置6。
四、Dabigatran (Pradaxa)
Dabigatran etexilate 為合成的非胜肽前趨藥 (prodrug),快速吸收後轉變成活性型態的dabigatran,是一口服可逆性的單價 DTI,EMEA 核准用於患者接受髖關節或膝關節成形術 (hip or knee arthroplasty) 後預防血栓,第三階段臨床試驗 RE-MOBILIZE 膝關節置換手術研究中,術後8-12小時,先給予75 mg 或110 mg 的 dabigatran,之後每天給予一次150 mg 或 220 mg,持續10-14天,與 enoxaparin 標準劑量於預防骨科術後靜脈血栓效益相當,重大出血發生率也相似1,10。給藥後0.5-2小時產生抗凝血作用,半衰期14-17小時,80-85%經腎排除,嚴重腎功能不佳者禁用。進行接合反應 (conjugation),沒有顯著藥物交互作用,但與氫離子幫浦抑制劑 (proton pump inhibitor, PPI) 併服降低 dabigatran 生體可用率20%;與 amiodarone 併服增加 dabigatran 生體可用率50-60%。治療窗期 (therapeutic window) 較寬,且作用出現或消失快速,故不需藥物監測1,6,噁心、嘔吐和便秘等胃腸道副作用最為常見,重大出血率低,但手術部位常需注意輕微出血,長期使用之安全性和其它適應症的有效性需進一步研究証實。最近已通過 FDA 核准用於心房顫動患者,在 RE-LY 試驗中150 mg一天二次 dabigatran,比 warfarin 更顯著預防中風危險,嚴重出血事件相當11。目前針對次級預防深部靜脈血栓及肺栓塞正進行第三階段臨床試驗1。
肆、 口服直接凝血因子 Xa 抑制劑 (direct factor Xa inhibitor):Rivaroxaban (Xarelto)
Rivaroxaban 為 oxazolidone 衍生物,選擇性作用在 FXa 的絲氨酸蛋白質水解酶 (serine endopeptidase) 活性部位,因此抑制 thrombin 產生,不會跟 HIT 抗體有交叉反應。是目前國內唯一上市的口服直接凝血因子 Xa 抑制劑,核准用於靜脈血栓高危險群 (曾發生有症狀之靜脈血栓症) 病患,以預防其於接受下肢重大骨科手術後之靜脈血栓栓塞症,一旦確定止血,術後6-10小時開始服用,每日一次10 mg,建議膝關節置換至少用藥2週,髖關節置換用藥可達5週,比皮下 enoxaparin 更有效預防骨科術後靜脈血栓。Rivaroxaban 具有高生體可用率 (80-100%),作用快速2-4小時達最高血中濃度,不需常規凝血監測亦不需調整劑量11,排除半衰期7-11小時,給藥的2/3劑量被細胞色素P450之CYP3A4和CYP2J2代謝,或由非 CYP 機轉 (代謝物50%由腎臟排除,50%經糞便排除),其餘1/3劑量以原型從尿液排泄。強效 CYP3A4 抑制劑 (如:azole 類抗黴菌藥或 ritonavir) 和 p-glycoprotein 抑制劑會增加 rivaroxaban 血中濃度,增加出血風險,禁止一起併用。由於臨床試驗中排除嚴重腎功能不良患者,所以這類患者需小心使用。嚴重出血機率低但較 enoxaparin 高 (未有顯著差異)。除了出血副作用之外,常被通報副作用為發熱、噁心、嘔吐和便秘,目前尚無有效的解毒劑12。
伍、結論
新一代抗凝血藥物能抑制特定凝血因子,避免 HIT 的問題,不與血漿蛋白結合,更可預測的凝血反應,口服新一類抗凝血劑更提供服藥方便性,且身體可用率高、藥物交互作用少、作用快速,相信日後能更廣泛應用於臨床,但新的抗凝血劑藥費較昂貴,研究的效益及安全性都是短期結果,且目前缺乏有效的解毒劑,對於高出血危險病人仍需注意監測,而長期使用安全性仍需持續觀察。
參考資料:
1. Baetz BE, Spinler SA: Dabigatran Etexilate: An oral direct thrombin inhibitor for prophylaxis and treatment of thromboembolic diseases. Pharmacotherapy 2008; 28: 1354-1373.
2. Bartholomew J, Begelmen SM, Almahameed A: Heparin-induced thrombocytopenia: Principle for early recognition and management. Cleveland Clinical Journal of Medicine 2005; 72: S31-S36.
3. Bauer KA: New aticoagulants. Anti IIa vs Anti Xa- Is one better? J Thromb Thrombolysis 2006; 21: 67-72.
4. Perzborn E, Kubitza D, Misselwitz F: Rivaroxaban: A novel, oral, direct factor Xa inhibitor in clinical development for the prevention and treatment of thromboembolic disorders. Hämostaseologie 2007; 27: 282-289.
5. Nisio MD, Middeldrop S, Buller HR: Direct thrombin inhibitors. N Engl J Med 2005; 353: 1028-40.
6. Eva Schaden S.A. Kozek-Langenecker: Direct thrombin inhibitors: pharmacology and application in intensive care medicine. Intensive Care Med 2010, 36: 1127-1137.
7. Caterina RD: The current role of anticoagulants in cardiovascular medicine. Journal of Cardiovascular Medicine 2009; 10: 595-604.
8. Gulseth M: Managing anticoagulation patients in the hospital. American Society of Health-System Pharmacists 2007: 203-213.
9. Opie LH: Drugs for The Heart 7th ed, 2009:313-319.
10. Weitz JI, Hirsh J, Samama MM: New antithrombotic drugs: American college of chest physicians evidence-based clinical practice guidelines (8th edition). Chest 2008; 133: 234S-256S.
11. Connolly SJ, Ezekowitz MD, Yusuf S: Dabigatran versus warfarin in patients with atrial fibrillation. N Engl J Med 2009; 361: 1139-1151.
12. Duggan ST, Scott LJ, Plosker GL: Rivaroxaban: A review of its use for the prevention of venous thromboembolism after total hip or knee replacement. Drugs 2009; 69: 1829-1851.
New Anticoagulants — Focus on Direct Thrombin and Factor Xa Inhibitors
Yu-Chuan Tsai, Chien-Hui Chen, Su-Yu Chien
Department of Pharmacy, Changhua Christian Hospital
Abstract
Anticoagulant agents are mainstays in the prevention and treatment of arterial and venous thrombosis. Limitations of existing anticoagulants, have led to the development of newer anticoagulants. New anticoagulants have been designed to target specific coagulants factors. Direct inhibitors bind directly to the target enzyme and block substrate interaction. These included direct thrombin inhibitors (DTIs) and factor Xa inhibitors. Two parenteral DTIs, lepirudin and argatroban, have the Food and Drug Administration (FDA) approval for the management of heparin-induced thrombocytopenia (HIT). Bivalirudin is a parenteral DTI that is licensed for patients undergoing percutaneous coronary intervention and for those with HIT who require percutaneous coronary intervention. An oral DTI dabigatran and an oral factor Xa inhibitors rivaroxaban are used in the prevention of venous thromboembolism in adult patients after total hip or total knee replacement surgery in Europe. Dabigatran is also approved for prevention of stroke in patients with atrial fibrillation by FDA.

