壹、前言
二代健保即將實施,其中有關藥品給付的改革會議也積極展開中。基於先進國家對公平交易、消費者保護、低風險環境建構、公民意識、及企業社會責任的追求,以及進步社會以分散及預防風險為指導原則,在安全用藥環境建構 (pharamcovigilance planning) 的演變1-3,個人認為健保藥品給付不只是財務及醫療的議題,背後的人權 (用病人身體拼經濟)、生存權 (藥品取得障礙) 及公平交易 (知識不對等的交易中保障病人安全的程序正義) 的議題,更應該被重視。
台灣以集合式醫療體系為主,醫院處方釋出率極低 (0.4%)4,人民多重及過度用藥5-6,但藥品不良反應的通報率卻只有美國的1/10 (0.0025% vs 0.024%)7。在缺乏分散用藥風險及藥事服務不均衡分布的醫療體系下,病人處於高用藥量與醫院藥師高調劑量的雙重風險之中。
另一方面,台灣各行各業的宅經濟正在蓬勃發展,唯獨看不到醫療的宅經濟。形成會讀身體的藥師在醫院服務藥品,與臨床藥師的角色相去太遠,而不會讀身體的非藥師在服務人民,促銷產品,成為用藥安全的盲點。藥師服務藥品,做好優良藥事規範 (GPP),並不表示人民用藥就很安全,因為藥師服務不到之處,正是人民用藥不安全的地方。因此,落實臨床藥學服務人民的專業本質,應成為台灣重要的醫療課題8-12。
貳、規範藥價遊戲規則導向合理用藥
台灣藥事經濟之場域分布失衡,人民得不到藥師臨床藥學服務的原因,在於藥品取得障礙以及藥事服務取得障礙。這個問題是集合式醫療以藥養醫所造成,而以藥養醫則是健保藥品給付制度所使然。因此要提升用藥環境品質,減少不合理用藥,需從建構具有藥品可及性及藥事服務可及性的環境著手,導正健保藥品給付之遊戲規則13。二代健保是契機,在幾次參與改革會議的過程中,筆者提出三個健保必須規範的藥價遊戲規則,希望透過改革,將台灣導向建構可預防及分散用藥風險的用藥環境。
一、遊戲規則一、為學名藥正名14
身體不會分進口/國產藥,也不會分原廠/他廠學名藥。美國以政策鼓勵使用學名藥已27年 (Hatch-Waxman drug pricing & patent restoration act),日本也已23年。我國早在1988年公告BE學名藥與原廠藥等效,2005年公布藥事法第40條之1及40條之2,以專利及資料保護界定藥品的獨賣權,正式宣告原廠藥過了智財保護期限即是學名藥,開始走入藥品許可證依智財權管理 (圖一)。
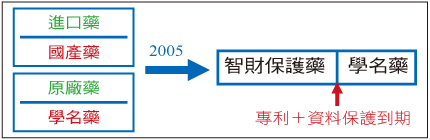
圖一 藥事法第40條之1及40條之2,以專利及資料保護界定藥品過了智財保護期限即是學名藥
但是,健保藥品給付中,專利過期原廠藥以「逾專利保護藥」類別受到行政保護,藥價優於其他學名藥,成為「永遠的長子」 (圖二)。健保藥價政策尚未跟上智財管理,違背公平交易法第19條第二款「不得有差別待遇的公平原則」,造成(1)長期以來誤導國人原廠藥優於學名藥;(2)連帶誤導國人進口藥優於國產藥,讓以學名藥為主的製藥產業失去競爭力; (3)鼓勵使用「逾專利保護藥」,讓健保以「高單價×高市佔率」的加乘效果多花冤枉錢。
筆者以健保資料分析 diclofenac 之給付,原廠藥與學名藥均價差從4.56倍降至3.76倍時 (2003年),原廠藥在 diclofenac 成份藥之健保給付額佔率從19%降至16%;市場佔率自比值則從2003年之100%降至2005年之49%;而健保多付之冤枉錢則從2003年之1.79億降至2005年之500萬,是落實學名藥政策可減少用藥、健全健保財務之實證 (表一)。
表一 Diclofenac 成份藥之健保給付概況
年代 |
專利過期 |
原廠藥及學 |
健保總用藥量 |
原廠用藥量 |
原廠藥給付 |
原廠健保給付佔率 |
健保多付之 |
2003 |
18 |
4.56倍 |
35.2 |
3.53 |
100% |
19% |
179.0 |
2005 |
20 |
3.76倍 |
34.4 |
1.72 |
49% |
16% |
5.0 |
健保給付最高的心血管藥 Norvasc (主成份 amlodipine,圖二),如以第一高價他廠學名藥計價,2003年可以少付5億,2008年可以少付10億,冤枉錢的年成長率是11% (如以學名藥均價計,可節省更多) 15。每一個老百姓每年交50元冤枉稅給原廠,增加保費用於支付冤枉錢,心理怎麼會平衡?
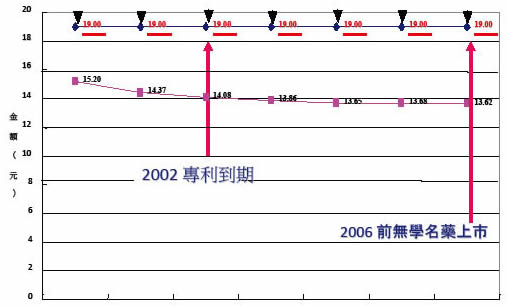
圖二 Amlodipine 原廠與第一高學名藥藥價示意圖
顧名思義,行政保護逾專利藥,是在昭告世界,原廠藥在台灣是永遠的長子,我們的健保是冤大頭。由於臨床試驗是藥品上市之關卡,人民的身體又成為廠商競逐,奪標當永遠長子的白老鼠。台灣的人權在哪裡?健保應依法行政,為學名藥正名,健保應取消「逾專利保護藥」類別,才對得起納保人。
二、遊戲規則二、HPW Equation15-16
健保局是中央單位,理應做藥價遊戲規則的制定者 (pricing),而不是違背自由市場經濟,一個一個藥去訂藥價 (price)。健保局長期以來,一味地以砍藥價對付產業,陷產業於不可活,而藥費並未減少,難道只有砍藥價這個步術?
立法院剛通過「三合一藥價給付制」主決議,讓健保局制定藥價遊戲規則,是好的開始。筆者將此決議具象化,於廖國棟立委召開之專家會議提出 HPW Equation,建議健保局只訂藥價基準 (同成份同品質同藥價),給付之藥費則以 HPW Equation 計算:藥費=採購價+a%×採購價+b%×議價差-c%×∣採購價-議價差∣。其中,採購價是醫院買藥成本;議價差=藥價基準-採購價。a%×採購價為藥事服務費;b%×議價差為議價獎勵金;-c%×∣採購價-議價差∣為議價偏離扣款係數 (圖三)。

圖三 HPW Equation 示意圖
此公式的好處是(1)胡蘿蔔功能 (參數b%) 鼓勵醫院議價,讓藥價回歸自由市場;(2)棒子功能 (參數c%) 讓採購價與議價差趨近於藥價基準之50% (當採購價=議價差時,扣款=0),導向醫院合理用藥;(3)棒子參數c%規範藥品不會因採購價太高而吃掉健保,也不會因採購價太低而誘導藥廠生產違背GMP的藥。筆者取健保前100個最高給付額的藥品計算,將a/b/c參數設為10%/20%/10%時,2002年可省130億 (藥品給付總額之14%);2004年可省173億 (總額之17%)。依此推估,健保所有用藥可年省20~25%之費用。
三、遊戲規則三、藥師合理調劑量17-18
日本為了解決以藥養醫造成的健保財務負擔,於1988年第二次健保改革時,規定只給付藥師每天40張之調劑費,藥局來自同一醫院所之處方籤每天不得>70%,以消彌門前藥局弊端 (圖四)。醫院因無利潤,乾脆釋出處方。23年來,釋出處方率57%,成功建立藥事照護的宅經濟,以老人化社會分散服務分散風險,名揚國際。

圖四 日本以健保政策驅動,建構分散服務分散風險之安全用藥環境示意圖
藥師合理調劑量的實施,讓日本成為 OECD 國家中最優質的藥事服務 (2006年每千人口有1.35藥師,圖五)。反觀台灣,醫院藥師調劑無限量,診所限量80張/天。造成我們的醫院處方釋出率只有0.41%,藥師每天調劑數百張處方,與 OECD 國家相比,敬陪末座 (圖六),經濟強勢的台灣,醫療經濟態勢遠遠落後於經濟體系出了問題的西班牙、日本、美國,何足稱為進步國家?

圖五 OECD 國家藥事人力概況

圖六 台灣與 OECD 國家藥事人力比較圖
拼經濟的台灣以病人身體拼醫療經濟,人權在哪裡?民眾乖乖交保費,被迫到醫院才拿得到藥,生存權在哪裡?人民需要有有尊嚴的消費環境,用人民身體拼經濟,違背人權。政府應制定藥師合理調劑量,徹底解決醫院以藥養醫違背人權的不道德行政。二代健保應認真規畫導向藥品及藥事服務可及性的環境建構,才對得起納保人。
參、結論
藥品是知識經濟產品。進步國家的人民,用藥思維需從產品經濟管理進化到建立知識經濟的風險預防。分散服務、分散風險的用藥環境建構 (PVP),已是國際趨勢。落實 PVP 則是所有用藥關係人 (藥品供應商、專業人士、病人、消費者,第三方付款人,決策者) 的責任。只有所有用藥關係人關注風險預防的環境建構,督促政策制定者規範藥價遊戲規則,落實可導向合理用藥的程序正義,台灣才有機會邁入進步國家之林。
肆、誌謝
本研究報告由衛生署食品藥物管理局所支持 (Grant No. 99TFDA-P-065),謹此致謝。
參考資料:
1. Wang HP: The system building for safe medication, Risk Management Trends, Giancarlo Nota ed, InTech Open-Access Publ Co, Brussell, EU ISBN 978-953-307-154-1, 2011: 189-202.
2. Bahri P & Tsintis P : Pharmacovigilance-related topics at the level of the International Conference on Harmonisation (ICH). Pharmacoepidemiol Drug Saf 2005; 14: 377-87.
3. Tsintis P, La Mache E: CIOMS and ICH initiatives in pharmacovigilance and risk management: overview and implications. Drug Saf 2004; 27: 509517.
4. 王惠珀:從用藥安全到用藥安全環境建構,藥學雜誌2011; 27(No.1): 2~9。
5. Gau C S, Chang IS, Wang HP, et al: Usage of the claim database of national health insurance programme for analysis of cisapride erythromycin comedication in Taiwan, Pharmacoepidemiology and Drug Safety, 2007; 16: 8695.
6. Huei DR, Chang GC, Hsu SW: Taiwan Drug Relief Foundation Report on the prevalence of illegal advertisement on drugs, cosmetics and healthcare products. 2004; Ann Rep: 12-12.
7. 財團法人藥害救濟基金會,臺北,衛生署,2010。 http://www.tdrf.org.tw
8. Chang CH, Wang YM, Yang AH et al: Chiang SS: Rapidly progressive interstitial renal fibrosis associated with Chinese herbal medications. Am J Nephrol 2001; 21( No.6): 441-448.
9. Guh JY, Chen HC, Tsai JF et al: Herbal therapy is associated with the risk of CKD in adults not using analgesics in Taiwan. Am J Kidney Dis 2007; 49(No.5): 626633.
10. 行政院衛生署健保局:台灣末期腎臟疾病患者統計報告,臺北,衛生署。http://www.nhi.gov.tw/webdata/webdata.asp?menu=17&menu_id=661&webdata_id=818&WD_ID=
11. Wang HP, Wang CL, Yu WN et al: From pharmacovigilance to pharmacovigilance planning-The system building for safe medication, J Food Drug Anal:2007; 15: 377-86.
12. Cappe S, Blackburn S, Rosch S et al: Proactive planning in pharmacovigilance. Good Clin. Practice J 2006; 13(No.6): 14-17.
13. 王惠珀,陳瓊雪,洪永泰等:社區價值-防疫的後勤思考。 台灣歷經風暴之醫學與人文反省研討會,台大醫學院與社會院,後SARS台灣重建計畫 2003。
14. 王惠珀:藥事法第40條之1及2修法始末,藥物科技發展與智財產權保護,朱懷祖編輯,景康藥學基金會。 台北, 2006。
15. 行政院衛生署:推動健康資料庫加值應用計畫資料庫。臺北,衛生,2010。http://www.doh.gov.tw/CHT2006/DM/DM2_2_p02.aspx?class_no=440&now_fod_list_no=11468&level_no=1&doc_no=77184
16. 王惠珀:落實尊重智財與合理,用藥的藥物知識經濟政策研究。全民健保研究資料庫之開發與應用研討會。台北,2006。
17. Yutaka Imai: Health care reform in Japan. OECD report, 2002.
18. 王惠珀:後煞時代風險治理與社會重建。當代, 2003; 195: 80-5。

