摘要
社區型肺炎 (community-acquired pneumonia) 定義為肺實質之急性感染,發生於未住院或住院未滿48小時的病人。其治療藥品之選擇,除了要視藥品的抗菌譜能否適當涵蓋社區型肺炎最為常見的病原菌外,其次要考慮藥品於社區病原菌的感受性。而下列三項 fluoroquinolones 類抗生素 levofloxacin、moxifloxacin 及 gemifloxacin 因具有增強的抗肺炎鏈球菌活性,故又被稱之為 respiratory fluoroquinolones。本文之目的意在比較 fluoroquinolones 於社區型肺炎治療的臨床結果,以探討其治療角色之崛起。
關鍵字: 社區型肺炎、community-acquired pneumonia、respiratory fluoroquinolones
壹、前言
社區型肺炎 (community-acquired pneumonia, CAP) 定義為肺實質之急性感染,發生於未住院或住院未滿48小時的病人。臨床之診斷標準為患者胸部X光有新出現的浸潤,同時表現出急性感染的症狀如發熱、體溫過低、發抖、出汗、(新出現的) 咳嗽 (有痰或沒痰)、痰色改變、胸部不適、氣促以及其他非特定症狀 (疲倦、肌痛、腹痛、食慾差、頭痛),或聽診之異常 (支氣管氣音、加上/或是局部囉音)1。
用於社區型肺炎之經驗性治療藥品包括 β-lactam、macrolid 以及 tetracycline 類抗生素,而較新的治療選擇則有 fluoroquinolones 與 ketolides 類。上述各類藥品被考慮選用的原因,首先要視此藥品之抗菌譜能否適當涵蓋社區型肺炎最為常見的病原菌 (表一) 2,其次要參考此藥品於社區病原菌的感受性1。而下列三項 fluoroquinolones 類抗生素 levofloxacin、moxifloxacin 及 gemifloxacin 因對抗肺炎鏈球菌活性有增強的作用,又被稱之為 respiratory fluoroquinolones3,為本文探討之焦點。
表一 社區型肺炎常見之致病菌2
病原菌 |
盛行率(%) |
S. pneumonia H. Influenzae K. pneumoniae M. pneumoniae Chlamydia pneumoniae Legionella spp. Etiology unknown Mixed infection |
23.8-26.0 4.9-9.0 4.8-5.0 12.2-20 4.7-13.3 1.2-6.6 28-41 13-16 |
貳、 Fluoroquinolones 於社區型肺炎治療之優勢3
Respiratory fluoroquinolones 有三個潛在的優勢。首先,肺炎鏈球菌鮮有報導會對 respiratory fluoroquinolones 產生抗藥性。在臨床上,呼吸道分離的肺炎鏈球菌仍對 respiratory fluoroquinolones 具有強烈感受性。據美國 SENTRY Antimicrobial Surveillance Program 的資料顯示:從1998年至2009年,於14934株菌株當中,肺炎鏈球菌對 levofloxacin 的不敏感性,仍然小於1%。另外,近期歐洲的數據亦提供了類似的結果:在163株肺炎鏈球菌的敏感性試驗中,無一對 fluoroquinolone 產生抗藥性,且產生初步的基因突變或唧出幫浦 (efflux pump) 的盛行率是很低的 (分別為1.2及6.7%)。相反地,自1998年至2009年,erythromycin 的不敏感率增加了10%以上 (24及39%),而 ceftriaxone 則為3%與13%。其次,respiratory fluoroquinolonse 對“非典型”的病原菌 (如肺炎黴漿菌,肺炎披衣菌和退伍軍人桿菌) 亦具有抗菌活性。第三代 cephalosporins,由於無法穿透進這些病菌細胞內,且對這類病原菌沒有活性,因此常須搭配其他抗菌劑,通常是 macrolides,以確保對非典型病原菌的活性。但“涵蓋非典型”的需求,至今於臨床上仍是個爭議。根據美國感染科與胸腔科醫學會的治療指引建議1:對於所有社區型肺炎的住院患者,其治療需涵蓋非典型病原菌;而英國的指引則認為:僅於中度至重度的社區型肺炎住院患者需作這方面的考量,援引的證據來自統合性分析研究與考科藍 (Cochrane) 回顧的證據顯示4;社區型肺炎病人的治療,無論是否涵蓋非典型病原菌,其存活率及臨床療效都相似。再者,respiratory fluoroquinolones 擁有一項額外且極具吸引力的特性,即它們的口服生體可用率幾乎為100%,這意味著患者不用因需完成靜脈注射的抗生素療程而繼續住院,且出院後仍可以使用與住院時相同的抗生素及治療劑量。相較之下,患者若接受第三代 cephalosporins 治療 (無論是否合併 macrolides),就必須留在醫院完成整個靜脈注射療程,或於出院前轉換成替代的口服治療藥品。但就 cephalosporins 抗生素而言,沒有一種口服替代藥,有著和第三代 cephalosporins 靜注劑型完全相同的抗菌譜,因此其在本質上是一種降階 (step-down) 治療3。
參、 Fluoroquinolone 治療成效與成本之比較
由於肺炎有相當高的致死率,因此對於治療成效的評斷,與其他感染疾病不同,是以改善病人存活率來比較;另外,根據美國感染科與胸腔科醫學會的治療指引1:以 repiratory fluoroquinolone 單一療法或以 β-lactam 加上 macrolides 合併治療,皆可改善社區型肺炎住院病人之存活率,因此下列各項評比,均是以 fluoroquinolone 單一療法比上 β-lactam 加 macrolides 合併療法為相較的對象。
一、死亡率之比較
Frei 等人是以回溯性世代研究的方法,來對 fluoroquinolone 單一療法與β-lactam 加 macrolides 合併療法進行比較,作者主要的研究目的,在對指引-依循處方 (guideline-concordant prescribing) 作確認,但也同時提供了住院死亡率的相關訊息,並使用回歸模式以控制 PSI (Pneumonia Severity Index,為知名之 CAP 死亡率預測指標,是一種有效的風險分層評估工具,可用以確認 CAP 病人能否安全地於門診接受抗生素治療,應用方式詳見圖一、表二及表三) 等級差異。研究結果發現,在住院死亡率方面,fluoroquinolone 單一治療組 (n=102;levofloxacin) 與 β-lactam 加 macrolides 合併治療組 (n =255;β-lactam 98%為 ceftriaxone;而 macrolides 可為 azithromycin、clarithromycin 或 erythromycin),兩組病人死亡率並無統計學上的顯著差異 (4%比上1%; p=0.2)5。
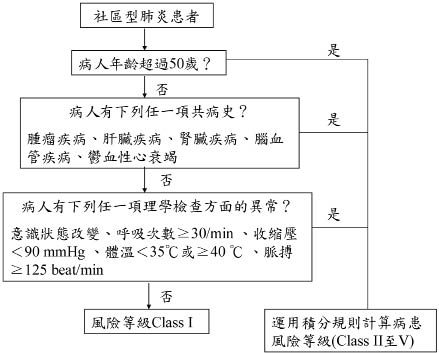
圖一 Pneumonia Severity Index 應用於 CAP 患者死亡風險評估
表二 Pneumonia Severity Index 風險等級積分計算
人口學因子 |
共病因子 |
||
年齡 (歲) 男性 |
意識狀態改變呼吸次數 ≥30/min |
20 20 |
|
女性 |
-10 |
收縮壓<90 mmHg |
20 |
護理之家住民 |
10 |
體溫<35℃或≥40℃ |
15 |
實驗室或影像學檢查結果 |
脈搏 ≥125 beat/min |
10 |
|
動脈血pH<7.35 |
30 |
共病因子 |
|
BUN ≥30 mg/dL |
20 |
腫瘤疾病 |
30 |
Na < 130 mmol/L |
20 |
肝臟疾病 |
20 |
Glucose ≥250 mg/dL |
10 |
鬱血性心衰竭 |
10 |
Hct <30% |
10 |
腦血管疾病 |
10 |
PaCO2<60 mmHg 或SpO2<90% |
10 |
腎臟疾病 |
10 |
肋膜積液 |
10 |
||
表三 Pneumonia Severity Index 風險分層評分
風險分層評分 |
||||
風險 |
風險等級 |
評分 |
死亡率 |
|
低 |
I |
根據演算公式 |
0.1% |
門診治療 |
低 |
II |
≤70 |
0.6% |
|
低 |
III |
71-90 |
0.9% |
|
中等 |
IV |
91-130 |
9.3% |
住院治療 |
高度 |
V |
>130 |
27% |
|
另外,由 Lodise 等人所進行的回溯性世代研究,則是比較 fluoroquinolone 單一治療組 (n=254) 或 β-lactam 加 macrolides 合併治療組 (n=261) 在14天和30天的死亡率,其中 Levofloxacin 是在這項研究中唯一使用的 fluoroquinolone。在合併治療組,91%的患者接受超廣譜 β-lactam 加 azithromycin,另有9%接受了 β-lactam/β-lactamase 抑制劑,加上 azithromycin。其結果發現,兩組患者於14天 (5.5%比上3.8%;p=0.4) 或30天 (10.6%比上6.5%;p=0.1) 的死亡率上,並無顯著差異6。
由這些研究的結果可見 fluoroquinolone 單一療法與 β-lactam 加 macrolides 合併療法,患者的死亡率是相似的。
二、成本的考量
由 Lodise 等人所進行的回溯性世代研究中,作者先將五個 PSI 等級的所有患者進行分析,結果顯示:接受 fluoroquinolone 單一療法的患者 (n=254;5.0天) 比接受 β-lactam 加 macrolides 合併療法的患者 (n=261;6.0天) 有較短的住院時間中位數 ((p=0.01)。而後作者再將這些病人以 PSI 等級分為五個次族群,並執行同樣的分析,發現只有在 PSI 第 IV 級患者 (4.0比5.0天;p=0.002),會有顯著性差異6。
而 Frei 等人另外以獨立人口方法學的方式,進行一項成人 CAP 患者的回溯性世代研究。住院病人以 levofloxacin 每日750 mg 單一療法 (n=313) 或以 ceftriaxone 每日1000 mg 加上 azithromycin 每日500 mg 合併療法 (n=182),入院治療2天。兩組患者的年齡、性別、種族、合併症、藥物濫用史、臨床症狀表現、保險類型和住院服務都相似。此研究以傾向分數方法學,同時計算21項包括前面所提到的個別變數,再加上 PSI 風險等級、醫院設施和入住年份等條件,以最小平方平均值 (±SD) 來評估兩組患病住院時間的長短,分析結果發現:levofloxacin 單一療法是比 ceftriaxone 加 azithromycin 合併療法,有較短的住院時間 (4.6±5.4 比上0.17±0.22天; p<0.01)7。
上述研究表明,fluoroquinolone 單一療法比 β-lactam 加 macrolides 合併療法有較短的住院時間且更具成本效益,特別是對於嚴重的肺炎患者 (PSI 風險第 IV 級) 或是以高劑量 (levofloxacin 每日750 mg) 治療的患者而言。
肆、Fluoroquinolons 間之療效比較
一、Levofloxacin 比上 moxifloxacin
Anzueto 等人以老年 CAP 患者 (≥65歲) 為對象,隨機給予 levofloxacin 500 mg/d 或 moxifloxacin 400 mg/d,治療7-14天。發現患者30天的死亡率是相似的 (p=0.5),levofloxacin 為5.5% (11/199) 而 moxifloxacin 則是 7.7% (15/195)8。此研究可貴之處在於其隨機的研究設計,但可能無法有足夠的檢定力 (power) 去比較兩組間死亡率的差異。
而 Schein 等人則以回溯性數據分析的方式來比較 CAP 住院患者,分別以 levofloxacin 750 mg/d 或 moxifloxacin 400 mg/d 治療後的醫療照護成本。此研究以傾向分數作世代配對,配對後的樣本大小為1594人 (每個治療組有797名病人)。當以配對的世代進行比較後,接受 moxifloxacin 治療的患者比接受 levofloxacin 的患者有較短的平均住院時間 (5.8 比上6.4天,p=0.02)。研究者還比較兩組病人的住院照護平均總成本,但並沒有顯著的差異 (7638美元比上7767美元,p=0.75)9。
二、 Levofloxacin 750 mg/d 比上 500 mg/d
Shorr 等人是以528名成年 CAP 患者 (≥18歲),隨機給予5天療程的 levofloxacin 750 mg/d 或10天的 levofloxacin 500 mg/d 作為比較的對象,這其中並有217位患者 (41.5%) 被歸類為 PSI 第 III / IV 級肺炎。此研究設計之目的,意在建立短療程/高劑量療法與長療程/低劑量療法的差異比較。結果發現:無論是在 levofloxacin 750 mg/d 這一組 (3/101;3.0%) 或是於 levofloxacin 500 mg/d 這組 (6/116;5.2%),其死亡率是類似 (p=0.5)。因此建議,在不影響患者臨床成果的前提下,以短療程/高劑量療法,或許更有助於患者迅速出院並節約醫療成本10。
上述這些研究,並沒有足夠的證據得以證實,有哪一種 fluoroquinolone 在改善 CAP 患者的各項臨床成果上,具有較好的效果。
伍、藥品不良反應
Fluoroquinolone 類藥品於臨床試驗中最常見的不良反應為噁心、腹瀉、頭暈、頭痛和皮疹。而肌腱斷裂、血糖異常、光毒性,中樞神經毒性,心臟毒性 (主要是 QT 波間隔延長)、肝毒性和偽膜性結腸炎引起的腹瀉等,則較為罕見卻具有臨床上的重要性11。美國 FDA 於2008年7月規定,所有 fluoroquinolone 類藥品需於仿單中添加會增加肌腱斷裂和肌腱炎的危險性警告。這罕見的併發症 (0.14-0.4%) 特別容易對60歲以上的患者以及同時服用皮質類固醇的徑賽選手造成問題12。
陸、結論
Fluoroquinolone 已慢慢取代其他經驗性抗生素,成為社區型肺炎住院病人主要的治療選擇,其優勢在於:(一) 對抗藥性肺炎鏈球菌有增強的活性;(二) 於單一藥品對可能致病菌的覆蓋面廣;及 (三) 靜脈注射和口服劑型的近生物等效性使治療更加方便3。研究顯示,fluoroquinolone 單一療法與 β-lactam 加 macrolides 合併療法,有著相似的存活率且可能進一步縮短住院時間,尤其是對重症肺炎或以高劑量治療的患者而言。但目前並沒有足夠的證據得以作出結論,有哪一項 fluoroquinolone 藥品,在改善病人死亡率方面,比另一項更優越。儘管肺炎鏈球菌對 fluoroquinolone 產生抗藥性的比率相當低,但於臨床使用時仍需小心審慎,以避免過度濫用造成抗藥性菌株的出現,而致將來無藥可用的窘況。
參考資料:
1. Mandell LA, Wunderink RG, AnzuetoA, et al: Infectious Disease Society of America/America Thoracic Society consensus guideline on the management of community-acquired pneumonia in adults. Clin Infect Dis 2007; 44 (suppl 2): S27-72.
2. Lauderdale TL, Chang FY, Ben RJ, et al: Etiology of community-acquired pneumonia among adult patients requiring hospitalization in Taiwan. Respir Med 2005; 99: 1079-86.
3. Frei CR, Labreche MJ, Attridge RT: Fluoroquinolones in community-acquired pneumonia: Guide to selection and appropriate use. Drugs 2011; 71: 757-70.
4. Robenshtok E, Shefet D, Gafter-Gvili A, et al: Empiric antibiotic coverage of atypical pathogens for community-acquired pneumonia in hospitalized adults. Cochrane database Syst Rev 2008; 1: CD004418.
5. Frei CR, Restrepo MI, Mortensen EM, et al: Impact of guideline-concordant empiric antibiotic therapy in community-acquired pneumonia. Am J Med 2006; 119: 865-71.
6. Lodise TP, Kwa A, Cosler L, et al: Comparison of beta-lactam and macrolide combination therapy versus fluoroquinolone monotherapy in hospitalized Veterans Affairs patients with community-acquired pneumonia. Antimicrob Agents Chemother 2007; 51: 3977-82.
7. Frei CR, Jaso TC, Mortensen EM, et al: Medical resource utilization among community-acquired pneumonia patients initially treated with levofloxacin 750mg daily versus ceftriaxone 1000mg plus azithromycin 500mg daily: a US based study. Curr Med Res Opin 2009; 25: 859-68.
8. Anzueto A, Niederman MS, Pearle J, et al: Community-Acquired Pneumonia Recovery in the Elderly (CAPRIE): efficacy and safety of moxifloxacin therapy versus that of levofloxacin therapy. Clin Infect Dis 2006; 42: 73-81.
9. Schein J, Janagap-Benson C, Grant R, et al: A comparison of levofloxacin and moxifloxacin use in hospitalized community-acquired pneumonia (CAP) patients in the US: focus on length of stay. Curr Med Res Opin 2008; 24: 895-906.
10. Shorr AF, Khashab MM, Xiang JX, et al: Levofloxacin 750-mg for 5 days for the treatment of hospitalized Fine Risk Class III/IV community-acquired pneumonia patients. Respir Med 2006; 100: 2129-36.
11. Mehlnorn AJ, Brown DA: Safety concerns with fluoroquinolones. Ann Pharmacother 2007; 41: 1859-66
12. van der Linden PD, Sturkenboom MC, Herings RM, et al: Increased risk of Achilles tendon rupture with quinolone antibacterial use, especially in elderly patients taking oral corticosteroids. Arch Intern Med 2003; 163: 1801-7.
Fluoroquinolones in Treating Community-Acquired Pneumonia
Chien-Hsiung Hung, Yih-Dih Cheng, Shu-Chen Hsiao
Department of Pharmacy, Kaohsiung Chang Gung Memorial Hospital
Abstract
The National Health Act is enacted to promote the national health insurance, the dispensing right and its ground of patient's Request.
Community-acquired pneumonia (CAP) is defined as an acute infection of lung parenchyma that develops in the outpatient setting or within 48 hours of admission to a hospital. The choice of empiric antibiotic regimen for the treatment of CAP is based on the likelihood that a given pathogen is present and on the antibiotic susceptibilities of pathogen in the community. Some fluoroquinolones have enhanced activity against Streptococcus pneumoniae (i.e. levofloxacin, moxifloxacin and gemifloxacin) referred respiratory fluoroquinolones. This review discusses the rise of the fluoroquinolone era, debates the comparative effectiveness of fluoroquinolone for CAP therapy.

