摘要
疼痛是癌症最常見也最令人畏懼的症狀之一。癌症患者有50%以上的人有過癌症疼痛的症狀與經驗,每個病人都必須加以適當的評估並處置。病人有主張免於疼痛的權利,身為醫療團隊的一員,我們有責任提供適切的建議並幫病人把關。根據世界衛生組織 (World Health Organization, WHO) 所建議的癌症病人疼痛階梯式療法為準則,依據個別病人的情況,持續的評估,以調整最適於個別病人的給藥需求,藉以幫助病人獲得良好的止痛效果,除了增加病人對於癌症治療的順從性,減輕癌症患者的疼痛就有機會讓患者獲得更適當的治療。
關鍵字: 癌症疼痛、止痛劑、cancer pain、analgesics
壹、前言1
疼痛是癌症最常見也最令人畏懼的症狀之一,癌症患者中有50%以上的人曾感受過疼痛的症狀及經驗。整體來說,曾經歷過癌症疼痛經驗的患者中有75%需使用到鴉片類藥物治療。癌症病人的疼痛若無法得到緩解將會直接影響到病人的活動能力、生活品質甚至影響病人的心理狀態,也減低患者對癌症治療的順從性。
貳、病因學1
癌症疼痛可能由許多原因造成且通常是反覆發生的過程。疼痛的產生可能是因為腫瘤侵犯或壓迫到軟組織、骨頭、神經組織所致。也可能是癌症併發症引起,亦或手術、化學治療導致急慢性的疼痛。全身的皮膚表面、肌肉、內臟器官受到傷害後,釋放出化學物質如前列腺素 (prostaglandin)、組織胺 (histamine)、bradykinine 等刺激疼痛接受器而產生疼痛,人體分泌 substance P 促使疼痛擴散。疼痛訊息傳遞至辨識疼痛感覺的區域,包括體感覺區、相關的皮質區、額葉區、及邊緣系統而引發疼痛的感覺。
參、癌症疼痛的分類2
一、體感性
主要是皮膚、皮下組織身體深層 (如骨骼、肌肉、結締組織) 的疼痛接受器,接受到傷害的刺激,引發疼痛感受。常見於骨轉移,表現為持續性的刺痛、銳痛、壓痛,與體神經分佈有關。
二、 內臟性
若來自中空的器官阻塞,表現為間歇性的鈍痛或絞痛;若來自實質器官的包膜或腸繫膜,則表現為銳痛或脹痛。
三、 神經病變性疼痛
常有中樞或周邊神經受損,表現為尖刺感、麻木感、觸電感等異常感覺,對鴉片類藥品反應不佳,通常必需加上輔助劑如:抗憂鬱劑 (antidepression)、抗痙攣藥 (anticonvulsant) 或類固醇的治療效果較好。
四、 急性癌症疼痛
與癌症治療有關。
肆、癌症疼痛治療原則
大約有85%的癌症患者常規使用口服藥品都可得到很好的疼痛控制。
一、 評估疼痛
詢問疼痛病史及疼痛位置、性質、強度、相關症狀和對治療效果的反應等,以做詳盡的評估。可依據美國國家癌症資訊網 (national comprehensive cancer network,NCCN) 所建議的疼痛分級量表臉譜 (如圖一) 來評估疼痛程度,或以數字1-10來具體呈現疼痛嚴重等級。0表示沒有疼痛,1-3表示輕度疼痛,4-6表示中度疼痛,7-10表示重度疼痛。再依據患者身體及精神狀態、檢驗數據等做進一步評估3,4。
二、 擬定疼痛治療計畫
癌症急症相關疼痛,需考慮手術、放射線療法、類固醇、抗生素等療法先解決緊急狀況。
非緊急癌症疼痛相關治療,通常以藥品治療來達到止痛效果。
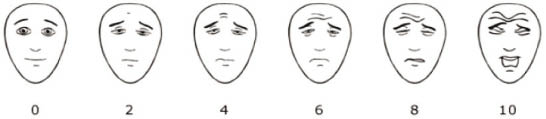
圖一 NCCN 建議疼痛分級量表臉譜
伍、藥品治療2,5,6
以藥品來控制癌症疼痛是最常使用的治療方式,因為它既安全且通常價格低廉。臨床上分為非鴉片類、鴉片類及輔助性止痛劑3類。20幾年前世界衛生組織 (World Health Organization, WHO) 所建議的癌症病人疼痛的階梯式療法 (如圖二),到目前為止仍是止痛劑處方的建議準則7。按時服藥才能有效預防疼痛再發,依據個別病人的情況,遵循階梯式療法的準則來調整最適於個別病人的給藥需求。
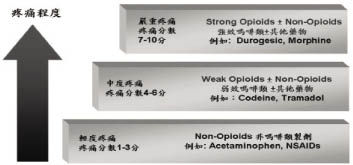
圖二 世界衛生組織三階段治療癌症疼痛步驟
一、非鴉片類止痛劑
原則上以口服劑型為優先考量,若無禁忌症 (如出血性疾患、過敏史、血小板低下症等),Acetaminophen 或 nonsteroidal anti-inflammatory drugs (NSAIDs) 對於治療輕度-中度疼痛是優先選擇 (WHO第1階段)。NSAIDs 如:Ibuprofen 建議最大劑量勿超過3,200 mg/天。若有需要可短期使用 ketorolac 注射15-30 mg 每6小時 (勿超過5天),使用 NSAIDs 需小心評估有可能發生的副作用 (如胃腸道潰瘍、腎臟功能下降等可能副作用) 及審視藥品之間的交互作用,若出現副作用應考慮停用。Acetaminophen 建議650 mg/每4小時或1 g/每6小時 (最大劑量勿超過4 g/天),為避免劑量過量導致肝毒性,建議應避免與 opioid-acetaminophen 複方製劑併用。NSAIDs 與 acetaminophen 都有所謂天花板效應 (再往上增加劑量也不會增加止痛效果,反而增加副作用),若使用至最大劑量仍無法達到良好的止痛效果,則應改藥或加上其他輔助用藥或加上鴉片類製劑。
二、鴉片類止痛劑
藉由活化中樞神經系統的鴉片受體μ、δ、κ、ε、σ (主要在μ、δ、κ) 產生多種藥理作用。分為:1. Phenathrenes (天然的鴉片生物鹼,包括 morphine、codeine。Morphine 的半合成衍生物:如 hydromorphine、oxymorphine。Codeine 的半合成衍生物:如dihydrocodeine、oxycodeine) 2. Methadones (如 methadone) 3. Morphinans (如 levophanol) 4. Meperidines (如 meperidine,不建議用於癌症疼痛的長期處置,因其代謝產物易累積產生神經毒性及 fentanyl) 5. Benzomorphans (如 pentazocine。)
非鴉片類止痛劑若無法提供足夠的緩解效果,則考慮再加上弱效鴉片類製劑如:codeine、oxycodone、hydrocodone 或 Tramadol (WHO 第2階段)。當 codeine 使用到60 mg/每4小時或 Tramadol 使用到100 mg/每4小時,已達到最大劑量。中央健保局已開放 Ultracet (含 tramadol 37.5 mg、acetaminophen 325 mg),若 codeine 或 tramadol 達最大劑量仍無法理想止痛時,應轉換成 morphine (無天花板效應)。
疼痛轉為中度-嚴重的程度應加上強效的鴉片類製劑如 morphine 或 fentanyl 貼片 (WHO 第3階段)。
鴉片類製劑彼此間的效力轉換是依據其相當於 morphine 的效力來做轉換 (如表一)。計算患者最近24小時內所使用的鴉片有效控制總量,若患者最近的控制是良好的,則轉換它藥時可先降低25-50%的劑量,以允許彼此藥品之間可能存在相互干擾的耐受性,在轉換藥品的前24小時內評估調整劑量以達到良好的止痛效果。若先前的控制不良,轉換它藥時可直接給予100-125%的劑量。舉例如下:例:假設患者最近使用 morphine 注射劑量為8 mg/h,要轉換成 hydromorphone 注射劑該如何轉換?
表一 鴉片類製劑效力換算比較表6
藥品 |
注射劑量(mg) * |
口服劑量(mg) * |
作用期 (duration)/小時 |
Codeine |
-- |
200 |
3-5 |
Oxycodone |
-- |
15-20 |
3-5 |
Hydrocodone |
-- |
30-45 |
3-5 |
Morphine |
10 |
30 |
3-4 |
Hydromorphone |
1.5 |
7.5 |
2-3 |
Levorphanol |
2 |
4 |
3-6 |
Fentanyl |
100 μg |
-- |
1-3 |
Methadone |
-- |
-- |
-- |
Oxymorphone |
1 |
10 |
3-6 |
Tramadol |
-- |
50-100 |
3-7 |
*相當於注射10 mg morphine 的效力
1.計算最近24小時內所使用的鴉片有效控制總量 (8 mg/h×24 hr=192 mg/day)。2.由表一可知 10 mg IV morphine=1.5 mg IV hydromorphone (192 mg/day IV morphine = 28.8 mg/day IV hydromorphone = 1.2 mg/h IV hydromorphone)。3.接著再依據患者先前的控制狀況來做劑量的調整,若最近控制是良好的,可先降低25-50%的劑量,在前24小時內評估調整劑量達到良好的止痛效果。若先前的控制不良,轉換它藥時可直接給予100-125%的劑量。
鴉片類製劑要轉換成 fentanyl 貼片可根據表二直接做轉換,或者同樣根據藥品相當於 morphine 的效力來做轉換計算。轉換成 fentanyl 貼片的患者,若醫師有開立 morphine 或短效型鴉片類製劑來需要時使用 (尤其在前8-24小時),需詳細記錄患者的使用量,待2-3天以上達穩定狀態 (steady state) 血中濃度時,依據期間所需的鴉片類藥品總量來增加貼片的劑量,持續的評估調整直到穩定為止。
口服 morphine 要轉換成口服 methadone 則根據 morphine 的每日劑量區間有不同的轉換率。口服 morphine 每日劑量30-90 mg,轉換率為4:1 (morphine:methadone),口服 morphine 每日劑量91-300 mg,轉換率為8:1,口服 morphine 每日劑量>300 mg,轉換率為12:1,若超過800 mg,則轉換率又更高。
表二 鴉片類製劑轉換成 fentanyl 貼片之直接換算表6
Fentanyl |
Morphine |
Hydromorphone |
Oxycodone |
Codeine |
||
transdermal |
IV/SC |
Oral |
IV/SC |
Oral |
Oral |
Oral |
25 μg/h |
20 mg/d |
60 mg/d |
1.5 mg/d |
7.5 mg/d |
30 mg/d |
200 mg/d |
50 μg/h |
40 mg/d |
120 mg/d |
3.0 mg/d |
15.0 mg/d |
60 mg/d |
400 mg/d |
75 μg/h |
60 mg/d |
180 mg/d |
4.5 mg/d |
22.5 mg/d |
90 mg/d |
600 mg/d |
100 μg/h |
80 mg/d |
240 mg/d |
6.0 mg/d |
30.0 mg/d |
120 mg/d |
800 mg/d |
三、輔助性止痛劑
給予止痛劑後應仔細觀察治療效果並積極處置常見副作用 (如表三),對於常見副作用可先加上輔助劑預防。適時加上輔助性止痛劑 (如表四),將有助於病人對癌症治療的順從性。
表三 常見口服鴉片類副作用及處置用藥1
副作用 |
處置 |
藥品治療 |
便秘 |
評估便秘原因,排除腸阻塞的可能 |
軟便劑 (如 magnesium oxide) 輕瀉劑 (如 bisacodyl, glycerin, lactulose) 灌腸劑 (enema) |
噁心、嘔吐 |
需要時給予止吐劑,若症狀一直持續,則按時給予 |
prochlorperazine chlorpromazine metoclopramide 5HT3 antagonists scopolamine hydroxyzine |
鎮靜 |
考慮使用中樞神經刺激劑 |
dextroamphetamine methylphenidate caffeine |
瘙癢 |
給予 antihistamines 或考慮換成其他鴉片類製劑 |
hydroxyzine |
肌陣攣 |
考慮換成其他鴉片類製劑或減低劑量,尤其在腎功能不全患者身上,應避免使用meperidine |
-- |
意識混亂、譫妄 |
評估原因,考慮換成其他鴉片類製劑 |
haloperidol |
表四 常用於癌症疼痛的輔助性止痛劑1
藥品分類 |
適應症 |
藥品名稱 |
常見副作用 |
Antidepressants |
神經病變性疼痛(neuropathic pain) |
Amitriptyline、Nortriptyline、Desipramine |
鎮靜、口乾、便秘、姿勢性低血壓、尿滯留 |
Anticonvulsants |
神經病變性疼痛、肌陣攣反射 |
Phenytoin、Carbamazepine、Valproic acid、Clonazepam、Gabapentin |
嗜睡、暈眩、噁心、皮疹、骨髓生成抑制 |
Psychostimulants |
鴉片引起鎮靜 |
Dextroamphetamine、Methylphenidate、Modafinil |
精神緊張、易怒、失眠、暈眩、口乾 |
Corticosteroids |
脊髓壓迫、顱內壓上升 |
Decadron、Methylprednisolone、Prednisone |
胃炎、失眠、體液滯留、食慾增加 |
Muscle relaxants |
肌肉痙攣 |
Diazepam、Baclofen、Methocarbamol、Cyclobenzaprine |
鎮靜、暈眩、噁心、虛弱 |
Benzodiazepines |
肌肉痙攣、肌陣攣、焦慮、失眠 |
Diazepam、Lorazepam、Alprozolam、Midazalam、Temazepam |
鎮靜、瞻妄、低血壓、頭痛、呼吸抑制 |
Antispasmodics |
胃腸或膀胱痙攣 |
Diphenoxylate Atropine Loperamide Scopolamine patch、Dicyclomine |
鎮靜、口乾、便秘 |
Neuroleptics |
譫妄、激動、噁心、嘔吐、打嗝 |
Methotrimeprazine, Haloperidol、Prochlorperazine、Chlorpromazine |
鎮靜、姿勢性低血壓、意識混亂、錐體外症候群 |
Bisphosphonates |
骨頭痛 |
Pamidronate、Zoledronic acid |
低血鈣、發燒、腸胃不適、貧血 |
陸、結論
癌症的疼痛至今仍舊是癌症患者最懼怕的症狀之一,除非患者能夠獲得良好的疼痛控制,否則勢必直接影響到患者的治療。理想的疼痛控制關鍵在於徹底的疼痛評估,藉以選擇適當的疼痛治療方法,疼痛緩解後仍需持續性的評估做介入治療的調整。誠如1990年 WHO 宣佈『免於疼痛是一種基本人權』,減輕癌症患者的疼痛就有機會讓患者獲得更適當的治療。
參考資料:
1. Stuart A, Grossman,Suzanne N: Abeloffs Clinical Oncology, 4th ed. Cancer Pain, 2011: 565-577. All rights reserved. www.mdconsult.com.
2. 陳長安,謝瑞坤編著:癌症治療與用藥手冊,第二版。台灣,全國藥品年鑑雜誌社,2009: 432-475.
3. Hicks CL, Baeyer CL, Spafford P, et al: The Faces Pain Scale - Revised: Toward a common metric in pediatric pain measurement. Pain 2001; 93: 173-183.
4. Ware LJ, Epps CD, Herr K et al: Evaluation of the Revised Faces Pain Scale, Verbal Descriptor Scale, Numeric Rating Scale, and Iowa Pain Thermometer in older minority adults. Pain Manag Nurs 2006; 7: 117-125.
5. Jost L, Roila F: Management of cancer pain: ESMO Clinical Practice Guidelines. Annals of Oncology 2010; 21: 257-260.
6. NCCN GuidelinesTM Version 2.2011 Updates Adult Cancer Pain.Available at <http://www.nccn.org>
7. Stjernsward J. WHO cancer pain relief programme. Cancer Surv 1988; 7: 195-208.
Medications for Managing Cancer Pain
Ju-Chun Shiao1, Min-Ling Tsai2
Department of pharmacy1, Institude of Medicine, Chung Shan Medical University2
Abstract
Pain is one of the most common and most feared symptoms of cancer. Over 50% of cancer patients have experience of cancer-related pain, and each patient must be assessed and managed. To free from pain is the right of each patient. As a medical caregiver, we have responsibility to suggest the adequate pain control. Following World Health Organization's (WHO) pain ladder for cancer pain relief, each patient's condition and pain should be assessed individually and followed continually to tailor the most suitable medication. Good pain relief control can improve a cancer patient's life quality and increase their compliance toward cancer treatment, thus offering them a more comprehensive medical care.

