摘要
臨床治療醫學發展重心之一是如何治療及控制慢性疾病 (chronic disease),其中如何增加病人的服藥依順性 (medication adherence) 是重要議題之一。文獻指出,甚至在已開發國家,慢性病人者的服藥依順性最高也只有50%,以高血壓為例,服藥依順性不佳的患者,將會多出4.5倍的冠心病 (coronary heart disease) 風險。藉由隨機分配試驗或由資料庫分析,皆可獲得病人服藥依順性的相關結果,然而依順性測量的精確度本身就是一項難題,且國內目前沒有良好的藥師介入方法以提高院外病人之服藥依順性。期望藉由本文可以提供藥師參考,找到最符合成本效益的方法以提高依順性。
關鍵字: 慢性疾病、順從性、依順性、adherence、compliance
壹、前言
首先要先釐清服藥順從性 (compliance) 與服藥依順性 (adherence),1950年代時 compliance首先被文獻引用,描述病人依順性不佳的行為,然而,此名詞隱含的意義是病人被動的接受醫囑,不了解疾病嚴重度與治療目的;現今 adherence 一詞較為目前學術界所接受使用,其定義為患者接受醫療訊息並執行的程度。
慢性疾病治療的低依順性是全世界都存在的問題,低依順性可以反映出治療成效不佳 (包含死亡),且增加藥品成本與健康照護成本的支出。2000年美國高血壓患者的服藥依順性為51%,美國是已開發國家,依順性也只達一半,台灣人的用藥問題更加複雜,服藥依順性對治療結果將會有更重大影響。
貳、服藥依順性對慢性疾病的影響1
世界衛生組織於2003年曾出版服藥依順性對慢性疾病臨床治療的指引,其中糖尿病、高血壓與氣喘被特別拿出來討論。
一、糖尿病
糖尿病人者服藥依順性不佳會導致病人本身病程延長與醫療花費增加,而疾病也變得更複雜,又造成醫生開得要更多更雜,這會變成惡性循環。糖尿病人者如果依順性不好,他的直接醫療成本花費會比乖乖吃藥的患者高三到四倍。
二、高血壓
在高血壓方面,依順性不佳被認為是血壓無法控制的主因,病人若是沒有照時間服用β阻斷劑,發生冠心病的機會會升高4.5倍。從社會、研究者或管理者角度來看,改善依順性就可以促進健康和經濟的提升。
三、氣喘
證據顯示,已開發國家氣喘患者對預防性治療的依順性低於28%,在中度到重度的老年氣喘患者,低依順性每年會增加5%的就診率,而高依順性每年可以減少20%的就診率。
參、測量與改善依順性的方法2
雖然目前已經發展出近十幾種方法,但是沒有一種可以能真正反映出病人服藥狀況,實際運用時要看研究者設定的條件,依順性的測量可以粗分為直接方法與間接方法。
一、直接方法
(一) 直接觀察,好處是最準確,但是要確保病人不會假裝有吃藥。(二) 藥物血中濃度監測或是生物指標監測,好處是可有客觀臨床觀察數據,但是施行上價格較高。
二、間接方法
(一) 由病人自己回答,資料取得很容易,但是個案訪視卻很花時間,而且每個人的答案會很不確定。(二) 計算吃藥的數量,但也很容易得造假資料。(三) 計算處方的回收率,缺點是不能代表病人吃了多少藥。(四) 評估病人的臨床徵狀,缺點是無法排除外在干擾因素。(五) 使用電子儀器幫助,像是開瓶偵測器,缺點是還要回去回收資料,但病人一樣可以造假資料,且價格高。(六) 評估外在的生理指標,像是心跳或血壓,但容易被外在因素干擾。(七) 請病人寫日記,如社區藥局都有發給病人每日的血壓血糖紀錄卡,請病人自行記錄,但病人會是否造假資料也無法確定。(八) 小孩患者,可以訪視他們的照顧者,但資料可能會被第三者的情緒干擾。
三、改善依順性的方法
(一) 確認依順性低的原因,幫助病人解決依順性低的障礙。(二) 強調有按時吃藥的好處。(三) 釐清病人對服藥有何感覺,是否有排斥感,幫助擬定用藥策略。(四) 醫囑用藥愈簡單愈好。(五) 鼓勵病人多使用醫療支持系統,如用藥可問藥師。(六) 傾聽病人的需求並盡量滿足。(七) 請病人的親友一起幫忙提醒。(八) 在適當的時候加強病人的行為改變。(九) 對特殊劑型要特別留意衛教,如半衰期長、緩釋劑型或是透皮製劑。
肆、相關研究3
美國於2004-2006年曾於 Walter Reed Army Medical Center 對服藥依順性進行隨機控制試驗,病人的來源來自出院病人與住在眷村的退伍軍人,病人年齡均取65歲以上且每天四顆藥以上,排除有看護者與護理之家者,因為會干擾依順性因子。確定存活率低於一年者也排除。結果指標為病人的服藥依順性、血壓與低密度脂蛋白改變量。
實驗設計分為三個階段,前測期、第一期與第二期。前測期進行兩個月,病人的原始服藥依順性為前測期的平均,並收集患者的基本資料。第一期進行病人用藥教育,時間為第3至第8個月,教育內容包含藥品名稱、使用方法策略、副作用、療效及未服藥之影響。在這個期間所有病人的藥品包裝都被回收,統一由技術員將藥品放入泡泡包 (blister pack),然後由藥師審核。研究期間藥師訪視三次,分別在第四、第六、第八的月,每次都計算泡泡包使用情形,最後一個月再測血壓、血脂。
進入第二期的病人會進行隨機分派,以1:1的比率分為一般組與持續照顧組。一般組藥師不再介入,會給他們新藥瓶裝藥,到試驗結束再去計算用藥率。照顧組會延續前一期的模式,於10、12、14月計算泡泡包的消耗率。最後一個月兩組都再測一次血壓及血脂。
研究結果發現 (表一),病人平均年齡是78歲,有心血管疾病的病人,高血壓有184人,佔91.5%;高血脂有162人,佔80.6%。平均每人每天用藥9個劑量。在前測期的平均依順性是61.2%;一般照顧組的平均年齡是78歲,持續組是77歲;男性在一般組有56人,女性有62人,原本的依順性分別是61.1與61.4%。
表一 病人基本資料3
一、 前測期與第一期依順性之比較 (圖一)
圖一之橫軸表月份,1、2月是前測期,4、6、8月是第一期;縱軸表依順性百分率。此盒鬚圖顯示在藥師介入後依順性明顯上升,其中有些依順性甚至超過100%,這是因為超量服藥。
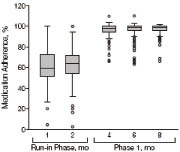
圖一 前測期與第一期之比較3
二、前測期、第一期與第二期之結果 (表二)
在第一期結束後,依順性由61.2%上升至96.9%,也改善了生理狀況,收縮壓由133.2 mmHg 降至129.9 mmHg,但舒張壓的下降不顯著,只由70.5 mmHg 降至69.7 mmHg,LDL 則由91.7 mg/dL 降至86.8 mg/dL。
經過隨機分派以後,一般組的依順性下降至69.1%,照顧組的則是95.5%;收縮壓是133.3 mmHg 與124.4 mmHg,有明顯差異,但舒張壓的差異依然不明顯,而 LDL 在兩組間的差異也不明顯。
表二 病人基本資料3
三、 一般組與照顧組依順性之比較 (圖二)
圖二可以明顯看出在前兩期兩組的差別是不大的,但是到第二期,是否介入的依順性差距就十分明顯,藥師有介入則患者的依順性會較高且集中。
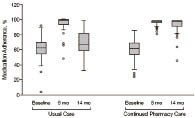
圖二 一般組與照顧組之比較3
伍、討論
在美國已經將不依順列為一種藥品問題,甚至可以視為另一種病態,會造成社會成本負擔上升及治療上的困難,其中多重用藥是造成不依順的很重要原因。
研究團隊發現在進行藥事照顧,如病人教育或後續的用藥追蹤,由藥師執行才會有較高的依順性,所以這也是藥師與其他醫療工作人員能有區隔之處,因為只有藥師才了解藥品的作用機轉原理、如何使用、毒性副作用與交互作用等知識,其他醫療人員是無法取代藥師的。
本研究提供了對於改善血壓、血脂與依順性良好的證據,但是實驗本身還是有缺陷,例如只研究老人,有請看護的病人也被排除了,而且無法區別依順性增加究竟是因為病人教育的成功,或是因為工具輔助的關係,雖然執行單一因子控制的試驗可以改善這種缺失,但是在進行藥事照顧時還是以全部一起實施效益會較高,而且病人經過教育以後對泡泡包的接受度也會增加,可說是相輔相成。
陸、結論
本國目前有進行介入改善病人服藥依順性的研究多屬於護理領域,且在醫院內進行,然而台灣已進入高齡化社會,許多人都有領慢性病連續處方箋,健保給付方式為看一次病可以領三次藥,表示病人有可能兩個月後才再回醫院看醫師,若病人於社區藥局領藥,那麼社區藥局藥師對於病人用藥教育將負起重大責任。
台灣廢棄藥品問題嚴重,表示病人的服藥依順性不佳,將對病人健康控制與健保支出帶來嚴重衝擊,藥師介入改善病人服藥依順性方法的研究刻不容緩,無論是藉由媒體衛教或是由基礎教育紮根,藥師都將扮演用安全用藥的重要角色,以期提升整體國民健康水準。
參考資料:
1. Burkhart PV, Sabate E. Adherence to long-term therapies: evidence for action. J Nurs Scholarsh. 2003; 35(3): 207.
2. Osterberg L, Blaschke T. Adherence to medication. N Engl J Med. Aug 4 2005; 353(5): 487-497.
3. Lee JK, Grace KA, Taylor AJ. Effect of a pharmacy care program on medication adherence and persistence, blood pressure, and low-density lipoprotein cholesterol: a randomized controlled trial. JAMA. Dec 6 2006; 296(21): 2563-2571.
The Importance of Medication Adherence
MBo-Jin Zhou1, Ming-kung Yeh2, Ming-Kuan Hu3
Sing-Ying Community Pharmacy1
Institute of Preventive Medicine, National Defense Medical Center2
Institute of Pharmacy, National Defense Medical Center3
Abstract
In clinical, the patient medication adherence is one of the importance issues, especially for chronic diseases. The study indicated that even in developed countries, medication adherence of patients with chronic diseases just only 50%. Hypertension patients who did not adhere to beta-blocker therapy were 4.5 times more likely to have complications from coronary heart disease than those who did. However, the measurement accuracy is a problem for the adherence study, and there are no appropriate pharmacist interventions methods to improve patient medication adherence. The recently developed information-motivation-behavioral skills model (IBM model), introduced elements from earlier work to construct a conceptually based, generalizable, and simple model to guide thinking about complex health behaviors. How to develop cost-effective method is an important goal of this article provided for pharmacists.

