摘要
糞小桿線蟲主要寄生於人類的腸道,感染時可能出現輕微腹痛、腹瀉等腸胃症狀,若免疫力下降,進而可能造成全身感染甚至危及生命。藥品治療以 ivermectin 或albendazole 為主。本案例報告主要探討感染糞小桿線蟲相關病程與藥品治療。
關鍵字: 糞小桿線蟲、ivermectin、albendazole
壹、前言
糞小桿線蟲 (Strongyloides stercoralis)(如圖一) 是一種寄生於人類小腸的寄生蟲,主要流行於熱帶以及亞熱帶地區,其中包含中東國家、非洲、中歐、拉丁美洲、東南亞等國家。一般潛伏於人體時並無明顯症狀,可能伴隨有輕微腹痛、腹瀉等腸胃症狀。若為免疫力低下的病人,可能因糞小桿線蟲導致瀰漫性的感染,甚至造成敗血性休克。

圖一 糞小桿線蟲
貳、案例報告
古女士,77歲,身高156公分,體重76.7公斤,年輕時常赤腳在田裡工作,本身無糖尿病、高血壓或其他相關疾病,於12年前因膽結石做過膽囊切除手術。主訴為雙下肢水腫持續一年多,於最近一個月下肢開始出現紅腫的情形,另外也抱怨咳嗽黃痰的症狀。因此於2012年1月26日入院接受進一步的診斷與治療。
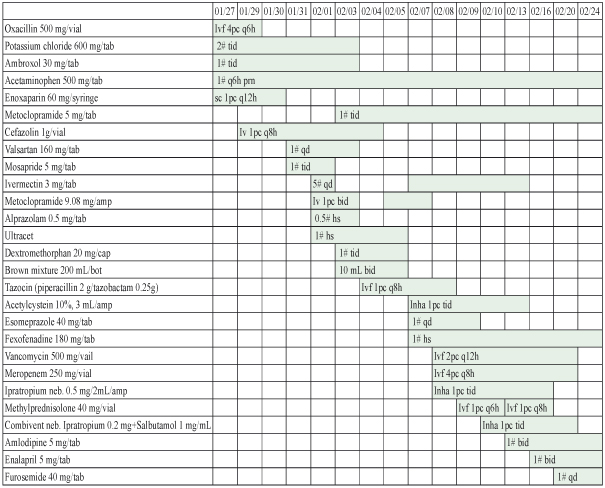
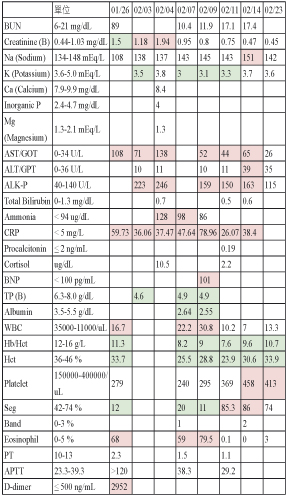
入院後,針對下肢紅腫的症狀,接受靜脈超音波檢查,並排除深部靜脈栓塞問題;相關檢驗報告發現白血球為16700/UL,嗜酸性白血球為68%,1月28日因懷疑有寄生蟲感染,進一步作糞便檢查發現為糞小桿線蟲感染。另外雙腳疑似為蜂窩性組織炎,故給予 cefazolin 治療,由於電腦斷層掃描顯示為非典型肺炎,懷疑與寄生蟲感染有關,2月1日依糞便檢查結果開始服用15 mg ivermectin 治療二天,2月4日病人開始出現意識不清、高燒以及急性腎衰竭症狀,腰椎穿刺結果排除腦膜炎的可能,經驗性將抗生素改以 tazocin 治療。因懷疑為糞小桿線蟲感染惡化,2月7日開始服用 15 mg ivermectin 治療七天,由於臨床症狀未改善且血液與痰液培養為陰性,2月8日將抗生素經驗性提升為 vancomycin、meropenem 治療,2月9日因出現呼吸困難的症狀轉入加護病房觀察,追蹤糞便鏡檢結果為陰性,病人狀況開始改善並於2月15日轉出加護病房,2月24日出院改為門診繼續追蹤。用藥紀錄如表一,其相關資料如表二。3月22日回診時發現嗜酸性白血球為13.9%且糞便鏡檢為陰性,醫師投與 ivermectin 20 mg 一天一次,治療2天,於4月5日回診時嗜酸性白血球降為3.9%,又再次給予 ivermectin 20 mg 治療2天,目前追蹤至今已無相關感染症狀。
表一 病人用藥紀錄
參、討論
糞小桿線蟲主要寄生於人類腸道的寄生蟲,生命週期如圖二1,2,其主要藉由接觸土壤或糞便污染的環境,其絲狀幼蟲 (filariform larvae) 穿透皮膚後,經淋巴循環到肺部再上循至咽喉,最後將幼蟲吞入腸胃道,於小腸發育成成蟲並開始產卵。糞小桿線蟲的成蟲可存活約五年,其卵會發育成桿狀幼蟲 (rhabditiform larvae) 並寄宿於小腸中,也有可能經糞便排泄出去,從感染至糞便排出約三到四週的時間。糞小桿線蟲與其他寄生蟲不同,其生命週期可完全寄生於人體,藉由自體感染 (autoinfection) 使桿狀幼蟲發育成具感染性的絲狀幼蟲,進而開始繁殖。感染糞小桿線蟲的危險因子2,包括:酗酒、癌症、使用免疫抑制劑、使用類固醇、第一型人類T淋巴球細胞性病毒感染 (Human T-cell lymphotropic virus type 1)3;危險因子主要與病人免疫力下降有關,使得大量的絲狀幼蟲產生,經由血液循環跑到肺臟、肝臟、心臟甚至中樞神經系統,進而引發過度感染 (Hyperinfection) 與瀰漫性感染 (Disseminated disease)。
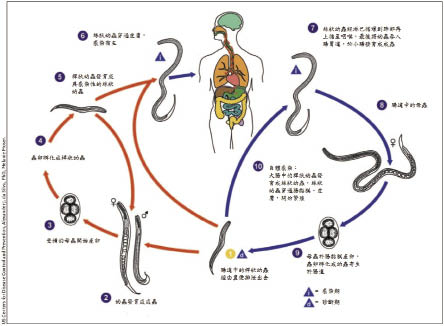
圖二 糞小桿線蟲生命週期
糞小桿線蟲感染的臨床表徵並不明顯4,部分病人可能出現蕁麻疹、搔癢症,甚至因蟲體穿過皮膚產生地癢疹 (ground itch),胃腸道可能出現腹痛、腹瀉、胃腸不適的症狀;另外若蟲體跑到肺部會出現乾咳、呼吸困難、咳血或支氣管痙攣的情形。臨床上約有75%可能出現嗜酸性白血球增加,但若病人伴隨有瀰漫性感染時,有可能併發嚴重細菌感染,嗜酸性白血球則不會明顯增加。臨床診斷主要利用糞便培養檢測,但由於糞便中蟲體為間歇性出現或蟲體量較少,因此檢測不易 (小於50%敏感度);另外也可將糞便以布爾曼氏漏斗集蟲法 (Baerman concentration technique),瓊脂平面培養法 (modified agar plate method) 來檢測是否有感染。此外還有酵素連結免疫吸附法 (enzyme-linked immunosorbent assay, ELISA) 來做進一步的確診。
表二 相關檢驗報告
糞小桿線蟲的藥品治療:以 thiabendazole
、albendazole、ivermectin 為主,Thiabendazole 一般建議劑量為25 mg/kg 一天二次,治療2-3天,副作用為噁心、嘔吐、腹痛、頭痛、倦怠;由於 thiabendazole 副作用較大,因此現在較少使用於治療糞小桿線蟲所引起的全身感染。Albendazole 建議劑量為每次400 mg,一天二次,服用3-7天,副作用為噁心、嘔吐、腹痛;一般為輕微且暫時的,並不會影響治療的療程,臨床上約有60%的成功率5。Ivermectin 建議劑量為200 μg/kg 連續服用兩天,臨床的治療效果較 albendazole 為佳,因此為治療糞小桿線蟲的首選。
對於全身性的感染 (disseminated disease/hyperinfection syndrome) 其療程還未有定論,一般建議可以使用 ivermectin 3-7天或併用 albendazole 治療。病人持續免疫力低下或嚴重瀰漫性感染時,甚至可考慮長期治療,治療至症狀改善或糞便檢測陰性後二週為療程。病人若治療完成,需追蹤其糞便、全血球以及嗜酸性白血球,若治療前糞便中發現幼蟲,需於治療後2-4週作糞便檢查。若病人持續嗜酸性白血球增加須考量是否治療失敗,或有其他相關致病的原因。糞小桿線蟲感染的癒後良好,但若病人為全身性的感染合併有免疫力低下、菌血症、延遲診斷,其預後較差,甚至造成病人死亡。臨床上最好的預防方法為於戶外時穿鞋子,以減少因接觸汙染的環境而導致感染。
肆、結論
糞小桿線蟲主要經由接觸汙染的環境進而造成感染,其潛伏期可能長達數十年,由於臨床表徵不明顯,臨床上往往不易確認,若病人診斷為糞小桿線蟲感染,除了適時投與藥品外,若病人同時服用免疫抑制劑或類固醇,須考量是否要適時調整劑量,並審慎評估臨床反應以減少復發的情形。
參考資料:
1. National Centre for Infectious Diseases. Strongyloidiasis. Atlanta: The Centre; 2005. Available: www.dpd.cdc.gov/dpdx/HTML/ImageLibrary/Strongyloidiasis_il.htm.
2. Marisel Segarra. Manifestations, Diagnosis, and Treatment of Strongyloides stercoralis Infection. Ann Pharmacother 2007;41:1992-2001.
3. Lim S, Katz K, Krajden S, et al: Complicated and fatal Strongyloides infection in Canadians: risk factors, diagnosis and management. CMAJ 2004;171:479-84.
4. Concha R, Harrington W, Rogers AI. Intestinal strongyloidiasis: recognition, management, and determinants of outcomes. J Clin Gastroenterol 2005;39:203-11.
5. Muennig P, Pallin D, Challah C. The cost-effectiveness of ivermectin vs. albendazole in the presumptive treatment of strongyloidiasis in immigrants to the United States. Epidemiol Infect. 2004;132(6):1055.
A Case Report of Strongyloidiasis
Ya-Lien Huang, Chi-Hua Chen, Shin-Tarng Deng
Department of Pharmacy, Chang Gung Memorial Hospital
Abstract
Strongyloides stercoralis is an intestinal nematode. The most common manifestations are mild abdominal pain, diarrhea. The likelihood of developing the hyperinfection syndrome is increased and may life-threatening if immunity is impaired. The treatment of choice for strongyloidiasis is ivermectin with albendazole as an alternative. We discussed course of strongyloidiasis and management in this case report.

