摘要
金黃葡萄球菌 (Staphylococcus aureus, S. aureus) 是人類重要的致病菌,隨著vancomycin 的普遍使用,研究發現 S. aureus 對 vancomycin 的感受性越來越差,甚而導致治療失敗。本案例報告描述一住院中發生 VISA (vancomycin intermediate-resistant S. aureus) 菌血症病人,在給予 linezolid 合併 sodium fusidate、rifampin 治療後,膽紅素上升而面臨缺乏合適用藥的狀況。藉著此病人之治療過程,我們探討可用於治療 VISA 的抗生素之藥品特性、須注意的副作用、感染 VISA 的危險因子等。避免抗藥性 S. aureus 的產生是治療疾病之外另一重要課題,平時合理、適當地使用抗生素是藥師可以貢獻專業之處。
關鍵字:hVISA、VISA、vancomycin、teicoplanin、linezolid、daptomycin
壹、前言
由歷史記載可知 Staphylococcus aureus (S. aureus) 一直是人類重要的致病菌,但直到十九世紀才確認它是一細菌性病原體1。S. aureus 普遍存在於環境中,並且共生於健康人身上,藉由接觸來傳播,伺機感染人體2。S. aureus 造成的嚴重感染在二十世紀之前令人束手無策,一直到西元1928年 Alexander Fleming 發現 penicillin 後才開啟治療曙光,但隨之而來的是一場無止息的細菌與抗生素的戰爭。表一摘要與 S. aureus 相關的發展史,其中 MRSA (methicillin-resistant S. aureus) 常見於院內及院外感染,導致 vancomycin 及 teicoplanin 的使用量大增。雖然 VRSA (vancomycin-resistant S. aureus) 非常罕見,近十年來研究發現 S. aureus 對 vancomycin 的最低抑菌濃度卻緩緩上升 (MIC creep)3,臨床上甚而導致治療失敗。有鑑於此,美國臨床與實驗室標準協會 (The Clinical and Laboratory Standards Institutes, CLSI) 及歐洲抗微生物藥敏試驗委員會 (The European Committee on Antimicrobial Susceptibility Testing, EUCAST) 陸續調降 S. aureus 對 vancomycin 感受性的判讀標準(表二)。
表一 S. aureus 歷史事件摘要1,4-8
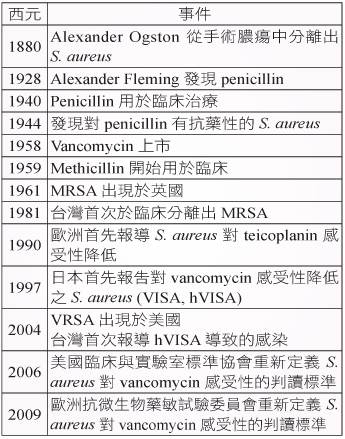
表二 S. aureus 對 glycopeptide 感受性的判讀標準4,12
貳、病例
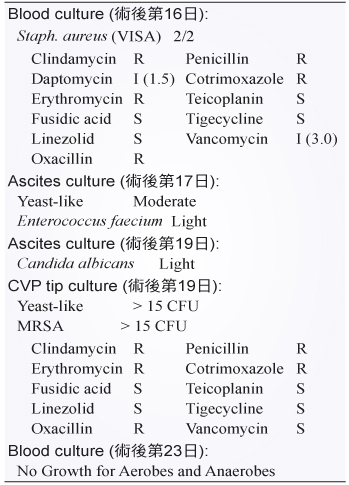
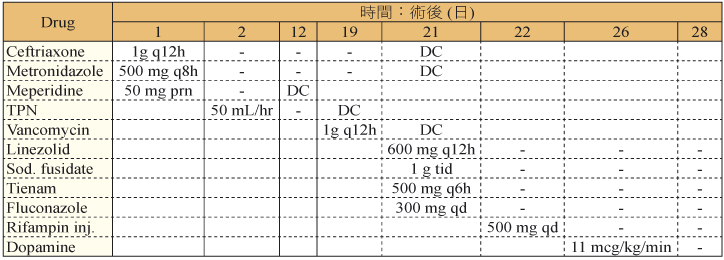
92歲男性病人,本身有膀胱癌、高血壓及慢性腎病,因小腸穿孔併發腹膜炎而進入醫學中心接受手術治療,術後逐漸恢復,然而在術後第16天突然發燒至39℃,術後第19天因呼吸困難、動脈氧氣飽和度下降,醫師予以氣管插管並轉送外科加護病房治療。腹部電腦斷層檢查顯示有膿瘍生成,手術引流之檢體培養長出 Candida albicans 及 Enterococcus faecium;血液檢體培養出對 vancomycin/daptomycin 低感受性的 S. aureus (vancomycin intermediate-resistant S. aureus, VISA) (表三),醫師立即給予 Tienam、fluconazole、linezolid 合併 sodium fusidate、rifampin 治療 (表四),而後患者病情稍獲改善 (表五、表六),給藥後第六天血液檢體無培養出細菌,然而隨後血清膽紅素上升至9.8 mg/dL,血壓變得不穩定,病人家屬考慮到患者高齡且膀胱癌無法處理,因此決定放棄治療辦理出院。
表三 微生物檢驗
表四 藥物使用紀錄
表五 生化檢查
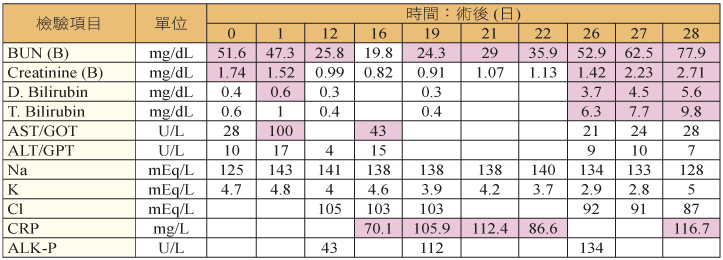
表六 血液檢查
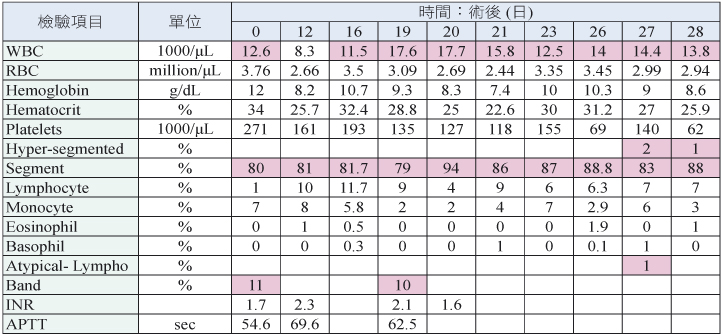
參、討論
Vancomycin 雖然於西元1958年上市,但因為對 MSSA (methicillin sensitive S. aureus) 效果較 methicillin 差且 MRSA 盛行率低,因此 vancomycin 有很長一段時間於臨床上少用,然而隨著 MRSA 普遍盛行,近二十年來 vancomycin 用量大增,現今已是院內及院外嚴重感染的第一線用藥。與其他抗生素不同的是,即使在普遍使用之下,全球仍然罕見 VRSA,雖然如此,vancomycin 療效降低的現象已引起醫界重視4。
除了S. aureus 對 vancomycin 的感受性降低外,受重視的還有 hVISA (heterogeneous VISA) 的出現:在 MIC 較高 (1-2 mg/L) 的 VSSA (vancomycin sensitive S. aureus) 菌株中,可發現隱藏的 VISA。hVISA 無法以目前醫院普遍使用的檢測方法快速偵測,而須於實驗室以高菌量 (108,一般為105-106) 在低 vancomycin 濃度 (4 mg/L) 培養基培養,並延長培養時間至48小時 (一般24小時) 才可偵測。此種實驗室環境可因治療初期不足的藥物濃度而出現於患者身上─篩選出 VISA4。
針對 VISA 的嚴重感染症,不應使用 vancomycin 或 teicoplanin 治療,應依據細菌對抗生素的感受性試驗結果及藥品特性來選擇適當之抗生素,可選用的藥品包括:linezolid、daptomycin、tigecycline 及 fusidic acid、rifampin4,10。
Linezolid 雖然是抑菌型抗生素,研究顯示可成功治療 S. aureus 引起的心內膜炎及菌血症,且對 linezolid 有抗性的 S. aureus 很少見。Linezolid 用於菌血症的劑量為600 mg 一天二次,可以靜脈或口服投與 (須確認胃腸功能正常)。骨髓抑制,尤其血小板低下是 linezolid 主要的副作用,當使用超過2星期更易發生,因此需每週監測全血球計數。Linezolid 是一單胺氧化酶抑制劑,其與抗憂鬱劑如三環抗鬱劑、血清胺回收抑制劑等併用時可產生致命性的 serotonin syndrome,此為用藥禁忌9。
Daptomycin 屬於濃度依賴性殺菌型抗生素,相較於其他藥品,它的殺菌效果快速,用於菌血症的劑量為6 mg/kg 一天一次,但有些專家建議應提高劑量至8-10 mg/kg;用於 vancomycin 治療失敗的菌血症,劑量為 10 mg/kg 並須併用另一藥品 (如 gentamicin、rifampin、linezolid)9。Daptomycin 無腎毒性,但可能損傷肌肉使血中 CPK (creatine phosphokinase) 濃度上升,因此使用 daptomycin 須每周檢測 CPK,並監測病人是否出現肌肉痠痛、無力等症狀。Daptomycin 用於 vancomycin 治療失敗之後或 vancomycin 感受性差之 S. aureus,其療效會變差,因此我們建議不應將 daptomycin 管制於 vancomycin 或 teicoplanin 之後使用。另外值得注意的是,daptomycin 的活性會被肺部表面作用劑 (surfactant) 所抑制,因此不可用於治療肺炎,當病人合併有菌血症及肺炎時需考慮使用其他藥品。
Tigecycline 分佈體積大造成血中濃度過低,因此不適用於菌血症及心內膜炎。Fusidic acid 與 rifampin 併用可產生加成效果,它們亦可增強其他抗 S. aureus 抗生素的作用,然而二者不可個別單一使用,單一藥品使用會造成抗藥性迅速產生;此二藥有口服製劑,方便病況穩定病人於門診治療。Fusidic acid 與 rifampin 皆有肝毒性,因此須監測肝功能,有肝損傷時應考慮停藥。
表七列出感染 VISA 的危險因子,此病人擁有多個,包括:惡性腫瘤、深部膿瘍、人工置入物感染及先前有重大手術等。此次 VISA 菌血症有可能是靜脈導管感染造成 (表三),投與 linezolid 合併 fusidic acid、rifampin 治療是積極且適當的做法,然而隨後血清膽紅素上升 (表五),可能是疾病造成,但亦有可能是藥品引起,此時 fusidic acid 及 rifampin 應停止使用。另外,病人的血小板逐漸降低 (表六),此時需考慮是否停用 linezolid。在此病人身上,會面臨到無藥可用的景況,仍待新的、安全又有效的藥品被研發。
表七 感染 VISA 的危險因子4

目前新的或研究中的抗 MRSA 藥品有兩大類:脂糖肽類 (lipoglycopeptide) 抗生素及新的廣效性頭孢菌素10。脂糖肽類抗生素包括 telavancin、oritavancin 及 dalbavancin,此類藥品與原來糖肽類 (glycopeptide) 不同在於:糖肽類屬時間依賴型 (time-dependent),而脂糖肽類屬濃度依賴型 (concentration-dependent),並且脂糖肽類有較長的半衰期或後抗生素效應 (post-antibiotic effect),因而可以一天給藥一次 (telavancin、oritavancin) 或一週給藥一次 (dalbavancin);這類藥品對 MRSA 及 VISA 有效,但 telavancin 及 oritavancin 對 VISA 的 MIC 較對 MRSA 的 MIC 高,dalbavancin 則無此現象。新的廣效性頭孢菌素包括 ceftobiprole 及 ceftaroline,二者同樣對 MRSA 及 VISA 有效,ceftaroline 對 VISA 的 MIC 較對 MRSA 的 MIC 高,而 ceftobiprole 則無此現象4。
除了治療抗藥性細菌感染症,積極防制抗藥性的產生是臨床醫療人員的任務之一。要達此目標,除了嚴格執行感控措施,平時合理、適當地使用 vancomycin、teicoplanin 及 daptomycin 亦非常重要。過低的藥物血中濃度除了造成治療失敗,還會快速篩選出抗藥性細菌,因此必須維持足夠的藥物血中濃度。為了避免治療初期過低的藥物濃度,vancomycin 與 teicoplanin 須投予速效劑量 (loading dose) 以快速拉升血中濃度:vancomycin 建議投予25-30 mg/kg9,teicoplanin 則每12小時投予6 mg/kg 共三劑,針對嚴重的 MRSA 感染,如心內膜炎、骨髓炎等,teicoplanin 劑量應提高至每12小時投予12 mg/kg 共三劑。臨床研究顯示,針對 MRSA 引起的肺炎或菌血症等嚴重感染,teicoplanin 的波谷血中濃度應高於20 mg/L,但即使每12小時投予12 mg/kg 共三劑的速效劑量,仍然無法在48小時內達此目標11,因此需要更多研究來探索 teicoplanin 最適當的治療劑量。
肆、結論
VISA 的出現除直接對臨床治療產生挑戰,更提醒我們必須更積極面對細菌抗藥性的議題。因此除了持續研發新藥之外,更須嚴格執行感控措施並且落實合理使用抗生素。藥師應適時提醒醫師給予病人合適的藥品治療劑量,如 vancomycin 及 teicoplanin 需要投予速效劑量,以避免因治療初期過低的藥物濃度導致低療效且增加篩選出抗藥性細菌風險。
參考資料:
1. Robert C, Moellering J: MRSA: the first half century. J Antimicrob Chemother 2012;67:4-11.
2. Stefani S, Goglio A: Methicillin-resistant Staphylococcus aureus: related infections and antibiotic resistance. International Journal of Infectious Diseases 2010;14(Suppl 4):19-22.
3. Gould IM: Clinical relevance of increasing glycopeptide MICs against Staphylococcus aureus. International Journal of Antimicrobial Agents 2008;31:1-9.
4. Howden BP, Davies JK, Johns PDR, et al: Reduced vancomycin susceptibility in Staphylococcus aureus, including vancomycin-intermediate and heterogeneous vancomycin-intermediate strains: resistance mechanisms, laboratory detection, and clinical implications. Clin Microbiol Rev 2010;23(1):99-139.
5. Kirby WMM: Extraction of a highly potent penicillin inactivator from penicillin resistant staphylococci. Science 1944;99:452-3.
6. Enright MC, Robinson DA, Randle G, et al: The evolutionary history of methicillin-resistant Staphylococcus aureus. Proc Natl Acad Sci USA 2002;99(11):7687-92.
7. Chang SC, Hsu LY, Luh KT, et al: Methicillin-resistant Staphylococcus aureus infections. J Formos Med Assoc 1988;87:157-63.
8. Wang JL, Tseng SP, Hsueh PR, et al: Vancomycin heteroresistance in methicillin-resistant Staphylococcus aureus, Taiwan. Emerging Infectious Diseases 2004;10(9):1702-4.
9. Liu C, Bayer A, Cosgrove SE, et al: Clinical practice guidelines by the infectious diseases society of america for the treatment of methicillin-resistant Staphylococcus aureus infections in adults and children. Clinical Infectious Diseases 2011;52:1-38.
10. Stryjewski ME, Corey GR: New treatments for methicillin-resistant Staphylococcus aureus. Current opinion in critical care 2009;15:403-12.
11. Brink AJ, Richards GA, Cummins RR: Recommendations to achieve rapid therapeutic teicoplanin plasma concentrations in adult hospitalised patients treated for sepsis. International journal of antimicrobial agents 2008;32:455-8.
12. http://www.eucast.org/fileadmin/src/media/PDFs/EUCAST_files/Breakpoint_tables/Breakpoint_table_v_3.1.pdf
Bacteremia Caused by Staphylococcus Aureus with Reduced Vancomycin Susceptibility
Shih-Wu Kuo, Chi-Hua Chen, Shin-Tarng Deng
Department of Pharmacy, Chang-Gung Memorial Hospital Linkou
Abstract
Staphylococcus aureus (S. aureus) has been a long standing human pathogen. With the widespread use of vancomycin, the susceptibility of S. aureus to vancomycin was diminished, and even resulted in treatment failure. This case report described a patient who had bacteremia caused by vancomycin/daptomycin intermediate-resistant S. aureus. Linezolid in combination with fusidic acid and rifampin were administered immediately, but then the serum bilirubin rose. The choice among currently available antibiotics for the patient was very limited. In this case report, we tried to investigate the characteristics of antibiotic used in VISA bacteremia、drug related side effects and risk factors of VISA infections. Measure to avoid the emergence of drug resistant S. aureus is another important issue in the treatment of infection. Pharmacist plays an important role in the multidisciplinary team guarding the appropriate use of antibiotics.

