摘要
健保署公告糖尿病用藥有160萬人,加上未確診人數,推估200萬人有糖尿病。Fisher 提到「即使糖尿病人者平均每人每年有多達6個小時跟醫生會面,仍有8,754小時得靠自己」,由於糖尿病控制的複雜性,治療過程需病人自理高達95%。衛生署推動由醫師、營養師、護理師為主導的糖尿病共同照護系統 (Diabetes Shared Care System),但藥師並未參與其中。1990年,Hepler and Strand 二位學者創造了一個名詞 - 藥事照護,強調對病人的直接照顧 (patient-centered care model),透過這個具里程碑代表的文章發表,啟動了藥師與其他醫療團隊合作的概念。藥師在藥物治療方面,是 highly accessible 且專業訓練有素,是提供藥事照護不可或缺的一環。中華民國藥師公會全聯會和中華民國糖尿病衛教學會 (Taiwan Association of Diabetes Educators; TADE) 密切合作促成國健署於2013年7月25日頒布新的「糖尿病共同照護網醫事人員認證基準」,自此開啟藥師介入糖尿病照護的新里程碑。北中南各公會已積極展開教育訓練並鼓勵藥師加入共照網及取得 CDE (certified diabetes educator) 資格,期許於2014年6月台灣藥師就能準備好了!
關鍵字: 糖尿病、藥師、共照網、shared care、CDE
壹、背景
根據國際糖尿病聯盟 (International Diabetes Federation, IDF) 最新公告,2013年全球有3億8千2百萬糖尿病人,預計2035年會增加到5億9千2百萬,中國、印度及美國人數分列前3名。患病年齡層以40-59歲占最多 (圖一)1。全球未確診比例46%,但台灣因為有健保成人健檢,預估約25%。台灣健保署資料公告糖尿病用藥者160萬人,加上25%未確診人數,推估目前已有200萬人有糖尿病。內政部2013年12月統計人口數共有23,373,5172,盛行率8.56%,每11人就有1人是糖尿病。糖尿病是國人去年10大死因的第5位3,總醫療支出為正常人的4.3倍。
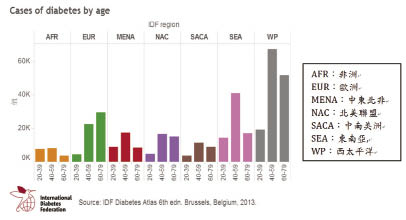
圖一 IDF公布2013年全球20~79歲糖尿病輿圖 (IDF-ATLAS)
糖尿病是一個全球性的公共衛生問題,病程緩慢漸進且無明顯症狀,診斷前平均有4-7年潛在病史,許多病人拒絕接受積極治療而產生併發症,除影響生活品質外,經濟負擔也相當大。在無法治癒的條件下,對病人是相當大的衝擊,病人必須長期配合做好自我管理改善自身健康,但這不容易,因糖尿病涉及層面不僅是醫療而已。北卡萊羅納大學 Fisher 教授提到,即使糖尿病人平均每人每年有多達6個小時跟醫生會面,仍有8,754小時得靠自己。文獻指出病人在「實際使用藥物」與「達到最佳藥物治療目標」存在一大段差距4;據藥師全聯會統計,國人丟棄藥品高達36公噸/年,浪費金額達3億5,而退回藥品中不乏糖尿病用藥,甚至是昂貴未開封的胰島素。逾半數病人對胰島素有錯誤迷思,54%誤以為打胰島素會失明或洗腎,因此領藥後能少打就少打,故而我國糖化血色素達標 (< 7%) 僅34.5%。
糖尿病照護是強調全方位、跨層級 (初級與次級醫療)、跨專科 (家醫科或一般科)、跨專業 (醫師、藥師、營養師、護理師、公衛人員) 的團隊共同照護 (diabetes shared care model)。1953年,英國 Walker 首次提出由醫院護理人員與社區公衛護理人員,共同合作照護糖尿病人。為了朝向以病人為中心的照顧 (patient-centered care model) 及藥物管理,美國藥師教育早在1960年就有了相當大的變化,糖尿病治療團隊 mini-clinic 還是在1970年後才逐漸發展的。1990年,學者 Hepler 和 Strand 創造了藥事照護 (pharmaceutical care) 名詞,強調對病人的直接照顧,透過此一代表性文章的發表,啟動藥師與其他醫療團隊合作的概念6,7;美國臨床藥學大學 (American college of clinical pharmacy) 於1997年首次發表共同合作的藥物治療管理 (collaborative drug therapy management, CDTM) 聲明文件,是跨領域、跨專科互動的過程。針對糖尿病照護之專科藥師,根據美國國家糖尿病衛教資格認證委員會 (National certification board for diabetes educators) 的資料,2008年通過合格糖尿病衛教師 (CDE) 的人數,藥師就占了4.5%。
藥師為何是重要的?因為在糖尿病照護中,藥師花在病人的時間比其他醫療照護提供者多了7倍,此外藥師是相關用品專業提供者6。北卡羅萊納州計畫,提出藥師在介入糖尿病照護6個月後,有24%的病人 A1C 達標 (< 7%)、急診就醫為全國平均值的1/3。這樣的成績是如何做到的?這得歸功於藥師提供多樣客製化服務,包括藥物問題可獲得解答、協助設定並監測治療目標、教導血糖機操作、提升配合度、執行足部/皮膚/血壓及體重之理學評估、教導血糖/血脂的管理、視需要轉介其他專科醫師4,7。2008年起,針對藥師提供的藥療管理 (medication-therapy management) 也有了給付項目代碼 (pharmacist current procedural terminology codes)。一個病人可能3個月看不到醫師,但藥師可以在這段時間監測血糖,並檢查是否有任何新增藥品、成藥或健康食品,生活型態是否有改變而影響到血糖控制。過程中,藥師與病人可在獨立的諮詢區提供藥物服用輔助工具,不斷正面鼓勵、激活病人自我管理,賦能給病人,進而減低醫療費用。藥師須具備足夠的最新專業知識、足夠的語言和非語言溝通技巧,方能成為管理方案中的關鍵成員。對此,美國最大的專業藥師學會 - APhA,說明藥師參加認證的重要性包括提供患者全面指導、提高藥師信心、更新藥師病理生理知識、熟悉營養及護理重要概念、知道如何運動和控制體重、血糖管理器材及身體評估技能8。
加拿大藥師學會 (Canadian pharmacists association, CPhA) 致力於倡導藥師作為糖尿病保健團隊一員,在加拿大藥師被認為是最具可近性的公衛保健提供者、具有重要且理想的位置、能承擔更大的責任,而政府部門-加拿大公共衛生局也支付藥師照護糖尿病策略所需經費9。澳洲糖尿病照護模式顯著改善病人臨床及全人的照護結果,也肯定社區藥局的貢獻。
貳、我國糖尿病共同照護歷史沿革
一、1990年:台大林瑞祥教授 (曾在加拿大多倫多專攻糖尿病,該處是醫學史上因發現胰島素而榮膺諾貝爾獎的 Banting 醫師,所創設的糖尿病研究中心) 向衛生署提出計畫,成立臺大醫院糖尿病中心,是台灣糖尿病照護發源濫觴。二、1991年,國健局 (現為國健署) 試設糖尿病人保健推廣機構。三、1996年,衛生署賴美淑副署長首次引進英國共同照護 (shared care) 理念,並由宜蘭縣邱淑媞局長及游能俊醫師首次成立蘭陽糖尿病共同照護網,使保健推廣機構的功能和角色進一步深入社區。四、2001年,健保局開始推廣糖尿病醫療給付改善方案試辦計畫,內容是護理指導與諮詢、膳食營養設計、教育與指導及藥事照顧等服務。衛教團隊成員包括三師 (醫師、護理師、營養師)。三師中並未包括藥師,故雖有藥事照顧項目,但成員中沒有藥師又如何確保藥事照顧品質10-12?五、2006年,自糖尿病人保健推廣機構轉型為糖尿病健康促進機構,加強糖尿病預防。自2006年至2013年底已有201家加入健康促進機構13。
以上,不論糖尿病共同照護歷史如何演進,建議的糖尿病衛教團隊醫事人員,三師中藥師未列其中;然就研究顯示藥師提供藥事照護,是糖尿病共同照護中不可或缺的一環。藥物治療方面,藥師是高可近性且專業訓練有素的,但往往沒有得到充分的運用。在此時代洪流中,藥師何其有幸,在中華民國糖尿病衛教學會游能俊理事長的大力支持及藥師公會全國聯合會李蜀平理事長、譚延輝執行長、賴振榕常務的認同及努力擘劃下,終於2013年7月25日,國健署重新頒布包含藥師在內的糖尿病共同照護網醫事人員認證基準 (附錄一),由此開啟藥師介入糖尿病照護的新里程碑。
附錄一 國健署認證基準公告

參、相關給付制度
醫療院所得定期申報管理照護費,支付點數列舉如下13。此外,尚有品質進步獎及卓越獎,每位個案數分別給予500點及1000點獎勵金。
編號 |
診療項目 |
支付點數 |
P1407C |
新收案管理照護費 |
650點/次 一個病人僅能申報1次 |
P1408C |
追蹤管理照護費 |
200 點/次 每年度最多申報3次 |
P1409C |
年度評估管理照護費 |
800點/次 每年度最多申報1次 |
肆、 如何取得團隊衛教人員資格 (以藥師為例)
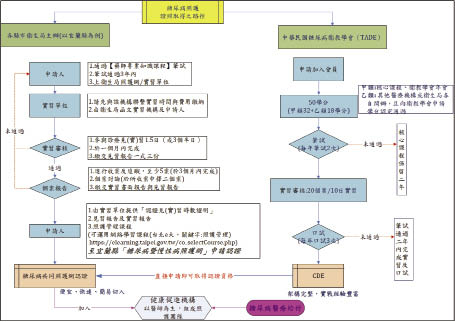
一、經衛福部國健署認定之專業學會 (中華民國糖尿病衛教學會TADE) 認證之糖尿病衛教合格者。二、取得衛生局之共照網認證者 (表一、附錄二)。
核心課程內容除了糖尿病專業知識外,強調的是團隊訓練,重點不只是在藥物,關於情緒管理、溝通技巧占了一半的課程。足夠的語言和非語言溝通技巧,在國外也是同樣地強調。
表一 取得共照網醫事人員資格方式
方式 |
人員 |
電腦筆試 (縣市衛生局) |
照護管理課程 (縣市衛生局) |
個案 討論 |
實習 |
衛教學會 |
CDE |
不需 |
不需 |
不需 |
不需 |
共照網 |
醫師 |
需要 |
4小時 |
1個 |
4小時 |
藥師 |
需要* |
4小時 |
不需 |
1.5天 |
|
護理 |
需要 |
4小時 |
不需 |
2.5天 |
|
營養 |
需要 |
4小時 |
不需 |
2.5天 |
* 可先參加糖尿病衛教學會與藥師公會合辦之32小時核心課程
附錄二 共照網 CDE 健康促進機構-醫療給付
伍、藥師角色
在團隊合作概念下,所有成員共同目標是互相依賴,有明確的特定職責與分攤職責;但專業界線是模糊的,會因臨床實務需求有所調整或互相重疊,角色是混合而非個別分離的,特別是當團隊欠缺某些專業時,其它人員就必須擴充自己本來的傳統角色。所以,藥師不僅需要知道藥物知識,連同醫療、營養、護理及心理諮商皆須深入涉獵。這也是美國 APhA 所強調的持續教育,發揮真正 shared care model 精神。
照顧上強調病人自主管理,提出美國糖尿病衛教學會7項自我照護行為 (AADE 7 self-care behaviors™),如健康吃、多活動、監測、用藥、解決問題、健康調適及降低風險。藥師能扮演角色包括篩選高風險病人、評估目前治療的適切性、強化治療認知、轉介其他醫療人員、追蹤後續狀況。藥師在用藥重要環節上把關,針對藥物交互作用處方評估、肝腎功能的劑量調整、療效濃度監測、不良反應評估及建議、增進服藥順從性、減少藥物相關性問題。若將基層就診病人分為初診及複診,藥師實際上可執行譚延輝執行長設計之醫藥間轉介及回覆單張,而予以靈活運用。
陸、我們的契機及未來規劃
截至2013年7月全台已取得 CDE 證書共有4,394人,藥師132位 (3%),對照國外藥師占所有 CDE 4.5%的比例,我們仍偏低。藥師考照通過率和醫師相近,我們可將目標人數放在和醫師占會員比例相同 (3% vs. 15%),尚有3倍的成長空間,領照人數 (132人 vs. 747人) 尚有5-6倍成長空間 (附錄三)。我們鼓勵所有已取得 CDE 的藥師,今年起可直接加入共照網,無須再修習4小時的照護管理課程。建議藥師儘速聯繫當地衛生局,即可取得共照網證照。但限於藥師一處職業法規,若為獨立藥局則目前尚無法成為機構成員之一,此難題,我相信全聯會於今年7月前將戮力解決。未取得 CDE 證照之藥師,可於修習32小時的學分後 (上課時間表,附錄四),向該地衛生局報名參加電腦筆試 (成績會當場得知,一年二次),並進一步完成實習及修習4小時的照護管理課程,即可取得證照。藥師專業是核心,態度更是價值所在,用心且謙卑地向其他專業學習,鼓勵積極參加剩餘的3場藥師核心課程會是第一步驟。若企業要10倍速成長關鍵絕對是在於開源,藥界也是,現在這個舞台需要藥師積極的投入。
基層院所不易同時聘僱營養師及護理師,但所有藥品處方箋皆須透過藥師調劑及給予藥事照顧指導,因此藥師有發展的舞台,預計社區藥局會第一批介入,藉由和基層醫療單位建立合作轉介機制,共同照護病人。醫院藥師角色則會偏向協助臨床醫療人員對糖尿病人者的藥物照顧。藥局藥師將提升藥師對糖尿病人的照顧責任及廣度。未來我們朝向專業 certificated、credentialing、全人發展,也期待政府機關在相關方案上能給予藥師合理的給付,以便與國際水平接軌。藥師不怕沒機會,就怕機會來了還沒準備好!現在,天時、地利、人和,萬事皆備、只欠東風,而您就是那最重要的東風,各位藥師準備乘勢飛翔吧!
附錄三 各專業人員取得 CDE 分布圖

附錄四 各地區藥師核心開辦課程時間
1. 新北市(最先開辦):102年12月8、15、22、29日。
2. 南部:103年,2月15、16日、3月1、2日。
3. 中部:103年,3月23、30日、4月6、13日。
4. 桃竹苗:103年,4月13、20、27日、5月4日。
誌謝
感謝國健署支持此案,感謝藥界前輩安文彬、葉竹謙、黃畹熒、林子舜、蔡富雄、陳俊傑、陳昭元、董耀天、王人杰 (敬稱略) 居中協商促成,感謝曾中龍秘書長奔走及行文機關,感謝新北市古博仁理事長率先開課,建立上課模式。更感謝,陳合成常務理事、林麗真總編輯對提攜後進的用心。
參考資料:
1. IDF-Atlas: 2013-12-01取自http://www.idf.org/diabetesatlas
2. 內政部統計年報 2013-12-01取自 http://sowf.moi.gov.tw/stat/month/list.htm
3. 衛生福利部統計處: 2013-12-01取自http://www.mohw.gov.tw/cht/DOS/Statistic.aspx?f_list_no=312&fod_list_no=2747
4. Smith, M. Pharmacists' Role in Improving Diabetes Medication Management. Journal of Diabetes Science and Technology (2009) 3: 175-179.
5. 李彩蓮:推動藥品回收 拒成污染源•藥師週刊 1565期,2013年12月1日取自http://www.taiwan-pharma.org.tw/education/index.php?menu=weekly
6. Campbell, K. Focus on the front line: the role of pharmacists in diabetes care. Diabete voice 2005: 50(4): 25-27.
7. Palaian, S., Chhetri, A., Prabhu, M., Rajan, S. and Shankar, P. Role Of Pharmacist In Counseling Diabetes Patients. The Internet Journal of Pharmacology, 2004: 4: 1.
8. American Pharmacists Association. The Pharmacist & Patient-Centered Diabetes Care. Retrieved Dec 1, 2013 http://www.pharmacist.com/pharmacist-patient-centered-diabetes-care)
9. Canadian Pharmacists Association. Diabetes Strategy for Pharmacists,Retrieved Dec 1, 2013 http://www.pharmacists.ca/index.cfm/education-practice-resources/professional-development/diabetes-strategy-for-pharmacists/
10. 邵愛玫:建立藥師在門診第2型糖尿病人的藥事照護模式,碩士論文,台南成功大學臨床藥學研究所,2002; 2-79。
11. 陳麗玲:甜蜜富貴,馬祖地區推動糖尿病共同照護網之經驗研究,碩士論文,台北銘傳大學,2006; 16-19。
12. 黃怡萍:藥師對罹患糖尿病的結核病人進行藥事照護對其血糖控制之成效,行政院衛生署中南區區域聯盟98年研究發展計畫成果報告,2010。
13. 103年度201家健康促進機構名單,2013年12月1日取自http://www.tade.org.tw/place/health.asp
Pharmacist Joining in Diabetes Shared Care
Shu-Mi Chen
Dong-An Pharmacy
Abstract
NHI proclaimed that there are 160 million people taking DM medicines. Plus the undiagnosed, an estimated 200 million people suffered from diabetes. Fisher mentioned that even though DM patients meet their doctors up to 6 hours each year, an additional 8,754 hours are required by the patients themselves. Due to the complexity of this treatment for diabetics by themselves estimating as high as 95%, the situation was addressed. The Department of Health promoted by physicians, dietitians and nurses, led diabetes into a shared care system, however, pharmacists were not included. In 1990, Hepler and Strand created a "pharmaceutical care" term, emphasizing direct care (patient-centered care model) to the patient. This presented a landmark article being published. It also launched the concept of pharmacists in collaboration with other health care teams. Pharmacists in medication therapy, however, is highly accessible and professionally trained, to provide pharmaceutical care to patients. TPA and TADE cooperate closely to bring about the Department of Health enactment for the new system (diabetes shared care network medical personnel certification criteria) on July 25, 2013. The pharmacists involved in diabetes care established a new milestone. The Pharmacists Association has actively pursued education and training. Also, encouraging pharmacists to join in the network and acquire CDE qualification. They hope Taiwan pharmacists will be ready in June 2014!

