摘要
重複用藥導致病人用藥安全備受威脅,也是造成我國健保醫療資源浪費的重要原因之一。雖然國內各醫療院所均有建置藥品警訊系統,但是各家院所的藥品比對基礎並無統一標準,僅能改善單一院所或同醫療體系各院區之間的重複用藥發生率,難以避免病人跨院重複用藥之情況。南部某醫院於2007年將解剖學-治療學-化學分類系統 (Anatomical Therapeutic Chemical Classification System, ATC Classification System) 導入藥品警訊系統後,結果能降低重複用藥發生率達75% (p = .000),成效頗為顯著。如果能將 ATC 分類系統推展到所有醫療院所,同時配合健保 IC 卡讀卡機制或運用雲端科技建構個人用藥紀錄,應該確定可以有效改善跨院重複用藥的現象。
關鍵字: 重複用藥、ATC 分類系統、藥品警訊系統、therapeutic duplications、ATC Classification System、computerized drug alert system
壹、前言
隨著病人年齡增加,多重用藥的現象也越普遍,此現象可能造成病人服藥順從性不佳1。近年研究指出,複方藥品與合併使用同成分之單方藥品相比,其療效及副作用發生率並沒有差異,但可顯著提高病人服藥順從性2,3。因此,越來越多複方藥品被醫療院所使用,希望藉此降低病人服藥次數及數量,進而提高病人服藥順從性。然而,複方藥品使用率的增加,卻也造成重複用藥的潛在的風險,在醫院評鑑暨醫療品質策進會 (簡稱醫策會) 發布的台灣病人安全通報系統 (Taiwan Patient safety Reporting system, TPR system) 警示訊息–複方藥可能造成病人重複用藥4,即對這類情況提出了說明與建議。
南部某醫院藥品警訊系統於2013年1月再度改版完成,其新增功能為針對複方藥品進行成分比對,降低醫師開立複方藥品時,無意間造成同成分或同藥理作用重複用藥之情形。本計畫之目的即為評估藥品警訊系統改進後,是否能有效降低重複用藥的現象。
貳、材料與方法
一、研究方法與收案
(一) 重複用藥定義:同一日開立之藥品醫令,成分或藥理作用相同者。(二) 採取回溯性病例對照研究,資料來源為南部某醫院2006年1月至2013年6月門急診異常事件通報系統登錄案例及含藥處方箋數,內容為未造成傷害之事件 (error present but no harm event) 與跡近錯失 (error not present near miss) 事件。(三) 於上述案例中篩選通報類別為藥物事件者。(四) 篩選錯誤發生階段為醫囑開立錯誤者。(五) 篩選錯誤原因為重複用藥者。(六) 篩選錯誤品項為同成分或藥理作用相同者,並以這類案例為觀察值。
二、強化藥品警訊系統功能
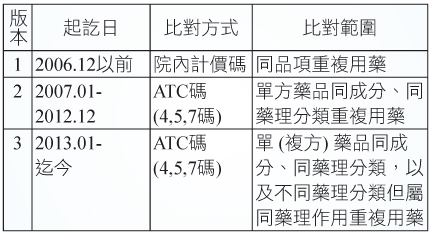
醫令系統之重複用藥警訊經過兩次改版,改版時程表如表一。
表一 重複用藥警訊改版時程表
(一) 藥品基本檔建構 ATC 分類系統
南部某醫院之藥品警訊系統於2007年改以解剖學-治療學-化學分類系統 (Anatomical Therapeutic Chemical Classification System, ATC Classification System) 進行藥品比對。這種模式用於單方藥品比對成效良好,可依照系統管理者設定比對階層,發現狹義 (ATC 七碼相同,表示成分相同) 及廣義 (ATC 五碼或四碼相同,表示藥理作用相同) 的重複用藥 (圖一),再藉由電腦系統針對使用者提出各項警示或限制訊息,以減少不當處方之開立。
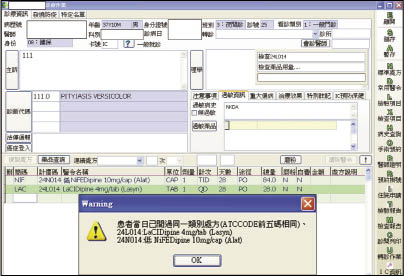
圖一 單方藥品重複用藥警示畫面
因 HIS 系統資料庫藥品基本檔之主鍵 (primary key) 為健保代碼,此種架構會因為藥品換廠或健保碼異動等因素而需要重新建檔,故會導致藥品基本檔及藥品警訊系統之維護不易。於藥品基本檔建構 ATC 分類系統後,雖然無法解決 HIS 系統架構問題,但對藥品本身而言,僅是換廠或健保資料異動,因其成分不變,ATC 碼亦不變。如此一來,藥品警訊系統可不再因為藥品換廠或健保碼異動等干擾因素而需要不斷地更新,亦可大幅降低系統維護者之工作負荷,消除藥品警訊系統未即時維護而失效之可能性。
(二) 藥品警訊系統建構藥品複方暨相關成分比對功能
南部某醫院重複用藥發生率於2012年出現異常增加現象,在21件重複用藥案例中,除3件為病人跨科就診且適逢電腦系統故障導致醫師未發現外,另複方藥品重複用藥為8件 (已排除因劑量調整而併用之案例)、ATC 分類不同但藥理作用相同之單方藥品重複用藥為4件,此12件案例為以往皆未曾發生,此為當時藥品警訊系統之盲點。另因院內複方藥品項目持續增加,使用率逐漸提高,為避免醫師無意間開立同成分或同藥理作用的複方藥品,除了持續對相關人員辦理教育訓練外,資訊系統的強化也是勢在必行。
「藥品複方暨相關成分比對功能」於2013年1月上線,新增比對範圍如下:1.單方藥品+複方藥品:以個別成分交叉比對 (圖二)。2.複方藥品+複方藥品:以個別成分交叉比對 (圖三)。3.藥理作用相同但 ATC 碼不同者:部分藥品如 doxazosin 與 tamsulosin 均屬 α-blockers,可用於治療前列腺肥大症,但其 ATC 碼卻分別歸類於心血管系統 (doxazosin, C02CA04) 與生殖泌尿系統 (tamsulosin, G04CA02),若依 ATC 比對模式,此種現象即會被系統誤判為合理處方。為預防這類情況發生,可將藥理作用相同但 ATC 碼不同的藥品於系統上建立關聯性,應為目前較理想的解決方案,透過資料庫進行比對,即可對使用者提出不當用藥之警示 (圖四)。
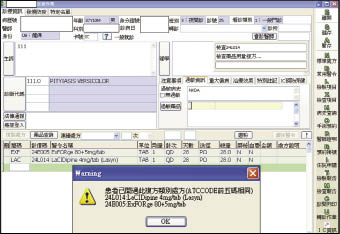
圖二 單方+複方藥品重複用藥警示畫面
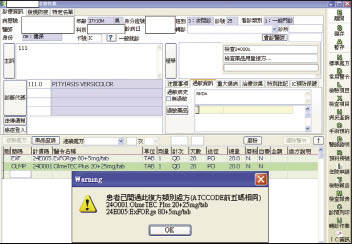
圖三 複方+複方藥品重複用藥警示畫面
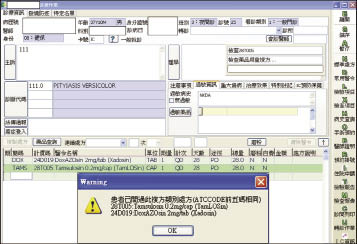
圖四 藥理作用相同但 ATC 碼不同之重複用藥警示畫面
三、數據收集
回溯性收集2006年1月至2013年6月重複用藥通報案例 (成分或藥理作用相同),經由同時期門急診含藥處方箋數換算,取得歷年重複用藥發生率。
四、統計分析
由 SPSS 統計軟體12.0版進行分析,以描述性統計來分析歷年重複用藥發生率,以卡方同質性 (test of homogeneity proportions) 檢定資訊系統介入後,重複用藥發生率是否有所差異。
參、結果
自2006年1月至2013年6月,門急診共開立1,739,823筆含藥處方箋,重複用藥共103件,發生率為0.00592%。在藥品警訊系統導入 ATC 比對模式之前一年 (2006年),門急診含藥處方箋共256,627筆,重複用藥案例為39件 (0.01520%);2007年導入 ATC 分類系統後,門急診含藥處方箋共266,872筆,重複用藥案例降為10件 (0.00375%)。相較於2006年以院內計價碼進行系統性重複用藥比對,藥品警訊系統導入 ATC 比對模式可降低重複用藥發生率達75% (p = .000)。在效果維持方面,自2007年1月至2013年6月,門急診重複用藥發生率均比基期 (2006年) 為低 (表二)。
表二 2006年1月-2013年6月門急診重複用藥發生率
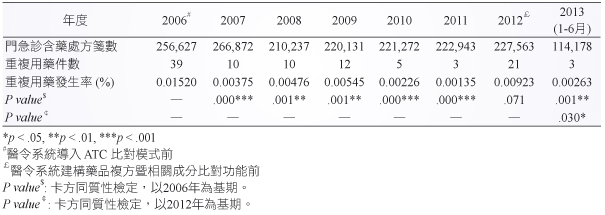
在藥品警訊系統建構藥品複方暨相關成分比對功能前一年 (2012年),門急診含藥處方箋共227,563筆,重複用藥案例為21件 (0.00923%);2013年資訊系統改良後,截至6月底為止,門急診含藥處方箋共114,178筆,重複用藥案例為3件 (0.00263%)。相較於2012年僅能比對單方藥品,導入藥品複方暨相關成分比對功能可降低重複用藥發生率達72% (p = .030) (表二)。在效果維持方面,2013年1-6月重複用藥案例均發生於新系統上線初期(2013年1月),在對全院醫師說明新版藥品警訊系統之操作定義後,2013年2-6月即未再發生複方或同藥理作用藥品重複案例 (圖五)。
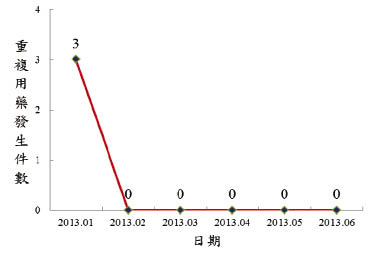
圖五 2013年1-6月門急診重複用藥發生件數
肆、討論
重複用藥導致病人用藥安全備受威脅,也是造成健保醫療資源浪費的重要原因之一。2013年1月台灣醫療改革基金會 (簡稱醫改會) 於監察院諮詢會議指出,台灣於2006-2008年三高疾病 (高血壓、糖尿病、高血脂) 跨院重複用藥金額達27億元,這些金額尚未包含診所的重複處方及潛在的藥害代價。另外,醫改會也認為其根本原因為健保 IC 卡用藥登錄、查核功能不彰,加上民眾自我紀錄用藥、家庭藥師不普及所致5。
目前國內健保 IC 卡用藥紀錄欄位有醫令類別、藥品編號 (健保碼)、藥品名稱 (商品名)、每次量、用法、天數、總量與過敏藥品,即使每次看診或領藥均插卡讀取用藥紀錄,也會因為下列原因導致藥品辨識度不足:(1) 電腦系統只能以健保碼進行比對,僅能發現同品項重複用藥,藥品廠牌或劑量不同即無法比對;(2) 藥品名稱以商品名標示,醫師與藥師無法知悉每家藥廠之商品名,難以即時判斷是否重複處方。因此,以目前健保 IC 卡之用藥紀錄進行重複用藥查核,並無法有效減少重複用藥發生率。
本研究發現,如以藥品 ATC 分類代碼取代院內計價碼進行重複用藥比對,結果可降低重複用藥發生率達75%,成效頗為顯著 (p = .000)。在平行展開方面,亦可以將 ATC 分類系統運用於過敏藥品警示、藥品交互作用警示等用途,同時建構定義日劑量 (Defined Daily Dose, DDD) 資料庫,避免醫師開立不適當處方。妥善利用資訊系統來減少可預防的醫療錯誤,除了可以提高病人用藥安全之外,也能減少醫療資源的浪費。
目前國內醫療院所雖均有建置各項藥品警訊系統,但是各院所其藥品比對基礎並無統一標準,難以避免病人跨院重複用藥之情況。為解決上述現象,未來可能發展的方向如下:(1) 將藥品 ATC 分類代碼寫入健保 IC 卡,由各醫療院所自行建構重複用藥比對系統;(2) 運用雲端科技建構個人藥歷,由中央主機或各醫療院所終端機進行重複用藥比對。雖然此兩方法各有優缺點,目前仍受限於硬體設備或網路頻寬而不易執行,但若能克服目前限制,就能有效改善跨院重複用藥的現象。
伍、誌謝
感謝郭綜合醫院提供研究經費 (102-O-18)、國立成功大學醫學院附設醫院第一人體試驗委員會提供審核意見 (A-ER-102-158)。
參考資料:
1. 謝美芬、顏兆雄(2009)。老人多重用藥。家庭醫學與基層醫療,10,351-5。
2. 王心瑜、劉人瑋、王春玉(2010)。某醫學中心門診第二型糖尿病處方口服複方降血糖藥物療效及合理性分析。台灣臨床藥學雜誌,4,19-31。
3. Gupta AK, Arshad S, Poulter NR. Compliance, safety, and effectiveness of fixed-dose combinations of antihypertensive agents: a meta-analysis. Hypertension 2010;55:399-407.
4. 台灣病人安全通報系統(TPR)警示訊息-複方藥可能造成病人重複用藥。醫策會網站-出版專區。民102年7月3日,取自:http://www.tpr.org.tw/images/pic/files/2011-10-A_複方藥可能造成病人重複用藥_201201111140.pdf
5. 健保三多─「看病多、拿藥多、檢查多」的迷思與真相。醫改會網站-醫改資料庫。民102年7月3日,取自:http://www.thrf.org.tw/Page_Show.asp?Page_ID=1655
Evaluating the Computerized Drug Alert System for Therapeutic Duplications
Wen-Hsiung Cheng1, Hsu Shih-Yuan2
Department of Material Management, Kuo General Hospital1
Department of Nursing, National Tainan Institute of Nursing2
Abstract
Therapeutic duplications may result in patient medication safety being threatened. They are also one of the main causes of the waste in terms of NHI resources. Although health care institutions around Taiwan have all installed computerized drug alert systems, due to the absence of a uniform method of drug comparison, it is only possible to reduce the incidence of therapeutic duplications at individual institutions or at institutions that are within the same electronic healthcare system. Specifically; it is very difficult to prevent duplicate prescription of medication when patients visit multiple clinics in different areas. In 2007, a hospital in South Taiwan integrated the Anatomical Therapeutic Chemical (ATC) Classification System into its own drug alert system and this effectively reduced the incidence of therapeutic duplications by 75% (p = 0.000), which is highly significant. If the ATC Classification System could be introduced in all healthcare institutions, while at the same time establishing the storage of personal medication records on the NHI IC card or through Cloud Technology, the incidence of therapeutic duplication as a result of patients visiting multiple clinics will very likely be reduced significantly.

