摘要
維生素K拮抗劑難以掌控,此與其頻繁發生的不良事件息息相關。雖然 warfarin 已被證實可有效降低中風風險,但需要熟練的劑量控制技巧以及良好醫病溝通,才能達到最佳的抗凝血效果。維生素K拮抗劑的作用機轉,主要作用在維生素K合成路徑中的特定酶,會導致數個凝血因子 (如:II、VII、IX和X等因子) 的凝血機能減低,進而達到抗凝血效果。而新抗凝血劑則直接用在某特定凝血因子,以取得抗凝血效果。這些速效、作用期短不需要監測藥物血中濃度的新製劑,並非沒有使用限制或潛在不良反應。雖然可預測劑量反應,因而不需常規監測,也因較少發生嚴重食物或藥物的交互作用,因此簡化了管控。然而,對個別藥物來說,新製劑的代謝與排除途徑不盡相同,彼此的腎廓清率上也有差異。新抗凝血劑中,口服直接凝血酶抑制劑及第 Xa 凝血因子抑制劑,這兩類藥物是其中發展得最好的。新口服抗凝劑與維生素K拮抗劑有著不同的作用機轉,或許得以將之取代。
關鍵字: anti- factor Xa、oral vitamin K antagonist 、warfarin、low molecular weight heparin
壹、前言
口服維他命K拮抗劑 (oral vitamin K antagonists;VKAs) 雖廣泛使用但仍有困擾,如:起始作用慢、彌補作用 (offset of action)、治療指數狹窄、交互作用繁複及無法預測療效等,所以需定期監測及調整劑量。對低分子量肝素 (low molecular weight heparin;LMWH) 而言困擾同樣存在,包括:給藥途徑須注射、間接作用模式、併發症、肝素誘導血小板低下症 (heparin-induced thrombocytopenia) 及骨質疏鬆 (osteoporosis) 等,長期使用可能造成負面影響。由於上述舊製劑確實存在使用限制,因此深入了解優缺點將有助於判斷是否需更換新製劑。
貳、新舊製劑作用機轉差異
凝血機轉分為內在和外在路徑,外在路徑是指內皮損傷後暴露的第 III 因子與第 VII 因子形成複合物,使 IX 及X凝血因子活化的過程。內在路徑則是從 XII、XI、IX 到第X凝血因子活化的過程。凝血因子X是凝血酶 (thrombin) 形成的速率決定步驟,凝血酶使纖維蛋白原 (fibrinogen) 轉換成纖維蛋白 (fibrin),最後纖維蛋白分子交錯形成血塊。VKAs 作用於維他命K合成路徑的酵素,導致凝血因子 II,VII,IX 及X功能減低,而新製劑如:dabigatran etexilate、rivaroxaban 及 apixaban 鎖定特定凝血因子並直接抑制使血栓治療戲劇性改變 (圖一)。
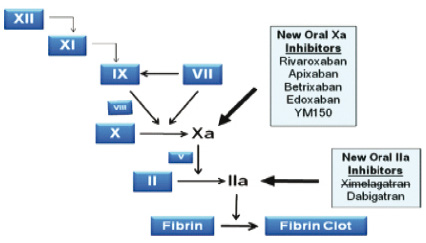
圖一 新製劑之作用機轉與其標的因子
新製劑數小時內就可達尖峰最大效果,可預期藥物反應不需要常規監測,較少發生食物與藥物或藥物與藥物之重大交互作用。但新製劑彼此代謝及排泄途徑卻顯著不同 (表一)1。
表一 warfarin 與第十凝血因子抑制劑之特性比較
|
warfarin |
rivaroxaban |
apixaban |
dabigatran etexilate |
作用標的 |
Vitamin K epoxide reductase |
凝血因子Xa |
凝血因子Xa |
凝血酶 |
前驅藥 |
無 |
無 |
無 |
有 |
生體可用率 |
大於95% |
大於 80% |
大於 50% |
接近6% |
藥物達尖峰時間T (max) |
76-96小時 |
2.5-4 小時 |
3 小時 |
2小時 |
半衰期 |
40小時 |
健康者 5-9小時 老年人9-13小時 |
8-15小時 |
14-17 小時 |
藥物監測 |
調控 INR |
不需要 |
不需要 |
不需要 |
投藥間隔 |
一天一次 |
一天一次或兩次 |
一天兩次 |
一天一次或兩次 |
代謝及清除 |
CYP 2C9, 3A4,1A2 |
CYP 3A4, 66%經腎, 33%經糞便 |
CYP 3A4, 75%經糞便 25%經腎 |
80%經腎, 20%經糞便 |
藥物交互作用 |
CYP 2C9, 3A4,1A2 |
Potent CYP3A4 & |
Potent CYP3A4 & |
P-glycoprotein |
參、藥品個論
一、Dabigatran Etexilate
Ximelagatran 是第一個完成第三期臨床試驗的口服凝血酶直接抑制劑卻因肝毒性被終止發展。Dabigatran etexilate 類似 ximelagatran,是前驅藥,一天服用一到兩次,屬競爭性凝血酶直接抑制劑。生體可用率為6.5%,起始作用時間約兩小時,半衰期約14-17小時;80%經腎排除,腎清除率小於30 mL/hr 不建議選擇。常見副作用是消化不良 (dyspepsia) 明顯比 warfarin 常見。此胃腸道不良反應是由結構中酒石酸核心 (tartaric acid core) 所致,因此需要低 Ph 值環境以利藥物吸收。目前沒有證據顯示其具有類似 ximelagatran 的肝毒性。
二、Rivaroxaban
Rivaroxaban 是口服用藥,直接抑制第 Xa 凝血因子,一天服用一次至兩次,本身不是前驅藥。起始作用時間為2.5至4個小時,半衰期為5至9個小時。部分由 cytochrome P450 (CYP) 3A4代謝,部分腎臟及糞便等途徑清除。在 EINSTEIN 試驗已發現 rivaroxaban 深層靜脈血栓復發率為1.3%,安慰劑則為7.1% (P < 0 .0001)。重大出血發生率為0.7% (P = 0.106),安慰劑沒有發生,兩組均未發生致命或重要關鍵部位出血。
三、Apixaban
Apixaban 是口服用藥,直接抑制第 Xa 凝血因子,每天兩次。作用起始時間3小時,半衰期8-15小時,部分由 CYP 3A4代謝,因此同時投與強力的 CYP3A4抑制劑 (例如:ketoconazole,ritonavir) 會導致此藥清除受阻。
肆、臨床應用比較
一、 全髖或膝關節成形術 (total hip or knee arthroplasty )
全髖或膝關節成形術與發生致命靜脈血栓有關聯性。根據實證臨床指引 (current evidence-based clinical guidelines) 建議:此類手術投予抗凝血劑。全髖或膝關節成形術之病人被建議至少接受10天之血栓栓塞預防性投藥,若為治療用途更應持續治療達35天2。Dabigatran etexilate、rivaroxaban 及 apixaban 等藥物與 enoxaparin 相比 (每天一次40 mg),預防靜脈血栓效果相當或更具優越性,且重大出血事件比例也相當。所謂重大出血事件定義是指急性且臨床上明顯出血伴隨一個或多個以下事件:血紅蛋白 (haemoglobin) 24小時內減少2 g/dL 或更多;輸血大於或等於兩單位袋裝紅血球;關鍵部位出血 (例如:顱內、椎管內、眼內、心內、或腹膜內出血);手術部位出血需額外手術或介入;伴隨腔室症候群的肌肉內出血或致命性出血。
(一) Dabigatran etexilate 與 enoxaparin 的比較
在預防整體靜脈栓塞事件 (total venous thromboembolic events) 及各種原因死亡率 (all-cause mortality) 方面,每日一次 dabigatran etexilate,不論150 mg 或220 mg 與每日一次 enoxaparin 40 mg 相比,均顯示前者具非劣效性 (non-inferiority) (p < 0.05) (圖二)。
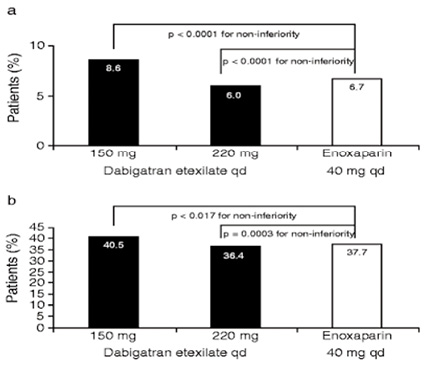
圖二 (a) 整體靜脈栓塞事件 (b) 各種原因死亡率之比較
但若根據 RE-MOBILIZE 試驗 (DVT Prevention in Knee Arthroplasty in North American Trials)。每日一次 dabigatran etexilate 不論150 mg 或220 mg 與每日兩次 enoxaparin 30 mg 相比時,後者具有優勢 (表二)。對全髖或膝關節成形術病人而言,每日一次 dabigatran etexilate 不論150 mg 或220 mg 與每日一次 enoxaparin 40 mg 相比,重大出血事件 (major bleeding events) 沒有統計學上顯著意義 (p > 0.05)。
表二 比較新一代抗凝血劑在髖或膝關節成形術之臨床試驗結果
試驗 |
dabigatran 劑量 |
對照組劑量 |
主要效益評估結果 |
主要安全性評估結果 |
(一) dabigatran etexilate |
||||
RE-MODEL |
150 mg 或 220 mg QD |
術前 enoxaparin 40 mg QD |
dabigatran 與 enoxaparin 相比無劣勢 |
150 mg: 1.3%;220 mg: 1.5%,enoxaparin: 1.3% |
RE-NOVATE |
150 mg 或 220 mg QD |
術前 enoxaparin 40 mg QD |
dabigatran 與 enoxaparin 相比無劣勢 |
150 mg: 1.3%; 220 mg: 2%, enoxaparin: 1.6% |
RE-MOBILIZE |
150 mg 或 220 mg QD |
術後 enoxaparin 30 mg BID |
enoxaparin 與 dabigatran 相比具優勢 |
150 mg: 0.6%; 220 mg: 0.6%, enoxaparin: 1.4% |
(二) rivaroxaban |
||||
RECORD-1 |
10 mg QD |
術前 enoxaparin 40 mg QD |
rivaroxaban: 1.1% enoxaparin: 3.7% p < 0.001 |
rivaroxaban: 0.3%, enoxaparin: 0.1%, p = 0.18 |
RECORD-2 |
10 mg QD |
術前10-14天,enoxaparin 40mg QD,接著用安慰劑 |
rivaroxaban: 2% enoxaparin: 9.3% p < 0.0001 |
rivaroxaban: < 0.1%, enoxaparin: < 0.1%, p = 1 |
RECORD-3 |
10 mg QD |
術前 enoxaparin 40 mg QD |
rivaroxaban: 9.6% enoxaparin: 18.9% p < 0.001 |
rivaroxaban: 0.6, enoxaparin: 0.5%, p = 0.77 |
RECORD-4 |
10 mg QD |
術前 enoxaparin 30 mg BID |
rivaroxaban: 6.9% enoxaparin: 10.1% p = 0.012 |
rivaroxaban: 0.7% enoxaparin: 0.3%, p = 0.11 |
(三) apixaban |
||||
ADVANCE-1 |
2.5 mg BID |
術後 enoxaparin 30 mg BID |
apixaban: 9%, enoxaparin: 8.9% (RRR 1.02; 95%CI 0.78-1.32; p = 0.06) |
apixaban: 0.7%, enoxaparin: 1.4%, p = 0.053 |
ADVANCE-2 |
2.5 mg BID |
術前 enoxaparin 40 mg QD |
apixaban: 15%,enoxaparin: 24% (RRR 0.62; 95%CI 0.51-0.74; p < 0.0001) |
apixaban: 0.60%, enoxaparin: 0.93%, p = not significant |
ADVANCE-3 |
2.5 mg BID |
術前 enoxaparin 40 mg QD |
apixaban: 1.4%,enoxaparin: 3.9% (RRR 0.36; 95%CI 0.22-0.54; p < 0.0001) |
apixaban: 0.82%, enoxaparin: 0.68%, p = not significant |
*主要效益評估是指對深層靜脈血栓及全成因致死率之評估 *主要安全評估是指重大出血 |
||||
(二) Dabigatran etexilate 與 warfarin 的比較
臨床試驗包括 RE-COVER (治療急性深層靜脈血栓) 及 REMEDY (深層靜脈血栓的延續治療)。RE-COVER 以每日兩次 dabigatran etexilate 150 mg 與 warfarin (international normalized ratio;INR 2-3) 比較,新生成深層靜脈血栓案例 dabigatran 有2.4%而 warfarin 有2.1%。重大出血發生率,dabigatran 與 warfarin 分別為1.6%及1.9%。
(三) Rivaroxaban 與 enoxaparin 的比較
對全髖或膝關節成形術而言,enoxaparin 不論每日一次40 mg 或每日兩次30 mg 與每日一次 rivaroxaban 10 mg 相比,對預防深層靜脈血栓、肺栓塞或死亡發生都有統計學上顯著差異。結果顯示 rivaroxaban 較 enoxaparin 事件發生百分率 (Events%) 為低 (p < 0.05)。所以每日一次 rivaroxaban 10 mg 較 enoxaparin (不論是每日一次40 mg 或是每日兩次30 mg) 的預防效果更好(表二)。重大出血事件百分率在組間沒有統計學上顯著差異 (p > 0.05),顯示兩藥出血機率相當。所有 RECORD 試驗均發現不論短期或長期治療都有預防深層靜脈血栓效果,儘管 enoxaparin 也有類似特性但 rivaroxaban 更具優勢。另外 RECORD-2試驗發現停用 rivaroxaban 後出現心血管事件 (0.4 vs 0% with enoxaparin) 但案例不多不具意義。
(四) Apixaban 與 enoxaparin 的比較
ADVANCE-1為膝關節置換病人分別投與 apixaban 每日兩次2.5 mg 及 enoxaparin 每日兩次30 mg,為期10–14天。ADVANCE-2則是膝關節置換病人分別投與 apixaban 每日兩次2.5 mg 及每日一次 enoxaparin 40 mg,同樣為期10–14天。結果顯示 ADVANCE-1藥效雖然沒有統計學上顯著差異 (p = 0.06),但 ADVANCE-2發生深層靜脈血栓,非致命性肺栓塞及所有成因致死的病人百分率 (patient%) 較少,具有統計學上顯著差異 (p < 0.0001)(圖三)。
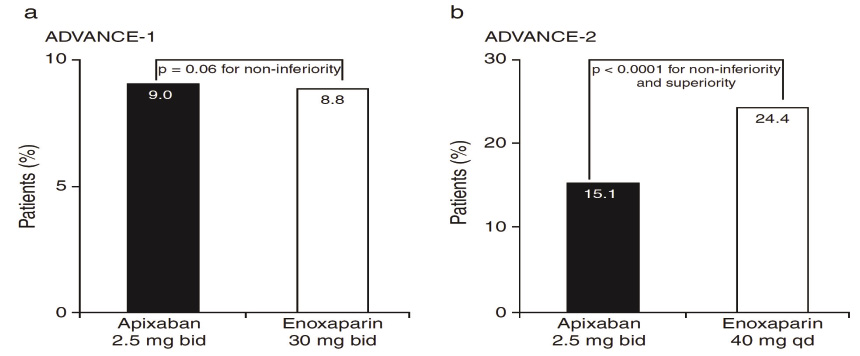
圖三 (a) 深部靜脈血栓 (b) 非致命性肺栓塞及所有成因致死病人百分率之比較
重大出血事件方面,apixaban 每日兩次2.5 mg 與 enoxaparin 每日兩次30 mg 或每日一次 40 mg 相比均顯示病人百分率較低。儘管 ADVANCE-2不具統計學上顯著意義 (P = 0.30014) 但 ADVANCE-1試驗卻有 (P = 0.05)。ADVANCE-1無法證實 apixaban 無劣勢,雖然證據顯示整體出血情況明顯比 enoxaparin 少 (0.7 vs 1.4%;P = 0.05)。然而,ADVANCE-2及 ADVANCE-3 (膝及髖關節手術) 發現,apixaban 比 enoxaparin (手術前12小時皮下注射 40 mg) 更優 (表二)。
二、心房纖維顫動
心房纖維顫動 (atrial fibrillation) 為中風危險因子之一3。CHADS2 score 是目前最好的中風危險因子預測公式4。(CHADS2:C代表鬱血性心臟衰竭;H代表高血壓;A代表超過75歲;D代表糖尿病;S2代表曾有中風史或短暫性腦缺血發作)。維他命K拮抗劑預防非瓣膜性 (non-valvular) 心房纖維顫動病人發生中風高度有效。Warfarin 證實可以降低64%的中風風險5。Warfarin 被建議應用在中至高度 AF 風險族群,而 aspirin 則被建議用於低 AF 風險族群6。但 warfarin 劑量調整需要密集醫病溝通,否則病人將處於嚴重血栓的高度風險,新抗凝血劑可化解此困擾,以下是新製劑與當前臨床用藥之比較:
(一) Dabigatran etexilate 及 warfarin 的比較
RE-LY 試驗以 dabigatran etexilate 與 warfarin 比較。主要結果評估是指全身性栓塞或是發生中風 (包括出血性中風)。安全結果評估是以重大出血,定義為血紅蛋白 (hemoglobin) 至少降低2 g/dL,至少輸血兩單位全血或在關鍵部位或器官有出血症狀。每天兩次 dabigatran etexilate 150 mg 發生中風或全身性栓塞比率明顯比 warfarin 低 (P = 0.001 for superiority),但每天兩次110 mg 與 warfarin 相比卻沒有優勢 (P = 0.34 for noninferiority)。雖然 dabigatran etexilate110 mg 與 warfarin 相比重大出血明顯較低 (P = 0.003),但 dabigatran etexilate 150 mg 與 warfarin 相比則沒有差異 (P = 0.31)。兩種劑量與 warfarin 相比都可以讓顱內出血 (intracranial hemorrhage) 機率顯著降低,但也會導致心肌梗塞 (myocardial infarctions)機率增加,儘管只對每日兩次 dabigatran etexilate 150 mg 有統計上顯著意義,其他比較詳見表三。
表三 RE-LY 試驗研究對象特性
特徵 |
Dabigatran 110 mg BID |
Dabigatran 150 mg BID |
warfarin |
Dabigatran 110 mg vs warfarin RR;95%信賴區間 |
Dabigatran 150 mg vs warfarin RR;95% 信賴區間 |
中止 (%) |
21 |
21 |
17 |
p < 0.001 |
p < 0.001 |
中風或全身性栓塞 (%/年) |
1.53 |
1.11 |
1.69 |
0.91 (0.74-1.11), p = 0.34 |
0.66 (0.53-0.82), p < 0.001 |
重大出血 (%/年) |
2.71 |
3.11 |
3.36 |
0.8 (0.69-0.93), p = 0.003 |
0.93 (0.81-1.07), p = 0.31 |
顱內出血 (%/年) |
0.23 |
0.3 |
0.74 |
0.31;p < 0.001 |
0.40;p < 0.001 |
胃腸道出血 (%/年) |
1.12 |
1.51 |
1.02 |
1.10 (0.86-1.41), p = 0.43 |
1.50 (1.19-1.89), p < 0.001 |
致命性出血 (%/年) |
1.22 |
1.45 |
1.8 |
0.68 (0.55-0.83), p < 0.001 |
0.81 (0.66-0.99), p = 0.04 |
急性心肌梗塞 (%/年) |
0.72 |
0.74 |
0.53 |
p = 0.07 |
p = 0.048 |
致死率 (%/年) |
3.75 |
3.64 |
4.13 |
p = 0.13 |
p = 0.051 |
(二) Rivaroxaban 與 warfarin 的比較
有一研究比較兩者預防發生中風及全身性栓塞的效果。發現在計劃性接受治療族群中,rivaroxaban 發生中風或全身栓塞有188人 (每年1.7%),而 warfarin 有241人 (每年2.2%),其非劣勢分析具統計學上顯著意義 (P < 0.001 for noninferiority)(表四)。臨床相關重大及非重大出血不具統計學上顯著差異 (P = 0.44)。重大出血比例分別是3.6%及3.4%,但不具統計學上顯著差異 (P = 0.58)。Rivaroxaban 較常見血色素 (hemoglobin) 濃度減少大於或等於2 g/dL 及輸血情況,但致命性出血及危急性解剖學部位出血則較少發生。Rivaroxaban 發生顱內出血明顯少於 warfarin,每年0.5% vs. 0.7%具統計學上顯著差異 (P = 0.02)。腸胃道重大出血事件在 rivaroxaban 組較為常見有224件 (3.2%) warfarin 組則有154件 (2.2%),具統計學上顯著差異 (P < 0.001)。
表四 Rivaroxaban 與 warfarin 在中風或全身性栓塞等主要終點的比較
研究族群 |
rivaroxaban |
warfarin |
Hazard Ratio (95% CI) |
P 值 |
|||
事件數 |
事件率 no./100病人年 |
事件數 |
事件率 no./100病人年 |
無劣勢 |
優勢 |
||
計劃性分析,接受治療族群 |
188 |
1.7 |
241 |
2.2 |
0.79 (0.66-0.96) |
< 0.001 |
|
安全性,接受治療族群 |
189 |
1.7 |
243 |
2.2 |
0.79 (0.65-0.95) |
|
0.02 |
意圖治療族群 |
269 |
2.1 |
306 |
2.4 |
0.88 (0.75-1.03) |
< 0.001 |
0.12 |
治療期間 |
188 |
1.7 |
240 |
2.2 |
0.79 (0.66-0.96) |
|
0.02 |
中止後 |
81 |
4.7 |
66 |
4.3 |
1.10 (0.79-1.52) |
|
0.58 |
首要安全終點: 重大及非重大臨床相關出血事件 |
1475 (20.7) |
14.9 |
1449 (20.3) |
14.5 |
1.03 (0.96-1.11) |
0.44 |
|
1.重大出血 |
|
|
|
|
|
|
|
1.1任何 |
395 (5.6) |
3.6 |
386 (5.4) |
3.4 |
1.04 (0.90-1.20) |
0.58 |
|
1.2血色素減 少≧2 g/dL |
305 (4.3) |
2.8 |
254 (3.6) |
2.3 |
1.22 (1.03-1.44) |
0.02 |
|
1.3輸血 |
183 (2.6) |
1.6 |
149 (2.1) |
1.3 |
1.25 (1.01-1.55) |
0.04 |
|
1.4危及性出血 |
91 (1.3) |
0.8 |
133 (1.9) |
1.2 |
0.69 (0.53-0.91) |
0.007 |
|
1.5致命性出血 |
27 (0.4) |
0.2 |
55 (0.8) |
0.5 |
0.50 (0.31-0.79) |
0.003 |
|
2.顱內出血 |
55 (0.8) |
0.5 |
84 (1.2) |
0.7 |
0.67 (0.47-0.93) |
0.02 |
|
3.非重大臨床 相關出血 |
1185 (16.7) |
11.8 |
1151 (16.2) |
11.4 |
1.04 (0.96-1.13) |
0.35 |
|
伍、討論
新口服抗凝血劑優點包括快速、可預期療效及較少交互作用。然而潛在缺點如半衰期較短突顯出服藥順從性格外重要,中風的可怕只有發生後才會被突顯,病人可能沒有完全意識到按時服藥的重要性,反觀 warfarin 半衰期長達40小時對順從性不佳的病人能穩定維持抗凝血療效,反而是優點。另外新製劑不需監測可能不利提早發現問題,warfarin 會定期測 INR 值,以判定病人有無遵守用藥規定或其他因素影響 INR 值必要時可提供衛教,但新藥物不利確認。還有缺乏解毒劑對有高度出血風險的病人也是問題。Warfarin 是常用藥品且相對便宜,這些問題用藥前都應該列入考慮。對機械性心臟瓣膜置換病人而言 warfarin 仍是主要選擇,因為至今尚未對這個族群展開研究,其他如:順從性不佳或曾治療失敗發生過異常事件者,warfarin 也是較佳選擇。
New Anticoagulants versus Traditional Agents
Shu-Ling Chang, I-Ling Chen
Department of Pharmacy, Kaohsiung Chang Gung Memorial Hospital
Abstract
The vitamin K antagonists (VKAs) are difficult to manage and associated with frequent adverse events. The VKA, warfarin, has been shown to reduce the risk of stroke. But it requires skillful dose management and patient communication to achieve the best outcomes. VKAs target an enzyme in the vitamin K pathway that leads to the reduction of the functional levels of factors II, VII, IX, and X, many of the new agents rely on targeting a particular coagulation factor and directly inhibiting it. These short-acting, short-duration, unmonitored drugs are not without limitations and potential adverse effects. They have predictable dose responses, thus eliminating the need for routine monitoring and fewer important food or drug interactions, thus simplifying management. However, they do have different routes of metabolism and elimination, with renal clearance playing a variable role with each drug. The oral direct thrombin and Xa inhibitors are furthest along in development. New oral anticoagulants with different mechanisms of action may replace the VKAs.
參考資料:
1. Jack A, Warfarin Versus New Agents: Interpreting the Data. American society of Hematology. Issues In Thrombosismanagement and Anticoagulation. 2010: 221-228.
2. Geerts WH, Bergqvist D, Pineo GF, et al: American College of Chest Physicians (2008) Prevention of venous thromboembolism: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th Edition). Chest 133(6 Suppl): 381S-453S.
3. Wolf PA, Abbott RD, Kannel WB. Atrial fibrillation as an independent risk factor for stroke: the Framingham Study. Stroke1991; 22: 983-8.
4. Gage BF, Waterman AD, Shannon W, et al: Validation of clinical classification schemes for predicting stroke: results from the National Registry of Atrial Fibrillation. JAMA. 2001;285:2864-2870.
5. Hart RG, Pearce LA, Aguilar MI. Meta-analysis: antithrombotic therapy to prevent stroke in patients who have nonvalvular atrial fibrillation. AnnIntern Med. 2007146: 857-867.
6. Singer DE, Albers GW, Dalen JE, et al: Antithrombotic therapy in atrial fibrillation. ACCP evidence-based clinical practice guidelines. Chest. 2008; 133: 546S-592S.

