摘要
急性廣泛發疹性膿疱症 (acute generalized exanthematous pustulosis,AGEP) 在臨床上與組織病理學上都很難與廣泛性化膿性乾癬 (generalized pustular psoriasis,GPP) 區別。
化膿性乾癬並不常見,在日本每一百萬人只有7.46個人有化膿性乾癬。GPP 並無根治療法,因此死亡率高達25%,事實上治療法會因每一病例的特殊因素而有所不同,它是一種醫療急症,必須立即轉介到醫院去,此病的原因未明,許多患者都無法被鑑定出病因。
AGEP 是一種罕見但嚴重的急性廣泛性反應,發生率約每年每百萬人一至五個病例,超過90%以上的病例乃是典型的對於藥物的皮膚不良反應,主要的誘發藥品是抗生素,特別是 beta-lactam 類 (penicillins and cephalosporins),磺胺劑 (sulfonamides) 反而並不是常見的致敏藥物,AGEP 並無特效療法可用,但一旦致敏藥物停掉,正確的診斷皮膚症狀通常就會自然消退。
關鍵字: AGEP、急性廣泛發疹性膿疱症、GPP、廣泛性化膿性乾癬、抗生素、致敏藥物
壹、前言
Roujeau 等人曾分析63個 AGEP 病例發現有28個是於使用 beta-lactam antibiotics 後出疹,11個則是在使用 macrolides 後發生1,2。於1991年 Roujeau 等人提出了 AGEP 的五個診斷標準1,2,一、在廣泛水腫性紅斑上無數的、主要是非毛囊性的小膿疱,二、病理學上可發現表皮內或角質下膿疱,伴隨一或多個以下現象:真皮層水腫 (dermal edema),血管炎 (vasculitis),血管周圍嗜伊紅血球 (perivascular eosinophils),病灶角質細胞壞死 (focal necrosis of keratinocytes);三、發燒 (> 38℃);四、血中嗜中性白血球 (blood neutrophil count) > 7 ×109/L (7 K/µL);五、15天內急速自發性膿疱緩解。
我國法令規定發生率在一萬分之一以下的疾病才叫做罕見疾病。AGEP 的發生率是每年一百萬人1-5個人1,算是極度罕見了,90%以上因藥物引起,但也會因腸病毒 (enteroviruses)急性感染症、或對汞過敏、或蜘蛛叮咬而引起1,2,多年來都被錯誤歸類為 von Zumbush 類型的化膿性乾癬 (pustular psoriasis)3,患者全身佈滿無菌性膿疱與紅斑,病態極其嚴重,然若能早日正確診斷並停掉誘發藥物,大多能在15天內自發性緩解。不像 GPP 會週期性復發,常須住進加護病房或燒燙中心,死亡率更是高達25%3。
貳、病例
一、病史
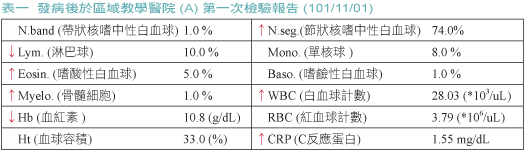
一位34歲女性患者,因吸入性肺炎至區域教學醫院 (A) 急診,注射抗生素 Tapimycin (piperacillin Na 2 g + tazobactam Na 250 mg) 每8小時一次,靜脈點滴,每次4.5 gm;及 Targocid (teicoplanin) 每兩天一次,靜脈注射,每次400 mg,治療二十天後出院,往後一個禮拜因身體紅腫搔癢在兩家診所 (B,C) 看過後,再回前A醫院急診 (101/11/01),主訴全身皮疹及搔癢,無發燒無咳嗽,白血球增多 (leucocytosis) 合併C反應蛋白 (c-reactive protein,CRP) 升高 (表一),由感染科會診皮膚科及免疫風濕科,繼續使用抗生素 (for UTI(E. coli) and possible MRSA/MRSE infection)(11/01 to 11/05使用 cefmetazole with teicoplanin,後因臨床反應差,於11/05 to 11/06改為 ceftriaxone 和 moxifloxacin),這期間曾在11月4日半夜發燒到39.3℃,過後在三天內退燒,惟11月6日皮膚病灶再度惡化、病情嚴重,因而轉診至醫學中心 (D),雖轉診資料顯現血液及皮膚病灶處的培養都無細菌,但急診醫師以白血球尚高 (26300) 不排除感染為由,繼續使用抗生素 oxacillin,三天後因無療效才停用,此時皮膚切片報告顯示是 AGEP 或是懷疑 GPP,十天後病情轉趨穩定而出院,惟一個星期後病情嚴重到另一個高峰,回診時醫師告知是過敏,再開一個星期的藥,此次已用上 cyclosporin neoral 25 mg,每日二次,每次一粒,七天份,及 hydroxychloroquine sulfate 200 mg,每日二次,每次一粒,七天份,然仍無效,患者便改看另一著名皮膚科診所 (E),沒想到該醫師說妳應去看教授特別門診,我幫妳寫轉診單 (該教授不看初診,只看複診或他院轉診患者),故改看另一醫學中心 (F) 門診,初見面家屬問說是 AGEP 還是 GPP 呢?教授認為是 GPP,因已經過一兩個月,症狀還是如此嚴重,若是 AGEP 一般在15天內會緩解,便安排皮膚切片檢查,兩星期後切片報告也認為與化膿性乾癬一致,這時家屬拿出我寫的意見與教授討論,結果教授很認同我寫的意見,要求影印留存參考,交待以後不宜服用的抗組織胺是 ethanolamines 類,例如 diphenhydramine、dimenhydrinate、doxylamine、carbinoxamine 和 clemastine,沒有給藥便讓患者回家,這是 AGEP 的處置法,因為若是 GPP 那麼便須住進加護病房了,而這也印證了該教授的一句話,有些疾病,其實不治療的結果不見得比治療差。過度的治療常是一種錯誤,但該治療而不治療,則是一種悲哀。
二、臨床表徵
患者一開始是於水腫紅斑上出現膿疱,兩小腿嚴重水腫,滲漏液不斷冒出,膿疱先從大腿、腹部開始,接著在頸部、臉部出現,再擴及全身,但手掌及腳掌都沒膿疱出現,此點與掌蹠化膿性乾癬 (Palmoplantar Pustular Psoriasis) 截然不同,然後這些紅斑膿疱約十天一個週期將近消退後又再復發,2-3次後就轉成全身每天不斷落屑,只剩兩小腿水腫處有滲漏液發生,但整個臉部的落屑在早上用面紙輕輕擦拭掉後幾乎是在傍晚時又整臉都是落屑,這時已沒有十天的一個週期,而是天天都這樣,可看出此時疾病的質與前些時候明顯不同了。
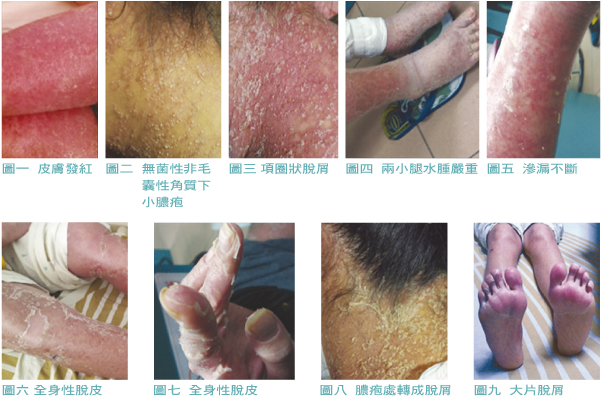
AGEP 發病期間常有發燒,血中嗜中性白血球數目增加,組織學上的特徵是存在血管炎 (vasculitis),皮膚發紅 (圖一),於水腫紅斑上有無數無菌性非毛囊性角質下小膿疱 (圖二)。膿疱消失後常可見典型的項圈狀脫屑 (圖三)。AGEP 有時會有顯著的臉部水腫,紫色病灶 (特別是腿部),非典型標靶樣病灶及水泡,只約20%的個案有黏膜侵犯,通常輕微且侷限一處 (主要是口腔)。本病例兩小腿水腫嚴重,滲漏不斷 (圖四、圖五)。AGEP 最後的表現幾乎都是以全身性脫屑 (generalized desquamation) 結尾,病程中可說是全身100%體無完膚,病灶佈滿於頭皮至腳底 (圖六、圖七),這些現象都可於下列圖片中見到,您可看到膿疱處轉成脫屑 (包含頭皮處)(圖八),手掌腳掌雖無膿疱卻仍伴有大片脫屑 (圖九),於一年多前痊癒後已不再發。
三、切片報告及檢驗數值
由於切片報告乃確診的重要依據,特以原文列出如下:(一)切片報告一 (D醫學中心,101/11/08):MICRO D: Sections show basket weave hyperkeratosis,focal parakeratosis with Munro microabscesses, moderate acanthosis with multiple spongiform pustules, exocytosis,diffuse upper dermal hemorrhage, and perivascular mononuclear cell infiltrates with scattered neutrophils in dermis. 這是腿部皮膚切片報告,診斷病名是急性廣泛發疹性膿疱症,並註明若患者以前有乾癬那麼化膿性乾癬是有可能的。(二)切片報告二 (F醫學中心,101/11/30):Microscopically, the skin shows multiple subcorneal pustules. Parakeratosis with neutrophil infiltration and foci of spongiform micropustules are noted. No remarkable eosinophil infiltration is seen in the dermis. No fungus is found by PAS stain. 這是腹部皮膚切片報告,所見與化膿性乾癬一致,比較建議是化膿性乾癬,並請參考臨床所見。(三)F醫學中心教授特別門診回診前一天 (101/12/10),後來才加入診治行列的G家庭醫師提供其檢驗報告,其中白血球已只剩16900,而 CRP 雖仍較高 (1.72),但白血球分類計數的比例已屬正常,其中 Neutrophil 57%,Eosinophil 2%,皮膚病灶已消退七成以上。
參、討論
一、藥師與G家庭醫師詳細討論後,給F醫學中心教授的參考意見如下:雖然膿疱與紅斑的週期性發生這點較像 GPP,但如果真是致敏藥物未停用所致,那或許只是過敏現象連續發生而已,而雖曾有淋巴球數降低、低白蛋白血症 (albumin:1.6)、血色素急降至8.8、皮膚有觸痛等現象,讓人不免與 GPP 產生聯想。然雖 AGEP 與 GPP 有很多相似之處,但現今已有多份報告指出有些發表過之致敏藥物引起的 GPP 事實上應是 AGEP才對2;兩者間還是有些微差別存在,還是可予以鑑別診斷:本患者較像AGEP的地方:(一)本患者無值得注意的乾癬特徵,如 nail changes、geographic tongue、characteristic arthritis、involvement of palms and soles、and sparing of the face,事實上本患者粘膜及手掌與腳掌都不曾有過膿疱及紅斑,而乾癬少發生在臉部,若有則集中在臉中央,但本患者整個臉部都落屑,唯獨鼻部則幾乎沒受到影響,這點與 AGEP 大都從臉部開始比較吻合。(二)與 GPP 相較,AGEP 的膿疱及發燒期間較短,全身受牽連較輕、時間較短 ,而本患者只是偶而發燒,肝腎功能也沒受到明顯影響,身體也沒 GPP 那麼疲累。加以本患者病狀是發生在一連串使用抗生素 (Tapimycin、Targocid、cefmetazole、ceftriaxone、moxifloxacin、oxacillin) 後,也就是有用藥史。(三)如以 EuroSCAR 所訂定之 AGEP 診斷標準來看,本患者若不計15天內自發性緩解,幾乎可以達到滿分12點4,事實上膿疱與紅斑的週期性發生或許可解釋成致病藥物還未停用,那麼審視此二個月最常使用的藥品便是 methylpredinisolone 與 diphenhydramine,而本患者於出生時流鼻水便曾因服用過婦產科醫師所開之 antihistamine 發生過過敏現象。經藥師與G家庭醫師詳細討論過後,G家庭醫師建議將 diphenhydramine 改成 Allegra 60 mg BID,服用三次病情便大為好轉。(四)AGEP 膿疱下的紅斑呈現明顯水腫,此與 GPP 水腫不特別明顯不太一樣。且本患者之膿疱與 GPP 的膿疱比起來比較表淺性,也不曾像 localized pustular psoriasis 一樣長在掌蹠上。舌頭並無像 GPP 的膿疱或乾裂,也無 GPP 的厭食與噁心,也沒有呼吸與心跳過快,膿疱也不曾發生於指甲下,也不像 GPP 發生體重減輕現象。
二、AGEP 主要的誘發藥物是抗生素,特別是 beta-lactam 類,其他的藥物包括抗黴菌劑、非類固醇消炎藥、鎮痛劑、降血壓藥、抗心律不整藥、抗痙攣藥和抗抑鬱藥都有可能發生;磺胺劑反而並不是常見的致敏物5。
三、AGEP 的發燒會在停用誘發藥物的幾天後消退,或是作為 corticosteroid 治療的結果。
四、膿常是感染的一個病徵,然於 AGEP 卻不是。反而是在 AGEP 所導致的白血球增多症 (leucocytosis) 誤導下,不當地繼續使用抗生素,而延誤 AGEP 本身的治療,甚或加重病情。
五、從使用抗生素到 AGEP 發疹通常約2或3天,其他的藥則較長約3-18天。
六、本案例第一次跟第二、三次都約十天一個週期,其後應是皮膚天天有過敏反應而已,這反而證實這是 AGEP,第二、三次住院所用的抗生素在誤打誤撞的情況下證實會誘發 AGEP 的再發,而連續兩個月中經常使用的抗組織胺 diphenhydramine 反而是另外一個過敏原,這才是最後持續落屑的主因。
七、抗生素在 AGEP 的病因學上扮演了一個主要的角色,臨床上已曾有過紀錄的品項如下:(一)抗感染類;amoxicillin、ampicillin、bacampicillin、cefazolin 單獨或伴用 metronidazole、cephalexin、co-trimoxazole、doxycycline、erythromycin、fluconazole、itraconazole、minocycline、norfloxacin、phenoxymethylpenicillin、propicillin 和 spiramycin、terbinafine、vancomycin。(二)其他類:acetaminophen、aspirin、carbamazepine、dexamethasone、diltiazem、hydroxychloroquine、hydroxyzine、naproxen、nifedipine、quinidine、sulfasalazine。
八、本病例雖未做 patch test、MIF test、MCD test、LTT test 等試驗確診,但鑑於再次使用抗生素後的復發,以及停用抗生素後至今已一年以上都無再發,且膿疱皮疹也確實是在停用致敏藥物的15天內痊癒,故本病例以 EuroSCAR 所訂定之 AGEP 診斷標準來說確係一個 AGEP 病例無誤,發病期間雖另因 diphenhydramine 攪局造成一再落屑,但元凶已呼之欲出,我們強烈懷疑最可能的致敏藥品是 Targocid 或 Tapimycin,而以 Targocid 尤為可疑。
九、臨床上 AGEP 除了停止致敏藥物外並不須給予全身性治療,但對於頑強的皮疹有報告指出口服 corticosteroid 效果並不理想,應使用高劑量靜脈注射 corticosteroid,等情況改善後再改為口服給藥,然後再慢慢減量,最終才完全停藥。
十、AGEP 是嗜中性白血球皮膚病 (neutrophilic dermatoses)6 的一員,因此 AGEP 的辨認是很重要的,以免誤認為全身性感染症,進而導致不正確的治療。
十一、書本上的一面之緣:AGEP 對大多數的醫師來說,由於是罕見疾病而較不熟悉,惟近年來已較受重視,中華皮膚科醫學雜誌繼續教育測驗試題中已能看見相關試題,希望有緣的醫師、藥師們下次不會擦身而過,那才是患者之福!
肆、結論
AGEP 與 GPP 雖然在臨床上與組織病理學上都很難區別,但其實是完全不同的兩個病,預後也有天壤之別,GPP 有25%死亡率,會週期性復發,無根治療法,病發時內臟受嚴重波及也會很疲倦。但 AGEP 除非是不當治療或是太慢正確診斷才會有5%的死亡率7,一般來講都預後良好,患者本身也不覺得那麼不舒服,在停掉致敏藥物後大都會在15天內自然消退。 值得注意的是,AGEP 似較常見於有乾癬既往歷或家族歷的患者。
AGEP 大體上來說是個良性且自限性疾病,治療上主要是支持性療法,它雖是容易遺漏的重病,卻也具有不需用藥治療會自然痊癒的特性 (easy to miss and easy to manage)。
Pharmacist Intervention in a Patient with AGEP
Hsien-Chang Tsai
Taitsun Pharmacy
Abstract
AGEP can be difficult to differentiate from generalized pustular psoriasis (GPP) both clinically and histopathologically.
Pustular psoriasis is not common. In Japan, only about 7.46 people per 1,000,000 have pustular psoriasis. There is no cure-all treatment for GPP, and as such, the mortality rate is up to 25%. Actually, the treatments vary depending on the specific factors of each case. It is a medical emergency that requires urgent hospital referral. The cause of the disease is unknown. No cause is identified in many patients.
AGEP is a rare but severe, extensive, and acute reaction. AGEP has an estimated incidence of 1-5 cases per million population per year. AGEP usually occurs as a typical skin reaction to drugs in more than 90% of the cases. The main triggering drugs are antibiotics, mainly beta-lactam ones (penicillins and cephalosporins). Sulfonamides are notably not a frequent cause of AGEP. No specific therapy is available, and correct diagnosis generally leads to spontaneous resolution once the causative drug has been withdrawn. However, without the appropriate management the mortality for AGEP can be up to 5%.
參考資料:
1. Paulo Morais, MD; Ana Margarida Barros, MD; Ana Paula Cunha, MD and Filomena Azevedo, MD: Fenofibrate-induced acute generalized exanthematous pustulosis. Egyptian Dermatology Online Journal 2008 December 4 (2):1.
2. Roujeau JC, Bioulac-Sage P, Bourseau C, Guillaume JC, Bernard P, Lok C, Plantin P, Claudy A, Delavierre C, Vaillant L, et al: Acute generalized exanthematous pustulosis. Analysis of 63 cases. Arch Dermatol. 1991; 127(9):1333-8.
3. Wikipedia, the free encyclopedia: Generalized pustular psoriasis (GPP)
4. L. F. F. Botelho,a,* F. R. Picosse,a M. H. Padilha,a N. Michalany,b A. Góis,c and A. M. Porroa: Acute Generalized Exanthematous Pustulosis Induced by Cefepime: A Case Report Dermatol. 2010 May-Aug; 2(2): 82-87.
5. Ronald J Sulewski Jr MD1, Marianna Blyumin MD2, Francisco A Kerdel MBBS2: Acute generalized exanthematous pustulosis due to clindamycin. Dermatology Online Journal 14 (7): 14.
6. Marijn M Speeckaert, Reinhart Speeckaert, Jo Lambert, Lieve Broche: Acute generalized exanthematous pustulosis: an overview of the clinical, immunological and diagnostic concepts. European Journal of Dermatology 2010 July-August ; 20 (4): 425-33.
7. Jennifer T Eyler1 BS, Stephen Squires2 MD, Garth R Fraga3 MD, Deede Liu2 MD, Thelda Kestenbaum2 MD: Two cases of acute generalized exanthematous pustulosis related to oral terbinafine and an analysis of the clinical reaction pattern. Dermatology Online Journal 2012; 18 (11): 5.

