摘要
藥師門診在歐美國家已開辦多年,藥師除了能在獨立的照護空間與病人進行面對面的藥事照顧外,亦被賦予開立或修改處方的權力。由於台灣門診病人在現行全民健保的醫療體系下,同種疾病可多處看診,造成病人有較高比率發生重複用藥、藥物交互作用、藥物不良反應的潛在危險,故而藉由建立藥師門診,協助病人用藥安全乃為藥學發展當務之急。國內雖有醫院實施藥事照護門診,但因各醫院採行之模式及量化標準不一,而成效不一。如能建立一套全國共通且有效的藥事照護門診模式、透過能綜觀病人藥歷的方式進行個別化的用藥指導,制定一致的量化標準及照護水平,對未來台灣藥事照護之發展將有正面效益。
關鍵字: 雲端藥歷、藥師門診、藥事照護、PharmaCloud、outpatient pharmacist、pharmaceutical care
壹、前言
為了避免醫師重複處方造成病人潛在的用藥危險,衛生福利部中央健康保險署自102年7月起建置「健保雲端藥歷系統」(圖一),內容包含了最近3個月門診病人藥品領用來源、藥品品項、用藥起訖日期、給藥日數及單筆餘藥日數等。凡是與健保署合作醫院,其院內醫師或藥師,可於看診時即時線上查詢病人跨院際的藥歷資料。
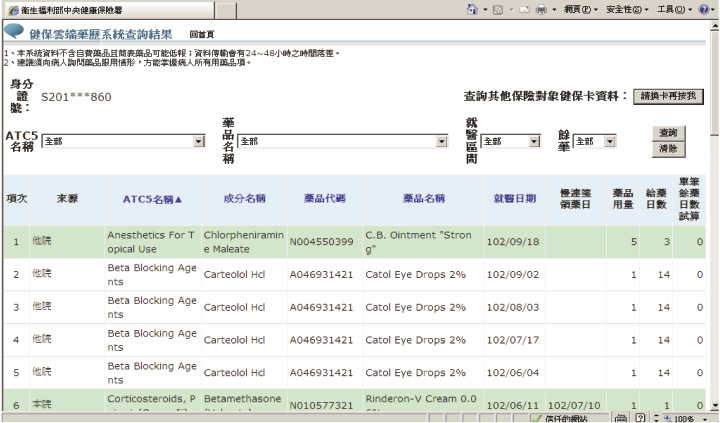
圖一 健保雲端藥歷系統
雖然健保雲端藥歷系統提供醫療人員更全面的用藥資訊,然而每位病人除了要多花醫師5-10秒 (或更長) 與雲端系統連線外,還要花時間去做判斷及評估,當面臨審核該院以外之藥物時更增加判斷的困難度。雖然雲端藥歷建立的初衷是好的,但就目前醫院門診量居高不下的情況而言,因困於現狀,執行成效並無法彰顯。然而就藥師角度而言,此系統不完備之處卻是提供藥師發揮藥學專業的良機。以下就台灣門診病人用藥之潛在問題、藥事照護之定義與重要性以及國內外藥事照護發展現況作一探討,進一步看雲端藥歷對藥師門診發展之影響。
貳、台灣門診病人用藥的潛在問題
台灣目前在全民健保的醫療體系下,一種疾病可多處看診;又由於台灣社會人口迅速老化1,加上老年人因肝、腎功能及新陳代謝的改變,及其對於慢性疾病想根治的迷思或對長期服藥效果的失望,導致病人傾向在不同醫療院所重複就醫,因而多重用藥、重複用藥、甚至發生藥物交互作用潛在風險的比率高於其他先進國家,尤以多重用藥與重複用藥最為嚴重。再者,由於各醫院門診量居高不下,分科又細,每位求診的病人能與醫師交談、討論病情、用藥的時間往往只有幾分鐘;醫師無法在短時間內瞭解病人用藥的情況下,只能假設病人是遵從醫囑服藥,若達不到治療效果,不是加重劑量、添加藥物,便是更換藥物,這些情況所衍生的潛在不適當用藥便成為一個嚴重的公共衛生問題,也加重了健康照護系統的負擔。
參、藥事照護之定義與重要性
藥師在確保病人用藥安全及增進照護品質上的角色於1990年 Hepler 與 Strand 二位學者對藥事照護做了最初的定義:「藥師為病人提供藥品治療以達到明確的治療目標,進而改善病人的生活品質」2。明確的治療目標包括疾病的治癒、消除或減輕病人的症狀、減緩疾病的進展、以及疾病的預防。在台灣,譚延輝執行長將藥事照護定義為:「藥師負責地進行病情與用藥評估、擬定與執行照顧計畫、做療效追蹤,以確保病人藥物治療都符合適應症、有效、安全及配合度高,進而提升其生活品質。」說明了執行藥事照護的邏輯性思考架構,使藥師在執行照護時能有所遵循3。
「藥事照護」著重於藥師所扮演的角色,在於達到治療目標以促進病人的生活品質。而「藥物治療管理」 (Medication therapy management, MTM) 則是指由藥師所提供的醫療服務,其目的是要優化藥物治療及改善病人的治療效果。MTM 包含廣泛的藥學專業活動,如進行病人評估或一個全面性的用藥回顧、制定藥物治療計畫、監測治療藥物的有效性與安全性、透過教育以提高病人的服藥依從性以及與開方醫師溝通藥物治療管理的服務,以達成維持全面的病人照護。藥物治療管理包含五個核心組成:一、藥物治療回顧、二、個人用藥記錄、三、藥物相關的行動方案、四、介入或轉介、五、存檔及後續追蹤4。由上可知,MTM 服務的受益對象主要是多重慢性疾病,多重用藥,或藥費高於年度預算的病人,因此 MTM 對藥學專業而言是獨特的利基,能讓藥師運用豐富的藥學知識,成為以改善病人癒後為目的藥學專家。
肆、國內外藥事照護之發展現況
藥事照護服務在國外已行之有年,照護的對象包括老年人、糖尿病、高血脂、高血壓、氣喘甚至器官移植病人等5-9。就社區藥事照護而言,2005年 Van Wijk 等人以系統性回顧的方式,探討各國社區藥師對慢性病人照護的介入。其介入模式多為病人主動諮詢、藥師給予用藥指導、並根據藥品再補充量監測其服藥順從性10。
台灣的社區藥事照護主要由受過訓練且認證通過之藥師對高診次的民眾進行居家藥事照護,目前有形成果為門診就醫總次數平均下降37%,門診醫療總花費下降27%,而門診藥品費用也下降27%。
在藥師門診方面,Sybelle 11等人研究藥師對門診老年人之藥事相關服務,分析其臨床結果與經濟效益指出,藥師發覺處方中有98.6%具有潛在或確實存在的用藥相關問題,醫師接受藥師建議而修改治療藥物,其臨床結果持平或更好者約占99.5%,且平均每個病人約可減少使用3.4項藥物 (p < 0.0001),因此作者認為藥事服務每年約可節省7,788元美金。以上可知,在藥師協助病人作相關的藥事服務下,醫療費用是可以有效降低的。
藥師門診最早起源自美國,1970年代即針對抗凝血藥品開設藥師門診,指導病人用藥注意事項,回覆病人用藥相關問題,並在被授權的範圍內微調病人藥品劑量,同時回饋資訊給醫師。以美國與英國為例:
一、美國
藥師可以在醫療提供者及醫師充分的理解和授權下,在獨立的空間下與病人進行面對面的藥事照顧,甚至開立處方,此稱為「合作型藥物治療管理」。現今多數醫院皆設有藥師門診,例如普京灣榮民醫學中心。此中心之藥師門診目前分為兩類,一為常設門診,包括基層醫療門診、抗凝血門診及心理疾病門診;另一則為疾病管理門診,設有糖尿病門診、心血管門診及腎臟病門診。
二、英國
藥師取得執照後,可經在職訓練獲得處方權,有主動解決病人問題的合法管道。藥師可與醫師及醫療團隊合作在醫院或門診中心內開立藥師門診,除基層醫療之藥事服務外,更追蹤使用某些特殊用藥的病人,如疼痛門診、糖尿病門診、抗凝血劑門診等。具有處方權的藥師可直接更改病人處方,未具處方權或需與醫師討論者,則常以 e-mail 或電話聯繫,共同討論病人藥物治療的策略。
目前國內有些醫院也已實施藥事照護門診,有採自費、預約、以及由醫師轉介等方式,如表一。但因各醫院實施藥事照護門診的模式與量化標準不一致,故難以此成效爭取健保資源對藥事照護成果的給付。因此建立全國共通之藥事照護門診模式,一致的量化標準與照護水平,預期對未來藥事照護之發展將有正面效益。
表一 國內各醫院實施藥事照護門診現況
醫院 |
照護對象 |
病人來源 |
台大醫院 |
抗凝血藥品 |
病人自費 |
和信醫院 |
首次化療病人 抗凝血藥品 |
醫師轉介 |
北醫體系 |
抗凝血藥品 |
窗口諮詢 |
台北榮總 |
抗凝血藥品 器官移植 |
可掛號 醫師轉介 |
三軍總醫院 |
抗凝血藥品 |
醫師轉介 |
奇美醫院 |
腎臟移植門診 雲端藥歷照護 |
例行門診時間 民眾志願 |
成大醫院 |
多重用藥 |
醫師轉介或民眾志願 |
伍、雲端藥歷對藥師門診發展之影響
傳統看診領藥模式如圖二,病人領完藥後即離開藥局,並無專責藥師進行所謂的「藥事照護」或「MTM」,病人有可能暴露在潛在的藥物不良事件 (adverse drug event, ADE) 或藥物不良反應 (adverse drug reaction, ADR) 中。若醫師對 ADE/ADR 的認知不足而增加矯治藥物,也可能造成病人服藥順從性降低。目前國內各醫院實施藥事照護門診的方式多採行病人看診後,且完成領藥之事後照護模式 (圖三)。優點是,照護藥師可以根據現行醫囑、目前之藥品實體給予病人充分的用藥指導;缺點是,無法在醫師開方前先讓醫師了解病人用藥問題,降低病人發生潛在用藥危險。雖然目前資訊體系較完善的醫院為了提昇病人用藥安全,建置用藥安全之醫囑警示系統,在醫囑開立的第一時間提示醫師病人用藥的潛在問題,唯其警示作用僅限於同院區醫囑之開立,對於跨院領藥的民眾並無有效的防範機制。
「雲端技術」是近年來資訊應用的主流。衛生福利部中央健康保險署運用此技術建立被保險人近三個月內之門診用藥史,稱之為「雲端藥歷」。藥師可利用此「雲端藥歷」建立藥師門診之照護模式,在看診前先由藥師與病人面談,並藉由雲端藥歷審視病人跨院門診之用藥記錄,同時針對病人需求作個別化之用藥指導,進一步整合病人用藥,預期將可減少病人重複用藥及潛在之藥物不良反應。以 SWOT 分析「雲端藥歷藥師照護門診」模式,可知此模式在優勢上可保障病人用藥安全,減少藥品浪費;在機會上使藥師專業得以彰顯,甚至有機會申請藥師門診之健保給付 (表二)。
表二 「雲端藥歷藥事照護門診」 SWOT 分析
|
Helpful (對達成目標有幫助的) |
Harmful (對達成目標有害的) |
Internal 內部 (組織) |
Strengths (優勢) |
Weakness (劣勢) |
1.藥師主動衛教病人,提昇病人用藥認知。 2.藥師主動提示醫師病人用藥問題,節省醫師看診時間。 3.醫囑開方前發現病人用藥問題,減少藥物相關不良反應。 4.減少重複用藥之健保藥費。 5.減少矯治藥物不良反應之藥品費用支出。 |
1.病人參與意願不高。 2.醫師配合度不高。 3.藥師人力、時間不足。 4.空間、動線規劃困難。 |
|
External 外部 (環境) |
Opportunities (機會) |
Threats (威脅) |
1.藥師專業得以發揮。 2.藥師形象得以彰顯。 3.病人用藥可以更安全。 4.重複用藥之健保藥費支出得以降低。 5.藥師門診成效有機會申請健保給付。 |
1.健保雲端藥歷系統不穩定。
|
雲端藥歷藥事照護門診之介入點可在醫師診察前先由藥師與病人會談、檢視病人用藥以及已執行之檢驗檢查,發覺病人用藥問題後,一方面衛教病人,另方面則提出用藥建議給醫師,流程如圖四,以防止不適當用藥一再被開立。藥師對醫師建議的流程可以書面傳遞,亦可設計由電子資訊直接將建議傳送至醫囑開藥系統,並可設計醫師對藥師建議事項接受與否的選項與理由,作為藥師自評或與醫師事後溝通的參考。
以某醫學中心為例,藥師與神經內科醫師合作,事先於病人看診前先以雲端藥歷查閱病人院內外用藥,依個人需求給予適當之用藥指導,並透過電子資訊系統傳達建議給醫師。執行三個月後,歸納照護品項分別為:病人用藥指導、檢驗檢查值異常的提醒、運用整合介面提示醫師、他院餘藥大於7天、院際重複用藥等五項,其服務量分別為104、37、37、28及10人次;在效益方面預期可達到提升病人用藥認知、提升用藥安全、節省看診時間、降低藥費成本及減少藥品重複開立。
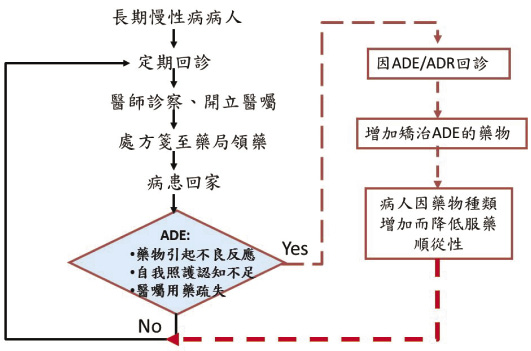
圖二 傳統病人看診領藥模式
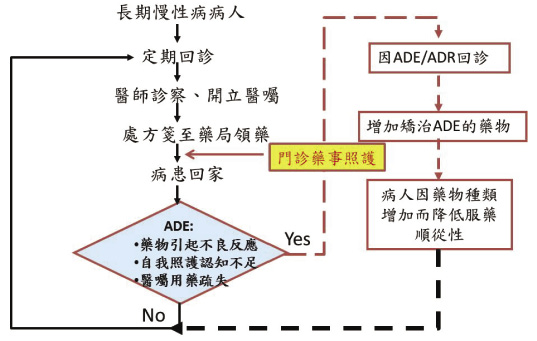
圖三 目前藥事照護門診介入模式
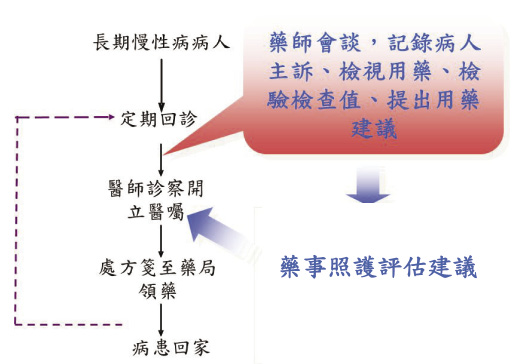
圖四 雲端藥歷藥事照護門診介入模式
陸、結語
以團隊為基礎直接照護病人被視為是滿足病人需求及促進健康照護品質的重要門徑。文獻證實由藥師直接提供照護服務於特定的病人群或疾病狀態,在健康照護團隊中的角色已超越了過去傳統的藥品調劑工作12。美國醫學研究所 (The institute of medicine, IOM) 認為藥師在用藥安全與管理上扮演關鍵性的角色,藥師與醫師在照顧病人上的合作有其價值13,因此,身為健康照護團隊的一員,藥師應直接對用藥安全、藥品有效性及最佳的藥品使用作出最有利的貢獻。
健保雲端藥歷只要透過申請,醫院皆可經由資訊介面下載病人的用藥資訊,在這一致性的工具下,建立「雲端藥歷藥事照護門診」,由藥師透過雲端藥歷,全方位的檢視病人在各醫療院所的用藥、直接對病人提供藥事照護服務、對醫師提出用藥建議。若因此而節省醫療費用,健保署便可制定一致的評估標準、設定預期的照護服務目標,並根據達成目標率將所節省的醫療費用一部分回饋給藥師,相信這良性循環,對病人安全、藥師專業、以及健保費用而言都將是正面而且可行的目標。
The Opportunities for Developing Pharmacists Clinics from PhramaCloud
Hue-Yu Wang1, Ming-kung Yeh2, Yaw-Bin Huang3
Department of Pharmacy, Chi-Mei Medical Center1
School of Pharmacy, National Defence Medical Center2
College of Pharmacy, Kaohsiung Medical University3
Abstract
The outpatient pharmaceutical care by pharmacist in USA and UK has been operating for many years. In addition, the pharmacists can provide pharmaceutical care for patients in an independent space, also can prescribe or modify the medication prescriptions. In Taiwan, the patients with a disease can visit various doctors under the current National Health Insurance (NHI) health care system, resulting in patients in the more potential risk of duplicate medications, drug interactions, and adverse drug reactions. Although some hospitals perform pharmaceutical care clinic, however, because of the different models, different quantitative criteria, the pharmaceutical care effectiveness were scattered. Thus, If we establish a nationwide and an effective pharmaceutical care clinic model to be individualized medication instruction through ways that can overview the patients' medication records, and to develop consistently quantitative criteria, consistent care quality, for the future development of the pharmaceutical care.
參考資料:
1. Lai HY, Hwang SJ, Chen YC, et. al: Prevalence of the prescribing of potentially inappropriate medications at ambulatory care visits by elderly patients covered by the Taiwanese National Health Insurance program. Clin Ther. 2009; 31(8): 1859-70.
2. Hepler CD, Strand LM. Opportunities and responsibilities in pharmaceutical care. Am J Hosp Pharm. 1990; 47(3): 533-43.
3. Tarn YH. Pharmaceutical care in Taiwan. The Journal of Taiwan Pharmacy. 2011; 27(3): 42-5.
4. The American Pharmacists Association and The National Association of Chain Drug Stores Foundation, Medication Therapy Management in Pharmacy Practice: core elements of an MTM Service Model. Version 2.0.2008.
5. Simon SR, Gurwitz JH. Drug therapy in the elderly: improving quality and access. Clin Pharmacol Ther. 2003; 73(5): 387-93.
6. Spinewine A, Schmader KE, Barber N, et al: Appropriate prescribing in elderly people: how well can it be measured and optimised? Lancet. 2007; 370(9582): 173-84.
7. Roughead EE, Semple SJ, Vitry AI. Pharmaceutical care services: a systematic review of published studies, 1990 to 2003, examining effectiveness in improving patient outcomes. Int. J Pharm Prac. 2005; 13(1):53-70.
8. Cross LB, Franks AS. Clinical outcomes associated with pharmacist involvement in patients with dyslipidemia: a review. Disease Management & Health Outcomes. 2005; 13(1): 31-42.
9. Wang HY, Chan AL, Chen MT, et al: Effects of pharmaceutical care intervention by clinical pharmacists in renal transplant clinics. Transplant Proc. 2008; 40(7): 2319-23.
10. Vari Wijk BU, Klungel OH, Heerdink ER; et al: Effectiveness of interventions by community pharmacists to improve patient adherence to chronic medication: a systematic review. Ann Pharmacother 2005; 39(2): 319-28.
11. Blakey SA, Hixson-Wallace JA. Clinical and economic effects of pharmacy services in a geriatric ambulatory clinic. Pharmacotherapy 2000; 20(10):1198-203.
12. Yarnall KSH, Ostbye T, Krause KM, et al: Family physicians as team leaders: "time" to share the care. Prev Chronic Dis. 2009;6(2): A59.
13. Kohn LT, Academic Health Centers: Leading Change in the 21st Century. Washington, DC: The National Academy Press; 2003.

