摘要
抗癲癇藥物是處理癲癇發作的主要治療方式,而每種抗癲癇藥都有其優缺點,本文藉由各論介紹抗癲癇藥物的藥動學特性、副作用、需監測指標及用藥叮嚀,說明抗癲癇藥物使用應注意事項,以期除了達到癲癇控制效果外,還能減少藥物不良反應發生的危險性。
關鍵字: 抗癲癇藥物、癲癇用藥注意事項、antiepileptic drugs、anticonvulsant drugs、AEDs
壹、前言
理想的抗癲癇藥物,應該具備可以完全控制癲癇發作、具良好耐受性 (無致畸胎性、過敏反應或器官毒性等)、醫生處方容易且病人容易配合 (無交互作用、服用次數少、不需監測血中濃度等) 等條件1,2,目前無完全符合上述條件的抗癲癇藥物。因此,藥師須充分了解各個藥物在使用上的注意事項,審視處方合理性並提供正確用藥衛教資訊,使抗癲癇藥物的使用利大於弊。
貳、抗癲癇藥物使用注意事項
抗癲癇藥物的使用可能因中樞神經抑制作用而影響注意力集中,因此需提醒病人於用藥初期應避免操作機械或從事需要高度專注的危險工作,直到確定本身不會受到藥物的中樞抑制作用影響為止,也應儘可能避免飲酒和自行併服其他中樞神經抑制劑,以免增強抗癲癇藥物的鎮靜效果,亦不能冒然自行停藥,以免誘發嚴重的癲癇發作。抗癲癇藥物也可能惡化憂鬱及引發自殺念頭,故應提醒病人及主要照顧者當有此情況出現時需立即就醫。此外,育齡婦女需注意抗癲癇藥物與口服避孕藥的交互作用,Valproate、Levetiracetam、Lamotrigine、Gabapentin 和 Pregabalin 不會明顯降低口服避孕藥的效果,但 Valproate 和 Lamotrigine 的清除率會因口服避孕藥的倂用而增加2,3。表一列出抗癲癇藥物的藥理特性,這些特性與藥物交互作用及肝腎功能不良的劑量調整有關,其他個別藥物注意事項分述如下:
表一 抗癲癇藥物的藥物動力學特性3,4
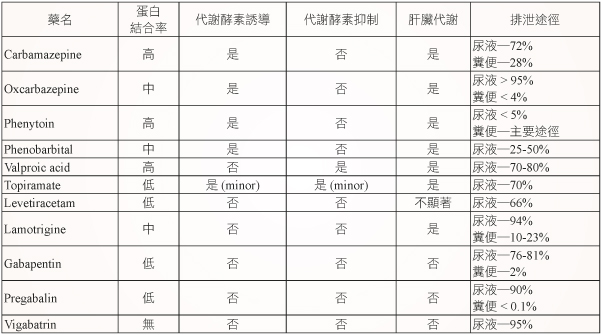
一、Carbamazepine (CBZ)4,5
CBZ 經肝臟 CYP 3A4代謝,且是廣泛地酵素誘導劑,存在許多藥物交互作用。具自體誘導 (Auto-inducer) 的特性,給予相同的劑量,血中濃度有逐漸下降趨勢,故建議開始服藥第三、六、九週進行藥物血中濃度監測,之後至少需兩個月監測一次直到血中濃度穩定為止。
副作用方面,CBZ 引起 Stevens-Johnson syndrome (SJS) 和 toxic epidermal necrolysis (TEN) 與 human leukocyte antigen allele B*1502 (HLA-B*1502) 的相關性已經確立,初次使用者宜先進行基因檢測。CBZ 導致白血球減少的機率在成人約7%,好發於開始治療的前三個月,當白血球數 < 3000/uL 或中性球 < 1000/uL,需考慮減少劑量並密切監測白血球數,或直接停用藥物;再生不良性貧血是少見且與劑量無關但嚴重的副作用,較常發生於用藥後三到四個月內,因此需適當地監測病人全血球數的變化。於交付藥品時應衛教病人若有發燒、喉嚨痛、嘴破、感染、容易瘀青或皮下出血等現象時,需立即就醫。
二、Oxcarbazepine (OXC)4
OXC 的耐受性較 CBZ 佳,可給予負荷劑量以較快達到癲癇控制效果。不具自體誘導特性,且對肝臟酵素系統的影響也較有限,故藥物交互作用較 CBZ 少。需經肝臟代謝成活性代謝物,但於懷孕期間此活性代謝物的濃度會減少,並於生產後增加,故懷孕期間應密切監測血中濃度。
OXC 和 CBZ 都有低血鈉的副作用,其機轉可能與增加集尿管對抗利尿激素的反應性相關,但通常是輕微、無症狀且可逆的,不需要常規監測血鈉濃度,除非病人合併有其他促發因子,如腎衰竭或可能導致 SIADH 的中樞神經系統病灶。
三、Phenytoin (PHT)2,4
負荷劑量可經口服或注射方式給予,給完負荷劑量後數小時檢驗血中濃度,可用來評估所需的維持劑量或需追加的負荷劑量。口服給藥可與食物併服或餐後立即服用以減少胃刺激性,但管灌膳食營養品會使 PHT 的吸收大幅下降,故兩者應隔開至少兩小時。靜脈給藥速度不可大於50 mg/min,以免引發毒性反應 (低血壓、心搏過緩性心律不整、心跳停止等)。
PHT 具高蛋白結合率,低血漿白蛋白患者應進行校正或直接監測血中游離的 PHT 濃度 (游離的 PHT 目標血中濃度為1-2 mcg/mL)。其非線性藥物動力學特性,導致在劑量或生體可用率些微改變就可能使血中濃度大幅波動,因此即便是相同劑量劑型,但因廠牌不同在生體可用率上就可能有所差異,故病人使用的 PHT 有任何變動,都應提高警覺並頻繁監測血中濃度,以免產生毒性或降低療效。
PHT 可能造成 SJS 和 TEN,且與 CBZ 具交叉過敏性,已知使用 CBZ 過敏或 HLA-B*1502陽性的患者應避免使用。其他注意事項包括是否產生全血球減少、肝毒性及全身性紅斑性狼瘡的徵兆。懷孕期間避免使用 PHT,因可能導致新生兒認知上的缺陷。
四、Phenobarbital (PHB)2,4
需經 CYP 酵素系統代謝,因此血中濃度會受許多藥物的影響,也是廣泛地酵素誘導劑,存在許多藥物交互作用。因25%以原型自尿液中排出,故需依腎功能調整劑量。具有較明顯的中樞抑制副作用 (嗜睡、鎮靜、認知遲緩等) 且易產生依賴性和耐藥性,故使用上較受限制。會影響造血系統及肝腎功能,需定期監測。PHB 和 PHT 一樣可能導致新生兒認知上的缺損,不建議用於懷孕婦女。
五、Valproic acid (VPA)1,2,4
VPA 需注意的嚴重副作用包括肝毒性、血小板減少症、胰臟炎、高氨血症及致畸胎性。VPA 可能導致嚴重的肝損傷 (三歲以下、多重藥物治療、患有先天性代謝疾病等為高危險群),建議開始治療的最初六個月應定期做肝功能檢查,並衛教病人注意是否產生肝毒性的症狀 (虛弱無力、厭食、疲憊、昏睡、臉部水腫、反覆的噁心嘔吐或腹痛、茶色尿、黃疸等);導致血小板減少的副作用與劑量相關,因此建議於治療前、接受手術前及有自發性血腫或出血現象時,進行血液檢驗 (包括血小板計數、出血時間和凝血試驗)。VPA 導致的急性胰臟炎罕見且通常可恢復,但也有導致死亡的案例,若出現此副作用一般建議立即停藥。VPA 引起的高氨血症腦病變會造成昏睡、增加癲癇發作且罕見地導致昏迷與死亡,且不一定合併有肝功能異常,症狀通常於停藥數天後改善,積極給予 carnitine 補充或血液透析可加快恢復速度。VPA 會導致新生兒的許多先天畸型及認知上的缺損,且與劑量相關,故懷孕婦女不建議使用。
六、Topiramate (TPM)4
與酵素誘導劑 (如:phenytoin, carbamazepine) 併用會使 TPM 的清除率增加兩倍,合併使用時需增加 TPM 劑量。此外,TPM 會增加 PHT 的血中濃度,但和 VPA 無顯著的交互作用。TPM 在懷孕期間使用清除率會下降30%,且會增加生下唇顎裂及低體重新生兒的機率。
TPM 會經由抑制碳酸酐酶導致碳酸氫根的流失而造成代謝性酸中毒,且好發於治療初期,並可能導致腎結石,因此用藥前應先取得病人血中碳酸根濃度的基準值,並定期 (每二到四個月) 監測血中碳酸根濃度的變化,交付藥品時衛教病人應攝取足夠的水分,以減少腎結石的發生。TPM 導致的副作用在持續使用下大部分會逐漸減少,只有體重減少和感覺異常例外,透過緩慢地調高劑量可以改善病人的耐受度。有視力模糊或眼睛疼痛狀況可能為急性近視及次發性隅角閉鎖性青光眼引起,通常發生在開始用藥的前一個月,但長期使用 TPM 並不會增加發生青光眼的機率。
七、Levetiracetam (LEV)2,4
LEV 不影響口服避孕藥的效果,亦無顯著藥物交互作用,且耐受度佳,不需要緩慢調高劑量,可較快速達到癲癇抑制效果,且不具肝毒性。
精神方面的副作用是造成停藥最常見的因素,包括情緒與行為異常 (抑鬱、焦慮、易怒、神經質、具攻擊性等)。
八、Lamotrigine (LTG)2-4
口服可快速且完全地吸收,血中濃度和劑量成明顯線性關係,但較不受到其他藥物影響。與 Valproic acid 併用會抑制 LTG 的主要代謝途徑,而使 LTG 的血中濃度明顯增加。而與酵素誘導劑 (如:phenytoin, carbamazepine, oxcarbazepin 等) 併用則會使血中濃度降低。
賀爾蒙替代療法與避孕藥會增加 LTG 的清除率,此種現象主要發生與複合型口服避孕藥併用時。另外懷孕也會使 LTG 的清除率增加約65%,於開始或停止使用賀爾蒙避孕方式、懷孕期間及生產後,應較頻繁的監測 LTG 血中濃度並劑量調整,需衛教病人使用荷爾蒙製劑上有任何改變時,都應告知醫師。LTG 的清除率在老年人比年輕人降低約20%,因此相對較容易產生副作用。
LTG 較常見的全身性副作用包括紅疹和噁心,良性紅疹的發生率最多可達10%,通常發生在開始治療的前1-2個月,因而導致停藥。有千分之一的機率會發展成具生命威脅性的紅疹 (如:SJS、TEN 或血管性水腫),應提醒病人留意。其它罕見但嚴重的全身性副作用包括多重器官衰竭和瀰漫性血管內凝血。
九、Gabapentin (GBP)4
GBP 經腸道的氨基酸運輸系統而被吸收,不會與血漿中的蛋白結合也不被代謝,腎功能不佳者需調整劑量。沒有顯著的藥物交互作用,為併用抗癲癇藥物的理想選擇,而生體可用率會受制酸劑影響而降低,因此併用時建議兩者至少間隔兩個小時。
GBP 最主要的副作用是鎮靜,慢性腎疾病的患者較常發生毒性副作用,尤其是老年人和其他共病症的患者。
十、Pregabalin (PGB)2,4
主要以原型經腎臟排泄,無顯著的藥物交互作用存在。與食物併服會延緩藥物達最大血中濃度的時間,但並不影響總吸收率,達穩定血中濃度約需24-48小時。最常見的副作用包括頭暈、嗜睡和運動失調 (ataxia)。
十一、Vigabatrin (VGB)2,4
不經肝臟代謝,但是 CYP2C9的誘導劑,另經由腎臟排泄,故需依腎功能調整劑量。
約30-50%長期使用 VGB 的患者出現不可逆的視野缺損 (concentric visual field loss),其特徵為雙眼的視野會向中心緊縮,一般而言向鼻集中會比向兩旁明顯,嚴重程度不一,重則可導致視力喪失,但通常是無症狀的。暴露在較高的累積劑量、年紀較大以及男性具有較高的危險性。此副作用發生的平均起始時間為五年,最短曾有開始用藥九個月後即發生視野缺損的案例。基於上述原因,VGB 應被保留到其他藥物治療無效後再使用,且應提醒病人配合於用藥前進行視野檢查,並每六個月定期追蹤。
參、結論
了解各種抗癲癇藥物的藥動學特性、交互作用、主要或嚴重副作用及需要監測的指標,將有助於藥師於臨床上提供醫師處方建議,以及給予病人相關的用藥叮嚀,以期讓抗癲癇藥物的治療一方面可以達到最佳的癲癇控制效果;另一方面也能透過病人的自我監測及定期追蹤將藥物發生不良反應的危險性降至最低。
Precautions for the Use of Antiepileptic Drugs in Adults
Ching-Jung Liu, Yung-Jun Hung, Mei-Fang Lin
Department of Pharmacy, E-Da Hospital
Abstract
Antiepileptic drugs (AEDs) are still the main treatment for patients with epilepsy. Each drugs have their advantages and disadvantages. This article introduces the pharmacokinetics, side effects, and monitoring parameters. The individual consideration for different group of patients is also discussed to minimize the adverse effects of AEDs.
參考資料:
1.Schmidt D., Schachter SC: Drug treatment of epilepsy in adults. British Medical Journal 2014;384:g2546.
2. Abou-Khalil B, Schmidt D. Antiepileptic drugs: advantages and disadvantages. In: Stefan H, Theodore WH, eds. Handbook of clinical neurology. Vol 108. Epilepsy part II: treatment. Elsevier 2012:723-39.
3. Schmidt D. Drug treatment of epilepsy: options and limitations. Epilepsy Behav 2009;15:56-65.
4. Schachter SC, Pedley TA, Wilterdink JL: Pharmacology of antiepileptic drugs. Retrieved May 9, 2014, from UpToDate database.
5. Sobotka JL, Alexander B, Cook BL: A review of carbamazepine's hematologic reactions and monitoring recommendations. DICP 1990 Dec;24(12):1214-9.

