摘要
腦中風是造成國人死亡的重大因素之一,往往會對於病人身體功能造成極重大的改變,缺血性腦中風的治療對於患者預後的好壞有很大的影響,目前主要的治療藥物為靜脈血栓溶解劑 (recombinant tissue plasminogen activator, rt-PA),本案例主要探討缺血性腦中風的治療和 rt-PA 的使用時機。
關鍵字: 腦中風、血栓溶解劑、rt-PA
壹、前言
腦中風是造成國人死亡的重大原因之一,近年來腦血管疾病死亡的比例 (7.3 %) 僅次於第一名的癌症 (29.0 %) 與第二名的心臟疾病 (11.5%)1,而腦中風又可區分為缺血性和出血性腦中風,前者約佔67.9 %2,是腦中風病人中最常見的類形。缺血性腦中風其原因是由於腦部供血不足,導致腦組織功能受損,其中血栓則是造成主要的原因。目前缺血性腦中風最重要的治療方式是給與靜脈血栓溶解劑 (recombinant tissue plasminogen activator, rt-PA),其在使用上有許多條件和限制,也可能增加出血的風險,目前台灣地區建議的使用條件如下:一、臨床懷疑是急性缺血性腦中風,中風時間明確在3小時內。二、腦部電腦斷層沒有顱內出血。三、年齡在18歲到80歲之間。現行對於腦中風的評估指標有美國國家衛生研究院腦中風量表 (National Institute of Health Stroke Scale, NIHSS),由十五個項目組成評分腦中風常見的神經學損傷,分數從0至42分,20分以上為嚴重腦中風,適用於初始的評估以及後急性期的照護,欲使用 rt-PA 的缺血性腦中風病人評分需在6至25分之間;另有殘障失能度量表 (modified Rankin Scale, mRS),用於評估腦中風患者的日常活動的依賴狀況,分數從0到6,分數越高表示生活行動能力越差,0分表示無任何症狀,2分以下能夠獨立生活,3到5分需要他人協助照護,6分則表示死亡。如何能夠使缺血性腦中風病人獲得最好的治療效果是我們需要面對的重要課題。
貳、案例報告
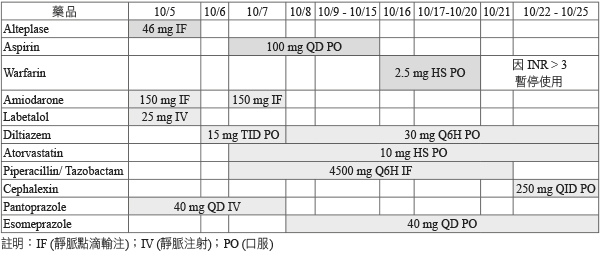
76歲男性,身高175 cm,體重62.1 kg,過去病史有高血壓、心律不整,曾經因腦中風導致左半邊輕微癱瘓,本次入院原因:2014年10月5日14:50感覺到左側肢體無力,15:44送到急診,入院時體溫36.6℃,心跳每分鐘99下,呼吸頻率每分鐘20次,昏迷指數為:E1V1M3,血壓:179/122 mmHg,經過腦部電腦斷層檢查與神經科醫師會診後,NIHSS 為25分,診斷為右腦中風 (right middle cerebral artery infarct),經與家屬討論後,於16:43靜脈注射 rt-PA 5 mg,接下來1小時靜脈輸注41 mg,給藥後左側肢體的肌肉力量評估 (muscle power, MP) 從1分進步到3-分,轉入加護病房持續觀察。
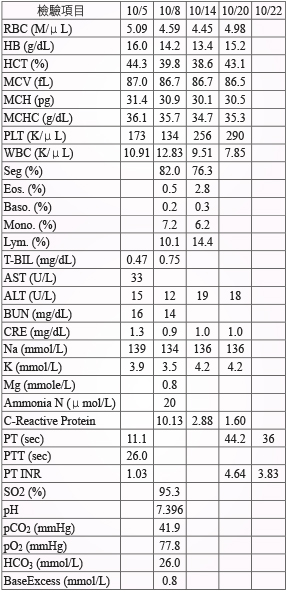
在加護病房觀察期間,10月6日核磁共振檢查確認有右中大腦動脈梗塞 (right middle cerebral artery infarct) 且無出血的情況,並診斷有心律不整,給與 diltiazem 15 mg TID PO,於10月7日胸部X光發現有感染,給與 Tazocin (Piperacillin 2 g/Tazobactam 0.25 g) 4.5 g Q6H IV 治療,情況穩定後於10月8日轉到普通病房,持續使用 aspirin 100 mg QD PO 預防再次中風和 esomeprazole 40 mg QD PO 預防胃食道出血,痰液細菌培養為 Klebsiella pneumoniae 和 Streptococcus agalactiae,10月15日出現心房震顫,醫師將 aspirin 100 mg QD PO 改成 warfarin 2.5 mg HS PO 來預防血栓,住院期間昏迷指數從 E1V1M5進步到 E3V4M6,左側肢體的 MP 也進步到4分,情況穩定後於10月25日出院,在門診持續追蹤中,(病人住院期間的檢查數據和用藥紀錄參考表一和表二)。
表一 病人住院期間相關檢查報告
表二 病人住院期間用藥紀錄
參、討論
一、急性缺血性中風使用 rt-PA 治療的時間限制,在美國腦中風治療指引 (American Stroke Association Guidelines for the Early Management of Patients With Acute Ischemic Stroke) 建議在中風症狀發生4.5小時內使用,而我國的健保給付規範是限制3小時內使用,兩者之間的差異討論如下。
在 rt-PA 的健保給付規定中有「限急性缺血性腦中風三小時內使用」,本案例從中風症狀發生到施打 rt-PA 時間約2小時,符合健保給付規範和治療指引建議,但一般缺血性中風的病人若未能及時發現,往往錯失治療的黃金時間。在近年研究指出,於3至4.5小時期間使用 rt-PA 在治療腦中風患者90天後的 Mrs 維持在0-1分的比例較控制組 (未使用 rt-PA) 來的高 (52.4% vs. 45.2%;OR = 1.42;95% CI = 1.02-1.76;P = 0.04)3,顯示在3至4.5小時期間使用 rt-PA 亦能夠改善中風後的恢復和獨立生活的能力;而在另一篇2010年的大型研究中4,中風發生後3小時內使用 rt-PA 和3至4.5小時期間使用相互比較,7天死亡率 (6.2% vs. 5.8%;OR = 0.93;95% CI = 0.78-1.12;P = 0.46) 和3個月後死亡率 (12.3% vs. 12.0%;OR = 0.97;95% CI = 0.84-1.13;P = 0.70) 在統計學上無明顯差異,研究中將治療後出血事件的發生率分成三種研究定義分類 (SITS-MOST、ECASS III、NINDS),在 SITS-MOST 的定義分類下,3至4.5小時期間使用的出血事件發生率略高於3小時內使用 (1.7% vs. 2.2%;OR = 1.36;95% CI = 1.01-1.83;P = 0.04),而 ECASS III (4.8% vs. 5.3%;OR = 1.10;95% CI = 0.90-1.33;P = 0.35) 和 NINDS (7.1% vs. 7.4%;OR = 1.04;95% CI = 0.88-1.22;P = 0.66) 的定義分類中,3小時內略低於3至4.5小時間但無統計上的差異 (4.8% vs. 5.3%;OR = 1.10;95% CI = 0.90-1.33;P = 0.35),研究結論建議在4.5小時內使用 rt-PA 在安全性上是可以被接受的。另外台灣腦中風學會「靜脈血栓溶解劑治療急性缺血性腦中風指引2013」中5,也針對這一問題進行討論,指引的建議是急性缺血性腦中風患者若符合靜脈注射 rt-PA 治療規範,可於發生3至4.5小時內接受 rt-PA 治療,符合和排除的條件與3小時內使用相同,但若是年齡大於80歲、使用口服抗凝血劑、一開始的 NIHSS 大於25分、影像檢查顯示腦中風範圍超過大腦三分之一以上、先前已同時有腦中風及糖尿病病史者符合以上任一條件則不建議施打 rt-PA。
而在2014年12月 Stroke 期刊中一篇研究發表6,內容為在18個月追蹤下比較6小時內使用 rt-PA 的死亡率,發現實驗組 (3小時內使用 rt-PA) 較控制組 (沒有使用 rt-PA) 的死亡率低 (8.8 % [95% CI,0.8–16.9]; P = 0.0317),若是比較4.5小時內和大於4.5小時使用 rt-PA 的18個月後死亡率,兩者之間則無明顯差異 (+3.2 % [95% CI, −3.9 to 10.4]; P = 0.38)。
綜合以上研究結果和指引的建議,急性缺血性腦中風使用 rt-PA 的時限延長到症狀發生後4.5小時內是可被接受的,但如能在越短的時間內使用,較能得到越好的治療效果。
二、本案例若是按照指引的建議劑量,治療所需的 rt-PA 劑量應為55.89 mg (0.9 mg/kg),但實際上只有給46 mg,在治療上不同之處,如下討論。
目前在藥品仿單和治療指引上,建議用於治療急性缺血性腦中風的劑量為0.9 mg/kg,然而在2010年台灣腦中風學會發表一篇研究結果7,內容在討論台灣地區中風病人使用 rt-PA 劑量和治療效果的比較,將劑量分成標準劑量組 (0.90 ± 0.02 mg/kg) 和較低劑量組 (0.72 ± 0.07 mg/kg),研究結果顯示,在70歲以上的病人中,使用較低劑量組的組別在治療三個月後發生出血事件的比例較低 (3.3% vs. 15.4%;P = 0.0257),在三個月後的死亡率也明顯較低 (5.0% vs. 21.1 %;P = 0.0099),維持在 mRS 0至2的比例也較高(53.6%vs. 32.6%;P = 0.0311),研究結論認為標準劑量可能不是很適合台灣70歲以上的中風病人,本次案例為76歲男性,所使用劑量為46 mg,使用劑量依照體重換算為0.74 mg/kg,與研究中的較低劑量相符,比對患者後續治療情形,昏迷指數回到 E3V4M6和 MP 恢復到4分,且並未發生出血事件,本案例預後與文獻研究相符合。
肆、結論
綜合上述幾篇研究結果,在急性缺血性腦中風發生後4.5小時內使用 rt-PA 在治療上是可被接受的,然而 rt-PA 價格昂貴,且目前健保規範為給付為3小時內使用,若缺血性腦中風症狀超過3小時使用,則病人需自費負擔較高的醫療費用。另外對於 rt-PA 劑量上的使用,經過研究文獻和案例治療的結果,較低劑量給予可能適合做為台灣地區年長者的治療劑量建議,明確治療結果需待進一的研究來證實。
在中風症狀發生後,盡早發現,即時送醫,才能讓治療得到更好的效果,此外腦中風之後所造成的殘疾,在醫療和社會成本上需要付出極大的資源,因此急性期腦中風治療成為醫藥界一個非常重要的研究方向。
Treatment of Ischemic Stroke: A Case Report
Shang-Te Chiang1, Yu-Yi Chang2, Jin-Ru Juang2, Lin-Chu Liao2
School of Pharmacy of China Medical University1
Department of Pharmacy, National Taiwan University Hospital Yun-Lin Branch2
Abstract
Stroke is one of the major factors contributing to the death of people in Taiwan. It often causes significant changes in patients' body function. The treatment of ischemic stroke has a big influence on stroke prognosis. So far, the major medicine for ischemic stroke is recombinant tissue plasminogen activator (rt-PA). In this case, we discussed about the treatment of ischemic stroke and focused on the therapeutic time of rt-PA.
參考資料:
1.行政院衛生福利部:102年國人死因統計。臺北,衛生福利部,2014。
2. 曾美君、張谷州:國人腦血管疾病、流行病學與醫療資源之使用。台灣醫界2004; 47: 6。
3. Werner Hacke, MarkkuKaste, Erich Bluhmki,et al:Thrombolysis with Alteplase 3 to 4.5 Hoursafter Acute Ischemic Stroke.N Engl J Med. 2008;359(13):1317-29
4. Ahmed N, Wahlgren N, Grond M, et. al: Implementation and outcome of thrombolysis with alteplase 3-4.5 h after an acute stroke: an updated analysis from SITS-ISTR. Lancet Neurol 2010;9:866-74.
5. 台灣腦中風學會:靜脈血栓溶解劑治療急性缺血性腦中風指引 2013。臺北,台灣腦中風學會rt-PA 使用指引撰寫小組,2013。
6. Whiteley WN, Thompson D, Murray G, et.al: Effect of AlteplaseWithin 6 Hours of Acute Ischemic Strokeon All-Cause Mortality (Third International Stroke Trial). Stroke 2014;45:3612-3617.
7. Chao AC1, Hsu HY, Chung CP, et.al: Outcomes of thrombolytic therapy for acute ischemic stroke in Chinese patients: the Taiwan Thrombolytic Therapy for Acute Ischemic Stroke (TTT-AIS) study. Stroke 2010;41:885-890.

