摘要
為了減輕藥師因大量住院處方造成的工作量,多數醫院採購自動包藥機取代人工調配藥品,然而裸錠藥物安全及正確地運送到自動配藥設備為一重要課題,本文運用「醫療照護失效模式與效應分析」的手法,重新檢視自動包藥機補藥流程,找出流程中可能的失效模式,藉由補藥流程作業面評估可能發生的問題,並提出改善對策,以防範自動包藥機藥品補充錯誤。
關鍵字:healthcare failure mode and effects analysis、自動配藥設備、條碼化、安全性
壹、前言
在醫院儀器設備中,自動化的配藥設備屬於高價設備,它能提升藥物配藥效率,同時縮短病人等候時間,節省人力資源,藥師更可積極參與病人教育工作,它往往被視為減少醫療疏失的手段,鮮少成為醫療錯誤或不良事件的來源。
研究指出科技化的設備,為醫療疏失及不良事件的重要參與者1。美國醫院藥師學會 (American Society of Health-System Pharmacists, ASHP) 在自動配藥設備之安全性建議指引指出,將裸錠藥物正確的運送到自動配藥設備為一重要課題2。因此若能提高自動化配藥設備之配藥品質,同時建立防範人為疏失之給藥流程或系統,不僅預防病人用藥疏失事件之發生,更可提升『病人安全』的照護目標。
為防範給藥錯誤疏失的發生且提高用藥安全,必須針對包藥機作業流程,全面且仔細評估可能發生的問題,深入剖析作業相關潛在問題,作為預先防範用藥疏失的參考。本次藉由「醫療照護失效模式與效應分析」(Healthcare Failure Mode and Effect Analysis, HFMEA) 手法,來探討舊有流程中的潛在問題,期能避免錯誤發生,提高給藥正確率。活動期間自101年11月成立活動小組,至102年5月完成此次研究。
貳、研究方法
「醫療照護失效模式與效應分析」之步驟可分為五個步驟3:步驟一、選擇需要檢視的流程並確認目標;步驟二、組成團隊;步驟三、繪製流程圖;步驟四、危害分析;步驟五、擬定行動方案與成效確認。
一、選擇需要檢視的流程並確認目標
回溯分析100年11月~101年10月住院藥局包藥機給藥錯誤事件,共發生12起錯誤事件,其中有11件發生原因為人為補藥錯誤造成,故本次活動將利用 HFMEA 的手法重新檢視自動包藥機補藥作業流程可能失效之處,尋找人員在補藥時發生錯誤之可能原因,並擬定改善措施。
二、組成團隊
本次活動自101年11月成立活動小組,成員包含住院藥局組長1名、藥師8名、住院藥局助理員1名,並邀請藥局主任擔任顧問。其中藥師部分包含2名二年期藥師訓練 (Post Graduate Year, PGY) 成員,其他藥師年資分布在3-10年。活動期間定期召開會議,由住院藥局組長主持,以開放討論的方式讓大家踴躍發表意見,由臨床藥師負責彙整資料,再依活動成員所在工作崗位,分配其負責之任務。
三、繪製補藥流程圖
自動包藥機補藥流程可分為例行性補藥及臨時性補藥。例行性補藥為每日依照月用量向藥庫或門診藥局請領藥品,若藥品為排裝藥品,即由藥師查好藥品槽號,再請助理員幫忙除包;若藥品為原瓶包裝,則直接在瓶身標下槽號,放至庫存區,於每星期一、三、五,由2位藥師核對後補入藥盒。臨時性補藥即自動包藥機缺藥時,由藥師先查看退藥盒是否有餘藥,若無,再向門診藥局請領藥品並將藥品補入藥盒 (圖一)。
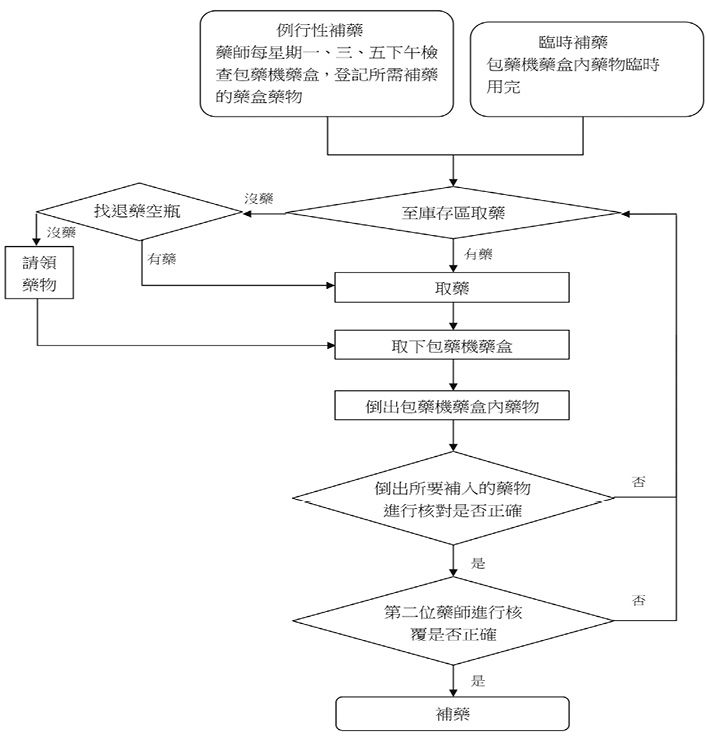
圖一 補藥流程圖
四、危害分析
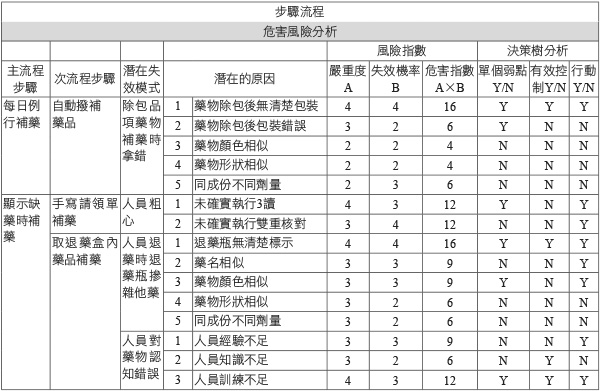
對每一流程逐項進行危害分析,先假設每一次流程失效時可能會產生的影響,再依影響程度進行危害評分。HFMEA 使用四個計分點計算對病人臨床結果的危害嚴重程度 (輕微、中度、重度、嚴重),另外使用四個計分點計算發生率 (經常、偶爾、不常、很少)。嚴重度及發生率相乘即構成危害指數矩陣,危害指數大於8的次流程則納入決策樹進行分析。經小組討論後,危害指數大於8的可能失效模式有4項 (除包品項藥物補藥時拿錯、人員粗心、人員退藥時退藥瓶摻雜他藥、人員對藥物認知錯誤),造成失效的可能原因有8項 (藥物除包後無清楚包裝、未確實執行3讀、未確實執行雙重核對、退藥瓶無清楚標示、藥名相似、藥物顏色相似、人員經驗不足、人員訓練不足)(表一)。
表一 包藥機補藥潛在失效模式分析
五、擬定行動方案與成效確認
經小組成員提出次流程於決策樹分析討論後,擬定造成失效模式的原因包括:(一)藥物除去包裝後無清楚可辨識的包裝藥袋而造成錯誤;(二)藥事人員未確實執行3讀及雙重核對機制而錯誤;(三)醫師開立處方藥物停用時,藥事人員將退回藥品退至空瓶,因空瓶無清楚標示,同時因退回藥品的藥名及顏色相似而導致錯誤;(四)藥事人員經驗或訓練不足。
我們擬訂行動對策方案,包括了:設計條碼化包裝藥袋、建立條碼化補藥流程、設計退藥瓶標籤、舉辦藥品辨識訓練課程。
(一)設計具條碼化包裝藥袋
1.設計藥袋 (圖二):
將每日藥品調撥單中的藥品品項轉換成條碼標籤,並標示於藥品包裝外,以利人員補充藥品時有清楚可辨識的包裝藥袋。包裝藥袋標示包含藥物商品名、學名、槽號、藥物特徵描述及條碼等。

圖二 條碼化包裝藥袋
2.規劃整理藥品庫存區 (圖三):
(1)請工務課施工增設空間隔板,以增加藥物存放地點並整理。(2)依藥理分類將罐裝及盒裝藥品排列。(3)條碼化包裝藥袋依藥槽號碼由大至小依序排列。同仁反應藥物存放空間增大及條碼藥袋排列整齊,可減少補藥時拿錯藥物。

圖三 整理藥品庫存區
(二)建立條碼化補藥流程 (圖四~五)
1.藥事人員藉由新的流程系統,以條碼輔助補足包藥機內盒的藥品。藉由資訊系統輔助,藥事人員能確實執行3讀及簡化人員雙重核對機制流程。2.實施內容包括設計包藥機藥盒條碼、設計退藥空瓶條碼、建立藥品國際條碼資料庫、設計包藥機補藥系統、架設硬體相關設備及開發補藥時刷條碼的電腦程式,同時於科內舉辦操作教育訓練。

圖四 包藥機藥盒條碼

圖五 硬體環境架設
(三)設計退藥瓶標籤
1.統一退藥空瓶規格。2.退藥瓶身貼上標籤,標籤內容包括:藥物商品名、學名、槽號、位置、藥物特徵描述、藥物圖像及馬偕碼 (圖六)。3.退藥瓶底部貼上條碼,人員使用退藥盒內藥品補藥或退藥時可再一次核對退藥品項和退藥瓶內容物是否相同 (圖七)。
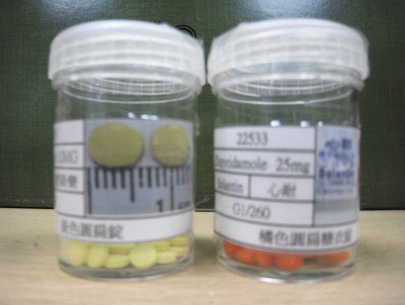
圖六 退藥瓶標籤

圖七 退藥瓶底部條碼
(四)舉辦藥品辨識訓練課程 (圖八~九)
製作實體辨識測試本,測試藥師對藥物外觀認知,經單位主管的支持及宣導,並將檢核結果公告回饋。30位藥事人員接受檢測,其中有73.3%認為考題難易是適中的、90.0%認為對工作實務有幫助的、86.7%認為對藥物安全的提升是有幫助的、83.3%認為有繼續施行之必要、高達93.3%認為整體滿意度為滿意的。

圖八 實體辨識測試本

圖九 藥師參與測試
參、結論
本次運用「醫療照護失效模式與效應分析」的手法,重新檢視自動分包機補藥流程,找出流程中可能的失效模式,並提出改善對策。對策實施後,自101年12月至102年5月間,統計補藥錯誤事件為0件,較執行前發生率1.3% (11/843),大幅降低。活動截止後,我們仍持續追蹤至103年12月成效,錯誤案件仍為0件,效果良好。由於初期追蹤成效良好,我們已將此次活動所建立之補藥流程列入標準作業流程,並安排專職藥師維護作業系統、追蹤後續成效,以確保病人用藥安全。
Using HFMEA to Improve Refill Accuracy of Drug Canisters in an Automated Drug Dispensing System
Kai-Hsun Lo, Chung-Jen Wang, Hsiao-Huai Kuo, Miao-Shan Chyi, Ya-Tzu Hu
Department of Pharmacy, Mackay Memorial Hospital, Hsinchu Branch
Abstract
In order to reduce the workload of hospital pharmacists due to a large number of prescriptions, many hospitals purchase automatic drug dispensing machines to replace the manual dispensing. It is an important issue to ensure that medicines can be transported from the pharmacists to the automated dispensing device safely and accurately. We used the Healthcare Failure Modes and Effects Analysis (HFMEA) to examine the refilling process of automated dispensing devices, and identify possible failure modes. We also evaluate the possible problems that may happen, and propose improvement approaches to prevent errors from automated dispensing device.
參考資料:
1.Balka E, Doyle-Waters M, Lecznarowicz D, et al: Technology, governance and patient safety: systems issues in technology and patient safety. Int J Med Inform 2007 Jun;76 Suppl 1:S35-47.
2. ASHP guidelines on the safe use of automated dispensing devices. Automation and information technology – guidelines 29-35.
3. DeRosier J, Stalhandske E, Bagin JP, et al: Using health care failure mode and effect analysis: the VA National Center for Patient Safety's Prospective Risk Analysis System. J Qual Improv. 2002;28(5):248-67.

