摘要
在台灣心血管疾病是第二常見的死亡原因,雖然治療指引推薦多種心臟保護藥使用於心肌梗塞的預防,但次級預防的藥物治療仍然不理想。本研究目的是評估四類心臟保護藥於心肌梗塞後門診病人之使用率。本研究從2012/01/01至2014/12/31於南臺灣某醫學中心執行,研究相關數據與資料以 SPSS 16.0版統計軟體處理和分析。總共有208位病人完成研究,研究前個別藥物的利用率 antiplatelet (intervention group: IG 100% vs control group:CG 100%)、beta-blocker (IG 82% vs CG 82%)、ACEI/ARB (angiotensin converting enzyme inhibitor/angiotensin receptor blocker)(IG 88% vs CG 87%)、statin (IG 87% vs CG 82%)。研究後個別藥物的利用率 antiplatelet (IG 96% vs CG 99%)、beta-blocker (IG 81% vs CG 78%)、statin (IG 89% vs CG 80%) 等仍高,但 ACEI/ARB 的利用率明顯下降 (IG 72% vs CG 75%)。四類心臟保護藥併用率於兩組研究前到後皆偏低 (IG 63% to 57%, p = 0.19 vs CG 63% to 51%, p = 0.04),對於心肌梗塞後門診病人給予實證之最佳次級預防心血管藥物治療,仍具有極大的改善空間。
關鍵字: 心臟保護藥、心肌梗塞、cardioprotective medications、myocardial infarction、beta-blocker、ACEI/ARB
壹、前言
在美國心血管疾病是導致死亡的主要原因之一,而心肌梗塞盛行率約佔總人口的3%1。在台灣心臟疾病一直是導致死亡的十大主要原因之一,根據衛生署103年6月25日公佈102年國人十大死因,心臟疾病排名仍高居第二位2。
醫策會制定的台灣臨床成效指標3 (Taiwan Clinical Performance Indicator, TCPI) - 急性心肌梗塞 (acute myocardial infarction, AMI) 照護之治療處置 AMI-10、11、12、13,衛生教育 AMI-19 (表一),其內容為評估心臟血管治療藥之使用率與衛教執行率,這些項目與藥師的臨床實務有密切相關性,其成效亦納入醫院評鑑規範中。
表一 台灣臨床成效指標3
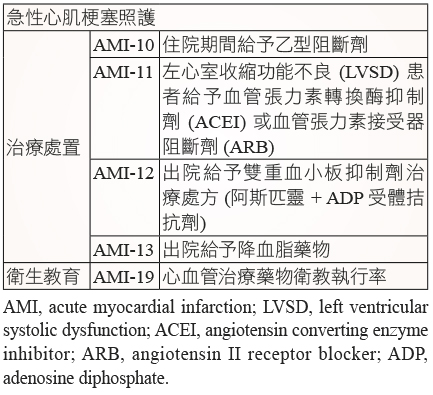
南部某醫學中心於2011年依醫策會之規定,執行台灣臨床成效指標計劃 (急性心肌梗塞照護),由藥師執行心肌梗塞病人出院前衛教諮詢,評估心血管治療藥物衛教執行率。同時參考國外心肌梗塞成效測量 (performance measurement) 指標 (表二)4與治療指引 (guideline) (表三)5-7,綜合評估與探討 antiplatelet、beta-blocker、ACEI/ARB (angiotensin converting enzyme inhibitor/angiotensin receptor blocker)、statin 等四類被證實有效的次級預防心臟保護藥於本院心肌梗塞後門診病人之使用率和衛教執行率,以期能提升醫療照護之品質。
表二 美國心臟協會 ST 段上升/非 ST 段上升心肌梗塞成效測量指標4
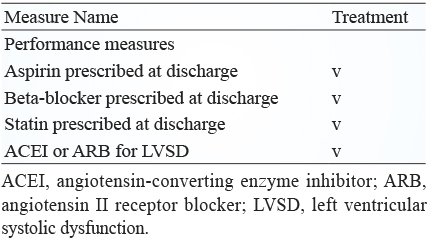
表三 ST 段上升/非 ST 段上升心肌梗塞之常規治療藥物5-7

貳、方法
本研究為一項前瞻性隨機取樣之臨床試驗,所有心肌梗塞住院病人皆納入 TCPI 照護,出院前接受藥師心血管疾病相關危險因子與治療藥物之衛教,同時對病人進行用藥諮詢、評估和追蹤。研究經本院人體試驗審議委員會 (institutional review board, IRB) 同意執行相關研究,收錄2012/01/01至2012/12/31期間因急性心肌梗塞住院病人,將出院前接受藥師衛教諮詢後的病人依年齡分為 ≧ 65歲和 < 65歲兩群,然後依男女性別分類,總共分為四組。再各從這四組病人中依接受藥師衛教諮詢日期之先後順序,隨機分為實驗組與對照組,進行出院後續研究追蹤,研究執行期間從2012/01/01至2014/12/31。
實驗組出院後除了依常規治療外,定期接受藥師持續衛教諮詢、訪視追蹤 (回診時進行面對面會談或以電話聯絡訪談),並進行門診用藥評估與建議。對照組則只接受一次出院前的藥師衛教諮詢,其餘依常規治療進行。研究期間,兩組皆由電子病歷中收集和記錄病人相關之研究資料,之後進行研究分析與評估。比較研究前後兩組於組內、組間四類心血管用藥個別的使用率和同時併用率。
本研究所有數據與資料經彙整後以 SPSS 16.0版統計軟體處理和分析,描述性統計以百分比描述之;推論性統計,實驗組與對照組之間在研究前或後心血管藥物使用率之差異性以 Chi-square test、Independent t test 進行檢定,相同組別研究前後之差異性以 McNemar's test、Paired t test 陳述。本研究之統計水準以 p < 0.05為具有統計意義。
參、結果
本研究收錄231位病人進行研究 (實驗組116位、對照組115位),排除出院後無後續回診追蹤的病人,最後總共有208位病人完成研究 (實驗組106位、對照組102位)。有關病人的基本特質,無論在性別、平均年齡或心血管用藥包含 aspirin、clopidogrel、dural antiplatelet、beta-blocker、ACEI 或 ARB 或 combo (組合劑型)、statin 等項目,於執行本研究前在兩組間並未呈現統計上之差異 (表四)。
表四 本研究病人之基本特質
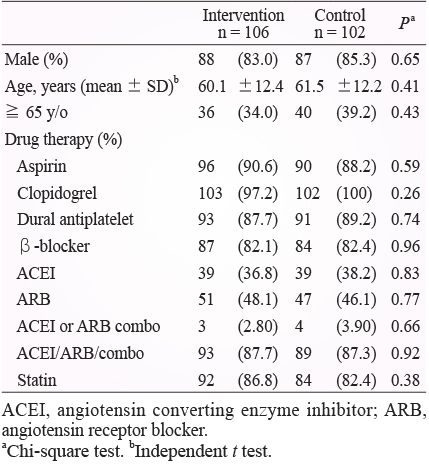
有關 TCPI 急性心肌梗塞照護項目之執行率,研究前,衛生教育 AMI-19兩組執行率皆達100%。治療處置 AMI-10兩組皆達約82%;AMI-11實驗組高達約88%,對照組約87%;AMI-12實驗組高達約88%,對照組約89%;AMI-13實驗組高達約87%,對照組約82% (表四、表五、圖一)。整體而言,研究前心肌梗塞照護臨床成效指標各項心血管治療藥物的使用率皆高達八成以上。
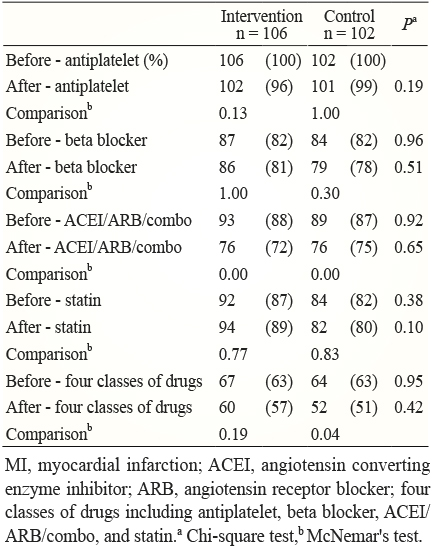
表五 實驗組、對照組組內與組間於研究前後次級預防心血管藥物之使用率
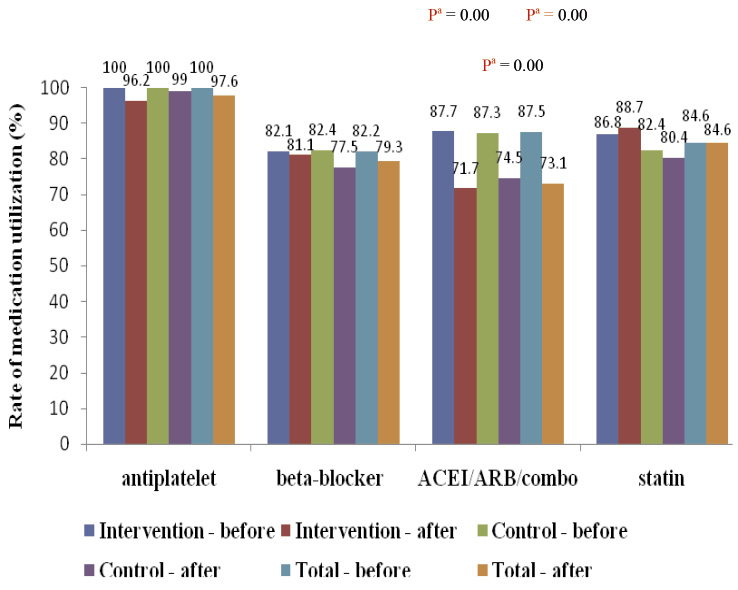
圖一 實驗組、對照組和全部急性心肌梗塞病人於研究前後四類次級預防心血管藥物之個別使用率 (aMcNemar's test)
研究前兩組 antiplatelet 使用率皆高達100%,研究後,對照組仍高達99%,實驗組減少為96%。實驗組 beta-blocker 使用率減少為81%,對照組減少為78%。實驗組 ACEI/ARB/combo 使用率減少為72%,對照組減少為75%。實驗組 statin 使用率增加為89%,對照組減少為80% (表五、圖一)。四類心臟保護藥於研究前後之併用率,實驗組由63%下降為57%;對照組由63%下降為51% (圖二)。總體而言,此四類心臟保護藥之併用率,兩組無論在研究前或後皆偏低。
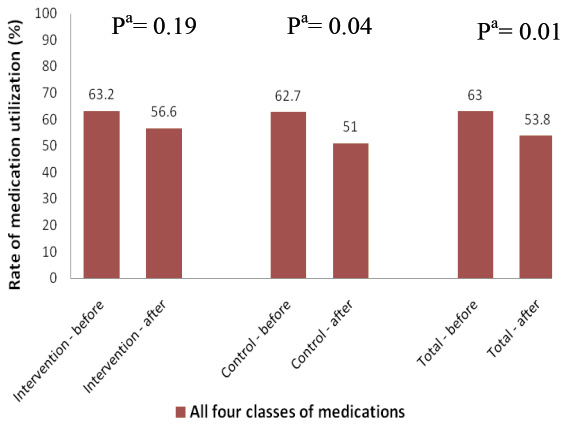
圖二 實驗組、對照組和全部急性心肌梗塞病人於研究前後四類次級預防心血管藥物之合併使用率 (aMcNemar's test)
肆、討論
四類心臟保護藥之使用率評估。
一、Antiplatelet
2013 ACCF/AHA- STEMI5 (Ameerican College of Cardiology Foundation/American Heart Association - ST elevation myocardial infarction)、2014 AHA/ACC-NSTE ACS7 (American Heart Association/American College of Cardiology - non ST elevation acute coronary syndrome) 治療準則指出,執行 PCI (percutaneous coronary intervention) 後的所有 STEMI、NSTE ACS 病人若無禁忌應持續無限期給予每天81- 325 mg 的 aspirin (Class I, Level of Evidence A) (表三)。執行 PCI 期間接受支架 (stent) 置放術的病人要給予雙重抗血小板藥物維持治療12個月,包括 aspirin 和 P2Y12 inhibitor:clopidogrel 每天75 mg (Class I , Level of Evidence B)、ticagrelor 每天兩次90 mg (Class I, Level of Evidence B)。無法服用 aspirin 的病人包括 hypersensitivity、gastrointestinal intolerance,將給予 clopidogrel 每天75 mg 維持劑量 (Class I, Level of Evidence B) (表三)。
本研究結果顯示,研究前給予雙重血小板抑制劑 (dual antiplatelet) 兩組各為88、89% (表四)。然而本研究追蹤之個案為期兩年以上,超過治療準則雙重抗血小板藥物維持治療12個月之期限,因此以 antiplatelet (aspirin 或 clopidogrel 或 ticagrelor) 之使用率做為研究前後之比較依據。研究前 antiplatelet 之使用率兩組皆高達100%;研究後對照組減少為99%,實驗組減少為96%,雖組內或組間皆未具統計差異 (表五),然而其使用率減少的原因,以及是否會影響病人長期預後,需待更進一步研究探討。
二、Beta-blocker
2013 ACCF/AHA- STEMI 治療準則指出5,所有 STEMI 病人若無禁忌出院後應持續給予 beta- blocker (Class I , Level of Evidence B)(表三)。本研究結果顯示,研究前兩組 beta- blocker 使用率皆高達約82%;研究後實驗組減少為81%,對照組減少為78%,雖組內或組間也未達統計差異 (表五),然而其使用率減少的原因,以及是否會影響病人長期預後,也需待更進一步研究探討。
三、ACEI/ARB
2013 ACCF/AHA- STEMI5、2014 AHA/ACC-NSTE ACS 治療準則指出7,所有 MI 病人併有 LVEF (left ventricular ejection fraction) < 0.4,若無禁忌應持續無限期給予 ACEI (Class I , Level of Evidence A)。而對於 ACEI 耐受不良的病人,可給予 ARB (Class I, Level of Evidence A)(表三)。
本研究結果顯示,研究前兩組 ACEI/ARB/combo (ACEI 或 ARB 或組合劑型) 使用率分別為88%、87%;但研究後實驗組減少為72%,對照組減少為75%,皆具統計上差異 (表五)。探究其可能原因,在這兩組病人中有些病人可能因腎功能變差而影響了醫師處方 ACEI/ARB/combo 的行為,因而導致研究後使用率大幅下滑。在本研究中顯示,研究後兩組病人之肌酸酐平均值皆上升,實驗組由1.51 mg/dL 增加為1.53 mg/dL,對照組由1.47 mg/dL 增加為1.6 mg/dL (圖三),這是造成 ACEI/ARB/combo 使用率減少的主因。然而其使用率之減少是否會影響病人長期預後,亦需待更進一步研究探討。
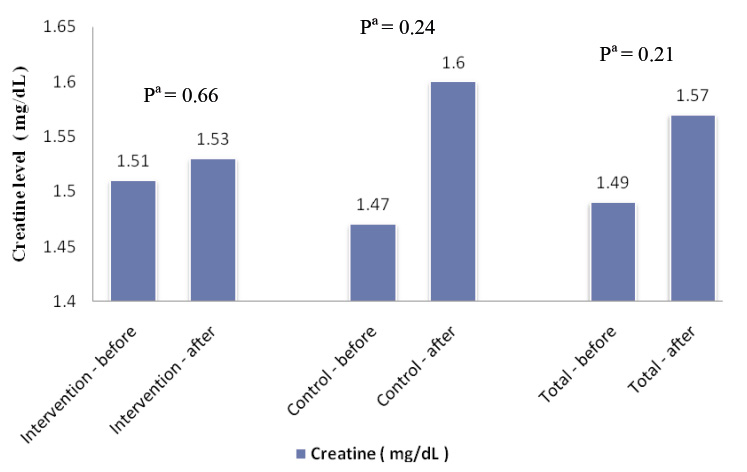
圖三 實驗組、對照組和全部急性心肌梗塞病人研究前後之肌酸酐平均值 (aPaired t test)
四、Statin
2013 ACCF/AHA- STEMI治療準則指出5,所有 STEMI 病人若無禁忌出院後應持續給予 statin (Class I , Level of Evidence B);2014 AHA/ACC-NSTE ACS治療準則指出7,所有 NSTE-ACS 病人若無禁忌出院後應持續給予 statin (Class I , Level of Evidence A)(表三)。本研究結果顯示,研究前兩組 statin 使用率分別為87%、82%;研究後兩組分別為89%、80%。兩組研究後 statin 仍維持高使用率,反應在本研究中,實驗組研究後 LDL (low density lipoprotein) 平均值減少43 mg/dL、TC (total cholesterol) 平均值減少36 mg/dL、所有心肌梗塞病人 LDL 目標達標率增加49%;對照組研究後 LDL 平均值減少36 mg/dL、TC 平均值減少31 mg/dL、所有心肌梗塞病人 LDL 目標達標率增加37%。由研究結果可見,研究後若 statin 仍能維持高使用率對於血脂的控制最具成效,是三高危險因子中最易達標的治療,尤其是以接受藥師持續介入之實驗組表現較佳。
五、合併使用次級預防心臟保護藥
綜合上述資料結果顯示,研究前後兩組 antiplatelet、beta- blocker、statin 等個別類藥物皆維持高使用率。而兩組研究前四類心臟保護藥併用率分別為63% vs 63%;研究後實驗組減少為57%,對照組減少為51%,探討兩組併用率皆減少的原因之一都與 ACEI/ARB/combo 研究後之使用率大幅下降有關。然而兩組於研究後併用率減少之差異,實驗組之減少未具統計意義 (63% to 57%,p = 0.19),對照組之減少具統計意義 (63% to 51%,p = 0.04)(圖二),探討可能原因實驗組在研究期間藥師提出39筆降血壓藥物調整 (包含 beta- blocker、ACEI/ARB/combo),14筆降血脂藥物調整 (statin) 等用藥建議供醫師參考,或許這可能是兩組研究結果 (四類藥併用率) 的主要差別。
基於文獻和治療指引顯示,合併多種次級預防心血管藥物治療,可改善和減少心血管疾病風險。本研究兩組四類心臟保護藥併用率無論在研究前或後皆偏低,其結果與國外文獻報告類似8-9。探討可能原因包括併發症、藥物副作用、藥物交互作用、病人用藥順從性、醫師用藥和遵循治療指引的積極度…等因素,此四類心臟保護藥之低併用率可能影響本研究病人之長期預後與結果,因此在臨床治療實務上仍具有很大的改善空間。
伍、結論
本研究四類心臟保護藥併用率於研究前或後皆偏低,對於心肌梗塞後門診病人之臨床實務上,給予此四類實證之最佳次級預防心血管藥物治療,仍具有極大的努力與改善空間。
誌謝:本研究承蒙高雄長庚紀念醫院研究計畫 (CMRPG8B0411-12) 之經費補助,特此致謝。
The Evaluation of Cardioprotective Medications in Myocardial Infarction Patients
Chun-Chi Chiou, Ching-Ling Tai, Yu-Chin Wang
Department of Pharmacy, Kaohsiung Chang Gung Memorial Hospital
Abstract
Cardiovascular (CV) disease is the second most common cause of mortality in Taiwan. Although guidelines recommend multiple cardioprotective medications to prevent myocardial infarction (MI), but the use of secondary prevention pharmacotherapy after MI remains suboptimal. The aims of this study is to determine the utilization rates of the four types of cardioprotective medications in post-MI outpatients. This study was conducted from January 1, 2012 to December 31, 2014 in a medical center in Taiwan. All data processing and analyses were carried out using the SPSS 16.0 for windows. A total 208 patients completed the study. At baseline, the individual utilization rate for antiplatelet (intervention group: IG 100% vs control group:CG 100%), beta-blocker (IG 82% vs CG 82%), statin (IG 87% vs CG 82%) and ACEI/ARB (angiotensin converting enzyme inhibitor/angiotensin receptor blocker) (IG 88% vs CG 87%). End of study, the induvidual utilization rate was still high for antiplatelet (IG 96% vs CG 99%), beta-blocker (IG 81% vs CG 78%) and statin (IG 89% vs CG 80%), but decreased in the ACEI/ARB (IG 72% vs CG 75%). The utilization rate was low for all four classes of cardioprotective medications from baseline to final data within both groups in this study (IG 63% to 57%, p = 0.19 vs CG 63% to 51%, p = 0.04) , there is still a large room for improvement and optimization of the evidence-based secondary prevention cardiovascular pharmacotherapy in post- MI outpatients.
參考資料:
1.Go AS, Mozaffarian D, Roger VL, et al: Heart disease and stroke statistics-- 2014 update: a report from the American Heart Association. Circulation 2013; 129:e28-e292.
2. Department of of Health, Executive Yuan, R.O.C. (Taiwan). Available from http://www. mohw. gov.tw/EN/Ministry/DM1_P.aspx?f_list_no=378&fod_ list_no=4999&doc_no=46611. The published information on the press conference June 25, 2014.
3. 財團法人醫院評鑑暨醫療品質策進會:台灣臨床成效指標執行手冊。2011年7月。
4. Krumholz HM, Anderson JL, Bachelder BL, et al: ACC/AHA 2008 performance measures for adults with ST-elevation and non–STelevation myocardial infarction: a report of the American College of Cardiology/American Heart Association Task Force on Performance Measures (Writing Committee to Develop Performance Measures for ST-Elevation and Non–ST-Elevation Myocardial Infarction). Circulation 2008;118:2596-648.
5. O'Gara PT, Kushner FG, Ascheim DD, et al: 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Circulation 2013;127:e362-425.
6. Steg PG, James SK, Atar D, et al: ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force on the Management of ST-Segment Elevation Acute Myocardial Infarction of the European Society of Cardiology (ESC). Eur Heart J 2012;33:2569-619.
7. Amsterdam EA, Wenger NK, Brindis RG, et al: 2014 AHA/ACC guideline for the management of patients with non-ST-elevation acute coronary syndromes: executive summary: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. Circulation 2014;130: 2354-94.
8. Jørgensen CH, Gislason GH, Ahlehoff O, et al: Use of secondary prevention pharmacotherapy after first myocardial infarction in patients with diabetes mellitus. BMC Cardiovasc Disord 2014; 14(4);1471-2261/14/4.
9. Barry AR, Koshman SL, Norris CM, et al: Evaluation pf preventive cardiovascular pharmacotherapy after coronary artery bypass graft surgery. Pharmacotherapy 2014;34(5):464-72.

