摘要
急性肝衰竭 (又稱猛爆性肝衰竭) 是病人肝臟突然喪失功能,危及生命的臨床急症。而肝臟移植往往是最後且唯一的治療選擇。急性肝衰竭的定義為病人之前無肝臟疾病,在黃疸出現的26週內發生肝腦病變,伴隨發生凝血功能異常 (國際標準凝血時間比值,INR > 1.5)。病因有很多,包括藥物、病毒性肝炎與感染等等。眾所周知,N-acetylcysteine (NAC) 是 Acetaminophen 中毒的解毒劑。一個隨機雙盲臨床試驗的結果顯示,對於非 acetaminophen 引起急性肝衰竭的輕度肝腦病變病人,NAC 可以增加其不需肝移植而仍可存活的機率 (transplant-free survival),延緩進入肝臟移植的時間。NAC 治療療程的費用不昂貴且安全性高,可作為急性肝衰竭治療選擇之一。
關鍵字:急性肝衰竭、N-acetylcysteine (NAC)、肝臟移植
壹、前言
臨床上急性肝衰竭雖罕見,一旦發生可能引起多重器官衰竭,而造成生命危險。由於急性肝衰竭死亡率高,其臨床治療需入住肝膽專科加護病房,以處理接踵而來的問題:如黃疸、腦水腫、肝腦病變、癲癇、上消化道出血、低血糖、代謝性酸中毒、感染、急性腎衰竭與凝血功能異常問題1-4。但內科治療多半是症狀治療,效果有限,若是嚴重個案,還是需要外科肝臟移植。時至今日,治療急性肝衰竭,仍是現代醫療的一大挑戰。眾所周知,N-acetylcysteine (NAC) 是 acetaminophen 中毒的解毒劑,用於治療 acetaminophen 引起急性肝衰竭角色已十分明確,但是在非 acetaminophen 引起的急性肝衰竭較少被提及。本文綜述了急性肝衰竭定義,流行病學,病因學和急性肝衰竭治療。藉由臨床實際治療案例,以實證角度探討 NAC 在非 acetaminophen 引起急性肝衰竭所扮演的角色 (表一)。
表一 肝腦病變嚴重度分級

貳、 急性肝衰竭的分類定義與致病原因
一、 急性肝衰竭的分類定義
急性肝衰竭的廣義定義為黃疸症狀開始到發生肝腦病變的時間小於26週,同時有急性肝臟傷害如肝臟酵素 (AST/ALT) 上升與凝血功能異常 (國際標準凝血時間比值,INR > 1.5),即可診斷為急性肝衰竭3,4。一般而言,這些病人之前無潛在慢性肝臟疾病,但以下有例外:威爾森氏症、B型肝炎病毒感染或自身免疫性肝炎的病人可以在發生急性肝衰竭之前,已有疾病或肝硬化存在3。1993年由 O’Grady 在 Lancet 發表的分類,依黃疸症狀出現至肝腦病變發生之間隔時間長短不同,將急性肝衰竭細分為下列三種5:(一)超急性肝衰竭 (Hyper-acute liver failure):在黃疸症狀1周內迅速發展至肝腦病變,稱為超急性肝衰竭。(二)急性肝衰竭 (Acute liver failure):黃疸症狀至發生肝腦病變肝昏迷,間隔時間為1週至4週,稱為急性肝衰竭。(三)亞急性肝衰竭 (Subcute liver failure):黃疸症狀至發生肝腦病變肝昏迷,間隔時間為4週至26週,稱為亞急性肝衰竭。
二、急性肝衰竭的致病原因
造成急性肝衰竭的原因很多,對於已開發國家,造成急性肝衰竭最多原因的是 acetaminophen 服用過量;而開發國家則是病毒性肝炎,其中主要為B型肝炎。藥物方面,除了 acetaminophen 服用過量之外,其他藥物也曾被報導會引起急性肝衰竭,例如:isoniazid、trimethoprim-sulfamethoxazole、phenytoin 等也都有零星報告。A型肝炎病毒發生比例約4%。C型肝炎病毒很少引起急性肝功能衰竭。E型肝炎病毒引起急性肝衰竭,大多數發生發生在亞洲及非洲地區,尤其在孕婦這個族群,死亡率高達20%。其它罕見發生的病毒包括巨細胞病毒、單純皰疹病毒第1、2和6型3。Epstein-Barr 病毒也可能引起急性肝衰竭,但是發生比例偏低。根據美國急性肝衰竭研究團隊發表,在1998年到2012年期間 Epstein-Barr 病毒造成急性肝衰竭的比例為0.21%6。其它原因還包括感染、缺血性肝炎、自身免疫性肝炎、威爾森氏症和 HELLP 症候群。HELLP 症候群是子癇前症所引發的併發症,特徵包括溶血 (hemolysis, H)、肝臟酵素升高 (elevated liver test, EL) 和血小板數目減少 (low platelet count, LP) 3。
參、急性肝衰竭的治療
一、急性肝衰竭的治療
由於急性肝臟衰竭的病人的死亡率高,建議入住肝膽專科加護病房治療。若為B型肝炎病毒急性發作引起肝衰竭的病人,給予抗B肝的病毒藥 (entecavir 或 tenofovir) 治療;而 acetaminophen 引起的急性肝衰竭,則給予解毒劑 NAC。NAC 口服治療起始劑量為140 mg/kg,然後每4小時給予維持劑量口服 NAC 70 mg/kg,連續投予17次,整個療程需72小時。靜脈注射的方法則是 NAC 150 mg/kg 配製於5%葡萄糖水溶液 (D5W) 輸注1小時 (至少超過15分鐘),隨後給予50 mg/kg 輸注4小時,最後給予100 mg/kg 輸注16小時3。其餘的就是內科方面症狀治療急性肝衰竭相關併發症。過去導致死亡的重要原因多半是消化道出血,現今預防性投予組織胺第二型受體拮抗劑或氫離子幫浦抑制劑,已經顯著減少胃腸道出血的發生率。對高血氨血症的病人,使用 lactulose 降低腸道 PH 值,維持病人每日至少3次排便,以降低血氨的濃度,減少肝腦病變發生。如果病人發生第二、三期肝腦病變,除了需安排電腦斷層攝影檢查,排除其它可能造成腦病變的原因,同時需避免使用鎮靜藥物。若病人有低血鈉的情況,也要加以校正。病人進一步進展到第三、四期肝腦病變,則考慮插管。約有40%的病人會出現腦水腫,這也是急性肝衰竭病人死亡的主要原因。腦水腫發生的機轉還不是很清楚,目前認為可能與顱內壓升高有關。腦水腫的病人有比較高的比例會出現癲癇發作。腦水腫的治療,除了需校正會惡化腦水腫的低鈉血症之外,另外可給予甘露糖醇 (mannitol) 維持血清滲透壓小於320 mOsm/L,建議劑量為每公斤給予2毫升的20 %甘露糖醇,對於腎功能不良病人必須小心使用。低溫療法是將病人體溫降至32~33℃,對於腦水腫的治療是比較新的方式,但療效仍需更多研究證實3,4。再者可向健保署事先申請進行血漿置換術,輔助取代肝臟以移除代謝廢物如膽紅素、血氨 (Ammonia) 等。目前而言,如果內科治療無法改善的嚴重個案,肝臟移植往往是最後且唯一的治療選擇。
二、案例報告
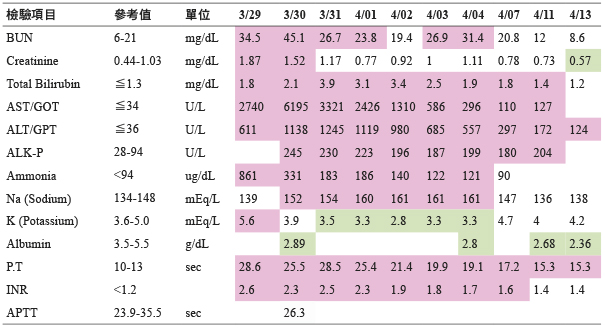
一位45歲已婚男性病人,患有原發性肝癌、糖尿病、高血壓、B型肝炎帶原與酒精引起的肝硬化 (Child A)。2013年3月曾因消化性潰瘍出血,於外院做過胃鏡內視鏡處置。入院前曾間歇性解瀝青黑便持續一週,卻未尋求醫療診治,直至2015年3月29日因全身虛弱及呼吸急促,才至本院急診求助。除了懷疑有上消化道出血,血液檢查結果發現:麩胺酸苯醋酸轉氨基酶 (Aspartate aminotransferase, AST) 為2740 (正常值 < 34)、麩胺酸丙酮酸轉氨基酶 (Alanine transaminase, ALT) 為611 (正常值 < 36)、國際標準化比值 (international normalized ratio, INR) 為2.6 (正常值 < 1.2)、有代謝性酸中毒合併乳酸中毒、貧血與急性腎損傷。同時因為血液感染而引起敗血症,給予抗生素治療。一開始病人的意識清楚,當天晚上轉至胃腸肝膽科加護病房後,開始出現意識混亂、無法遵從指令並嗜睡情況,血氨 (Ammonia) 高達861 (正常值 < 94),初步診斷為急性肝衰竭合併第二~三期肝腦病變,懷疑是感染所導致。因病人過度使用呼吸肌肉,導致呼吸衰竭而緊急插管。翌日3月30日因肝臟酵素急速升高 (AST/ALT 為6195/1138) 合併凝血功能異常 (INR 為2.3),檢視用藥歷史並無服用 Acetaminophen,因此診斷為非 Acetaminophen 引起急性肝衰竭 (超急性肝衰竭)。醫療團隊給予 N-acetylcysteine (NAC) 3天的療程治療,第一個小時給予150 mg/kg 高劑量的 NAC,之後四小時給予12.5 mg/kg/hr 的 NAC,最後的67小時給予6.25 mg/kg/hr 的 NAC,同時給予 lactulose 治療高血氨血症及肝腦病變,抗生素也持續使用。3天的療程結束後,病人意識狀況逐漸恢復,在4月3日移除氣管內管並脫離呼吸器,此時肝臟酵素 AST/ALT 已下降到586/685、INR 為1.8、Ammonia 為122。4月7日,病人肝臟酵素 AST/ALT 為110/297、INR 為1.6、Ammonia 為90已回復到正常值。意識清楚且生命徵象穩定並轉至普通病房。4月16日狀況穩定而順利出院,之後門診追蹤 (表二)。
表二 住院期間檢驗數值 (104/03/29-104/04/13)
肆、 NAC 在非 acetaminophen 引起急性肝衰竭的效果、安全性與相關機轉文獻探討
由美國衛生研究院資助美國急性肝衰竭研究團隊於2009年發表,共計全美24個醫學中心1998年至2006年參與的一項隨機雙盲臨床試驗。納入173位年齡18歲以上非 Acetaminophen 引起的急性肝衰竭病人。研究中分成兩組,一組81人給予 NAC 三天療程,如前所述,另一組92人給予3天安慰劑 (D5W) 療程。結果發現:雖然三週後整體存活率 (overall survival),NAC 組為70%、安慰組為66%,兩組在統計學上沒有差異 (P = 0.283)。但不需肝移植而仍可存活的機率 (transplant-free survival),NAC 組40 %優於安慰組27%,有統計學上的差異 (P = 0.043)。進一步做次族群分析發現,NAC 可以增加第一、二期肝腦病變病人的不需肝移植而仍可存活的機率 (transplant-free survival) (NAC 組52% VS 安慰組30%, P = 0.01),每治療5位就有1位得到好處 (NNT = 5),並延緩需要接受肝臟移植的時間。副作用方面,大部分受試者皆耐受良好,最常出現的副作用是噁心 (14%) 及嘔吐 (4%)7。
同一組研究團隊在2013年接著發表後續研究成果,包括 NAC 可以改善關於肝臟發炎及黃疸數值;在血液學數值的改善,包括 ALT 與膽紅素數值降低;但是 INR、creatinine 與 AST 數值改善程度,則無統計學上差異8。在今日治療急性肝衰竭選擇中,最有效的是肝臟移植,也是最後唯一的救命之計。由於大愛肝臟捐贈者有限,家屬活體捐贈配對又需要一段時間,此時 NAC 可以延緩需要肝臟移植的時間,又改善較輕程度肝腦病變病人的死亡率。對於較嚴重程度肝腦病變病人存活率的幫助,仍需要多一些研究來證實。同時,NAC 價錢沒有很昂貴,以一位70公斤病人而言,自費3天療程 NAC 大約需要3800元,且大部分病人都可耐受並完成3天 NAC 療程。
NAC 用於非 Acetaminophen 引起急性肝衰竭病人的治療機轉與用來治療 Acetaminophen 中毒似乎有所不同。NAC 治療 Acetaminophen 中毒的作用機轉,目前已知是 NAC 為 Glutathione 的前驅物及代替物,可促使 Acetaminophen 的毒性代謝物 N-acetyl-p-benzoquinone imine (NAPQI) 轉變成沒有毒性的產物,而不會造成肝細胞傷害3。美國急性肝衰竭研究團隊在2013年發表 NAC 在治療非 Acetaminophen 引起急性肝衰竭機轉,證實 NAC 在治療非 Acetaminophen 引起急性肝衰竭作用,可能與減少發炎因子介白素-17 (interleukin-17, IL-17) 的製造,進而導致其血中濃度降低有關9。
伍、NAC 使用注意事項
NAC 可使用5%葡萄糖水溶液 (D5W) 或0.45%食鹽水 (Half-Normal Saline) 稀釋。若病人血糖過高不適合輸注 D5W,才建議用生理食鹽水 (Normal Saline) 稀釋。NAC 稀釋後溶液在室溫中可維持24小時安定,偶而會出現溶液顏色改變為粉紅色或紫色,但不影響效價7。
陸、總結
目前實證資料顯示,NAC 除了可以減少 Acetaminophen 引起的急性肝衰竭的死亡率,對於非 Acetaminophen 引起急性肝衰竭的病人,給予 NAC 三天的療程,可以改善肝臟酵素及黃疸數值,增加較輕程度肝腦病變病人的存活率,並延緩進入肝臟移植的時間7,8。因此,NAC 可作為非 Acetaminophen 引起急性肝衰竭的治療選擇之一。在2016年發表的急性肝衰竭治療指引也建議所有急性肝衰竭的病人應該都給予 NAC 治療3。
Use of N-acetylcysteine for Acute Liver Failure
Chia-Ling Yu1, Li-Huei Chiang1, Wei-Min Cho2, Shin-Tarng Deng1, Chi-Hua Chen1
Department of Pharmacy, Chang-Gung Memorial Hospital Linkou1
Department of Pharmaceutical Materials Management, Chang-Gung Memorial
Hospital Taoyuan2
Abstract
Acute liver failure (sometimes referred to as fulminant hepatic failure) is a life-threatening medical emergency characterized by the rapid deterioration of liver function. Liver transplantation is a last and only treatment measure to survive. Acute liver failure is defined as onset of coagulopathy (international normalised ratio 1.5 or greater) and encephalopathy in a person without pre-existing liver disease, and with an illness of less than 26 weeks in duration. Acute liver failure can be induced by various etiologies, included drugs, viral hepatitis, infections and so on. N-acetylcysteine (NAC) is well known as an antidote for acetaminophen poisoning. In a prospective, randomized, double-blind trial, N-Acetylcysteine (NAC) improved transplant-free survival in patients with non-acetaminophen-Induced acute liver failure when administered in early stages of hepatic encephalopathy. Treatment with NAC, which is safe and relatively inexpensive, would be a viable treatment option for acute liver failure patients.
參考資料:
1. Koch A, Trautwein C: N-acetylcysteine on its way to a broader application in patients with acute liver failure. Hepatology.2010; 51(1):338-40.
2. Shalimar, Acharya SK: Management in acute liver failure. J Clin Exp Hepatol. 2015; 5(Suppl 1):S104-15.
3. Singh T, Gupta N, Alkhouri N, et al: A guide to managing acute liver failure. Cleve Clin J Med. 2016 ;83(6):453-62.
4. Bernal W, Wendon J. Acute liver failure. N Engl J Med. 2013 ;369(26):2525-34.
5. O’ Grady JG, Schalm SW, Williams R. Acute liver failure: redefining the syndromes. Lancet 1993; 342:273–275.
6. Mellinger JL, Rossaro L, Naugler WE, et al: Epstein-Barr virus (EBV) related acute liver failure: a case series from the US Acute Liver Failure Study Group. Dig Dis Sci. 2014 ;59(7):1630-7.
7. Lee WM, Hynan LS, Rossaro L, et al: Intravenous N-acetylcysteine improves transplant-free survival in early stage non-acetaminophen acute liver failure. Gastroenterology. 2009;137: 856- 886.
8. Singh S, Hynan LS, Lee WM, et al: Improvements in hepatic serological biomarkers are associated with clinical benefit of intravenous N-acetylcysteine in early stage non-acetaminophen acute liver failure. Dig Dis Sci. 2013; 58(5):1397-402.
9. Stravitz RT, Sanyal AJ, Reisch J, et al: Effects of N-acetylcysteine on cytokines in non-acetaminophen acute liver failure: potential mechanism of improvement in transplant-free survival. Liver International 2013; 33(9):1324-1331.

