摘要
老年黃斑病變引起的視力喪失是開發中國家50歲以上族群失明的主要原因,近年來臨床研究不只是在遺傳學及病理學有進展,對於老年黃斑病變也有新的治療方式,這類的黃斑病變其特徵在於脈絡膜有新的血管形成,血管形成的過程中涉及血管內皮生長因子,因此在新生血管性老年黃斑病變的治療中,血管內皮生長因子已成為治療的關鍵目標,除了 pegaptanib、bevacizumab、ranibizumab 之外,aflibercept 是一種新型的重組融合蛋白,可以結合 VEGF-A,VEGF-B,也是最新被核准用來治療新生血管性老年黃斑病變的藥物。
關鍵字: 老年黃斑病變、血管內皮生長因子、aflibercept
壹、前言
眼球的結構與相機很相似,眼球前端的瞳孔讓光線進入,作用如同相機的光圈一樣。視網膜是一層相當精細的組織層,就像照相機的底片,可用來感光,感光後會將影像傳往腦部。黃斑部是眼球後部視網膜最中央的一塊小區域,是控制中心視力最重要的部位,如果發生病變或損傷,會使視野中央逐漸模糊或形成黑影,視力將大受影響1,2。
貳、認識老年黃斑病變
一、病因與分類
黃斑病變是因為眼睛黃斑點脆弱的感光細胞受損,導致功能無法正常運作,而使中央視力受到影響的眼部病變。若是由於年齡因素所引起的,則屬於老年黃斑病變 (age-related macular degeneration;簡稱 AMD)。老年黃斑病變是導致65歲以上老年人眼睛失明的第一大病因,也是和老化有關的視力退化疾病之一,可大略分「乾性」與「濕性」兩種類型。「乾性」的黃斑病變屬於較為單純的退化或老化,病程較長,約10-30年,基本上是黃斑功能的自然退化和老化所造成,長出不正常的新生血管機率也較低,較不易達到失明的程度。「濕性」的黃斑部變性是網膜下長了不該長的脈絡膜新生血管,這些新生血管會滲出液體或出血,造成視網膜剝離,因此稱為濕性;濕性變化進行快速,可在短時間內造成失明。雖然乾性老年黃斑病變較為常見,但晚期或嚴重的病人則以濕性老年黃斑病變為主,而且絕大部分失明個案都屬晚期病人。值得注意的是,乾性老年黃斑病變亦可能會隨時轉變為濕性老年黃斑病變1,2。
二、臨床症狀與診斷
老年黃斑病變最主要的症狀是持續性及進行性的視力惡化。患者可能會對光線變得敏感,又或看見不存在的光線、形狀或顏色。不論乾性或濕性,老年黃斑病變往往都不會導致疼痛,若病變只影響其中一隻眼睛,則早期的老年黃斑病變更難被察覺;這是由於沒有病變的那隻眼會彌補另一隻眼的視力損失,因此患者未必會發現到視力的變化。而這些病徵通常是緩慢進行或是快速的惡化,常因而造成無法挽回的視力喪失1,2。
臨床常用於診斷老年黃斑病變的方式包括:(一)阿姆斯勒 (Amsler Grid) 方格表測試,(二)眼底檢查,(三)螢光血管造影,(四)黃斑部光學同調斷層掃描 (optical coherence tomography;簡稱 OCT)。
參、老年黃斑病變的治療
老年性黃斑部病變的治療方式主要有二大類:雷射治療與眼球內注射血管內皮生長因子抑制劑。
一、雷射治療
(一)雷射光凝固治療 (photocoagulation)
傳統的激光凝固法利用高能量的光線集中在異常增生的血管,進而將這些出血的血管清除,阻止視力衰退。但是根據臨床報告顯示,這種治療方式的復發率極高,亦會破壞一些附近的健康組織及視力,使得只有少數患者能夠因接受雷射治療而獲得改善2。
(二)光動療法 (photodynamic therapy;簡稱 PDT)
光動療法結合了藥物及激光的特點而進行治療。一般會先在患者的手臂注射一種光敏劑的藥物 (例如 verteporfin),這種藥物對光線會產生反應,進入人體後會沿著身體的血液流動,找出並依附在視網膜上異常增生的血管;然後再使用一種冷性激光照射患者的眼睛,使藥物活化而發揮作用,對於新生血管具有高度選擇性的治療效果2。
(三)穿瞳熱療法 (transpupillary thermotherapy;簡稱 TTT)
藉由遠紅外光雷射作用於新生血管,產生熱效應以消除病灶。由於未使用染光敏劑,所以專一性較差2。
二、 眼球內注射血管內皮生長因子抑制劑 (表一)
表一 治療黃斑病變之血管內皮生長因子抑制劑
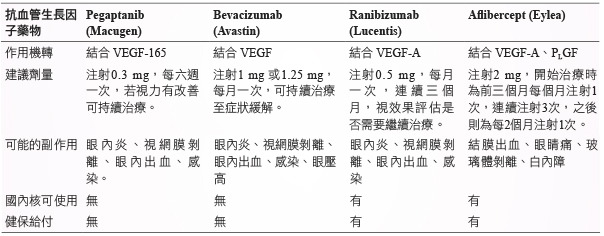
近年來的研究發現,黃斑部病變新增血管是血管內皮生長因子 (vascular endothelial growth factor;簡稱 VEGF) 所造成,VEGF 是在眼睛缺血缺氧的情況下所產生的一種蛋白質,會刺激不正常的血管生長以及造成血管壁滲漏,使用 VEGF 抑制劑可以幫助 AMD 病人抑制脈絡膜血管新生,因此 VEGF 抑制劑為當前主流的藥物治療方式3,4。目前臨床上使用的代表性藥物有 pegaptanib、bevacizumab、ranibizumab 及 aflibercept。
(一)Pegaptanib (Macugen)
Pegaptanib 是 VEGF-165的選擇性抑制劑,也是最早用於眼科的 VEGF 抑制劑。國內核可適應症為用於治療新生血管性老年性視網膜黃斑部病變患者且最佳矯正視力 ≦ 0.5且年紀 ≧ 50歲者。其對老年黃斑部變治療的效果與以往所用的光動力療法 (PDT) 類似,可控制病情,減緩惡化速度,但不像光動力療法僅對部分病灶有效,它可用於各種不同病灶。連續治療兩年後,約有六成的患者視力維持穩定5,但健保尚未納入給付。
(二)Bevacizumab (Avastin)
Bevacizumab 是單株抗體,可結合並抑制 VEGF-A 的活性,是最早經美國食品藥物管理局 (簡稱 FDA) 通過用於人體的抗血管生長因子抗體,主要用於治療大腸癌。約在2005年開始以 off-label use 用於老年黃斑病變。有近半數的患者在治療後,視力獲得改善;9成以上的患者視力維持穩定;可說是黃斑部病變治療的一大突破6。由於文獻報告的 Avastin 臨床使用病例至今沒有發現明顯的副作用,因而已逐漸取代光動力療法,國內也有引進此治療方法,但健保尚未納入給付。
(三)Ranibizumab (Lucentis)
Ranibizumab 是重組的單株抗體,對 VEGF 具有專一性的拮抗作用,其分子較bevacizumab 小,組織穿透力較好,藥效較快;但也因為分子較小,自眼組織消除較快,所以需要每個月注射一次來維持效果,價格也遠比 bevacizumab 昂貴7。2006年被 FDA 核准使用於黃斑病變,國內健保亦有核可使用。
(四)Aflibercept (Eylea)
1.機轉8:
Aflibercept 是一種重組融合蛋白質,含有由人類 VEGF 接受器1與2的胞外區域與人類免疫球蛋白 (IgG1) Fc 部位融合而成,會與 VEGF-A 及 placental growth factor (PLGF) 結合,進而抑制這些同源 VEGF 接受體的活化。
2.適應症:
(1)適用於治療非息肉狀脈絡膜血管病變 (PCV) 的血管新生型 (溼性) 年齡相關性黃斑部退化病變。(2)中央視網膜靜脈阻塞(CRVO)續發黃斑部水腫所導致的視力損害。
3.使用劑量8:
(1)非 PCV 之血管新生型 (溼性) 年齡相關性黃斑部退化病變 (wAMD):Aflibercept 建議劑量為2 mg,開始治療時為前三個月每個月注射1次,連續注射3次,之後則為每2個月注射1次。患者於治療一年後,若病情需要,建議注射方式為每4-12週接受1次治療。(2)中央視網膜靜脈阻塞 (CRVO) 續發黃斑部水腫:Aflibercept 建議劑量為2 mg,每個月注射1次。
4.劑量調整:
針對腎功能不全、肝功能不全及老年人,可用資料並未顯示這些病人需要調整劑量,至於兒童及青少年則尚未確立其安全性及療效。
5.常見的不良反應:
為結膜出血 (26.7%)、眼睛痛 (10.3%)、玻璃體剝離 (8.4%)、白內障 (7.9%)、飛蚊症 (7.6%) 及眼內壓升高 (7.2%) 等。
6.治療效果:
2014年於眼科學期刊 (Ophthalmology),發表一篇對於溼性 AMD 病人的隨機雙盲的臨床試驗 (Intravitreal Aflibercept Injection for Neovascular Age-related Macular Degeneration:View1、View2),View1收集的是美國、加拿大的資料,View2則是收集歐洲、亞洲的資料,綜合 View1及 View2,研究結果發現,使用 aflibercept 2 mg 前三劑每月注射一次,之後每八周注射一次,在第52週分別有95.1%及95.6%的病人維持視力,相較於對照組使用 ranibizumab 0.5 mg 每月注射一次的有94.4%的病人維持視力,顯示 aflibercept 延緩病人視力退化的效果與 ranibizumab 相似9。
7.使用注意事項8:
(1)雙眼同時投予 Eylea 治療的安全性與療效,尚未進行完整性試驗。(2)若計畫進行眼內手術,應於之前或後28天內暫時停用藥物。(3)懷孕時不建議使用 Eylea。若有懷孕計畫之婦女建議在使用最後一劑後至少需間隔3個月。
8.健保給付規定:
(1)限使用於50歲以上血管新生型 (濕性) 年齡相關性黃斑部退化病變 (wAMD)。(2)限 ranibizumab 及 aflibercept 擇一申請且需經事前審查核准後使用。(3)第一次申請時以3支為限,每眼給付以7支為限,須於第一次申請核准後5年內使用完畢。
上述四種抗血管生長因子藥物皆是以眼內注射方式投藥,也就是用針筒將藥物以極細針頭直接注射到眼球玻璃體內。這種眼內注射方式可能引起眼內炎以及視網膜剝離…等併發症,嚴重時必須儘速以手術治療,雖然發生機率不高,但仍須密切注意,以免造成視力喪失的危險。
肆、預防老年黃斑病變
年齡的增長與遺傳是老年黃斑病變的兩大高危險因子,既然這兩者是難以避免,那麼預防老年黃斑病變的發生可以從下列方面著手。
一、定期檢查
美國眼科學會建議,年齡介於40至64歲而無症狀者,應每2至4年接受眼科檢查。65歲以上則應每1至2年進行一次檢查。
二、戒菸
吸煙與老年黃斑病變的風險呈劑量相關的關係,因此戒煙有助於降低風險10。
三、飲食
高脂、高膽固醇的食物可能會阻礙血流,增加老年黃斑病變的機率;根據研究顯示,黃體素、維生素 (包括維生素 C、E、β-胡蘿蔔素) 及礦物質鋅 (硒銅) 可能有助延緩老年黃斑病變的惡化10。
四、避免過度的陽光曝曬
過度接觸陽光及紫外線是老年黃斑病變的風險因素之一,最好避免。
伍、結論
以往黃斑部病變的治療皆以雷射治療為主,不論是舊的雷射治療或是近幾年發展的光動療法,接受治療的病人大部份都只能控制視力不再惡化。近年來因血管新生抑制劑的蓬勃發展,不光只是使用在腫瘤疾病,連用於黃斑病變也都有不錯的治療效果,除了 ranibizumab 外,aflibercept 也已獲美國食品及藥物管理局認可,可以透過直接注射於病灶部位治療老年黃斑病變,國內健保也已有相關給付;如此一來也提供了老年黃斑病變患者藥物治療的另一個選擇。
The Diagnosis and Treatment of Age-Related Macular Degeneration
Chiu-Ku Huang1, Ping-Yu Hsu2
Department of Pharmacy, Tainan Municipal Hospital1
Department of Pharmacy, Chi-Mei Medical Center2
Abstract
Age-related macular degeneration is the leading cause of irreversible blindness in people 50 years of age or older in the developed countries. Recent advances in clinical research have led not only to a better understanding of the genetics and pathophysiology of age-related macular degeneration but also to new therapies designed to prevent and help treat it. Neovascular age-related macular degeneration is characterized by choroidal neovascularization . Growth of new blood vessels is driven by a complex process that involves a signal protein called vascular endothelial growth factor.In the treatment of neovascular age-related macular degeneration, vascular endothelial growth factor has emerged as a key target of therapy. Besides pegaptanib, bevacizumab, ranibizumab, aflibercept is a novel recombinant fusion protein engineered to bind all isoforms of VEGF-A, VEGF-B and it is the latest medication to receive approval for the treatment of neovascular age-related macular degeneration.
參考資料:
1.Holz, FG, Wolfensberger, TJ, Piguet, B, et al: Bilateral macular drusen in age-relatedmacular degeneration. Prognosis and risk factors. Ophthalmology 1994; 101: 1522.
2. Jager, RD, Mieler, WF, Miller, JW. Age-relatedmacular degeneration. N Engl J Med 2008;358:2606.
3. Tolentino, MJ, McLeod, DS, Taomoto, M, et al: Pathologic features of vascular endothelial growth factor-induced retinopathy in thenonhuman primate. Am J Ophthalmol 2002; 133:373.
4. U M Schmidt-Erfurth, G Richard, A Augustin,et al: Guidance for the treatment of neovascular age-related macular degeneration. Acta Ophthalmol Scand. 2007; 85: 486-494.
5. Gragoudas, ES, Adamis, AP, Cunningham,ETJr, et al: Pegaptanib for neovascular age-related macular degeneration. N Engl J Med 2004;351: 2805.
6. Bashshur, ZF, Haddad, ZA, Schakal, A, et al: Intravitreal Bevacizumab for Treatment of Neovascular Age-related Macular Degeneration: A One-year Prospective Study.Am J Ophthalmol 2008; 145(2): 249-256.
7. Rosenfeld, PJ, Brown, DM, Heier, JS, et al: Ranibizumab for neovascular age-related macular degeneration. N Engl J Med 2006;355:1419.
8. Aflibercept 仿單
9. Ursula Schmidt-Erfurth, Peter K. Kaiser, Jean-François Korobelnik, et al: Intravitreal Aflibercept Injection for Neovascular Age-related Macular Degeneration: Ninety-Six–Week Results of the VIEW Studies. Ophthalmology 2014; 121: 193-201.
10. Cho, E, Seddon, JM, Rosner, B, et al: Prospective study of intake of fruits,vegetables, vitamins, and carotenoids and risk of age-related maculopathy. Arch Ophthalmol 2004; 122: 883.
通訊作者:徐秉裕/通訊地址:台南市永康區中華路901號
服務單位:奇美醫院藥劑部藥師/聯絡電話:(O) 06-2812811 ext 53110

