摘要
藥物交互作用電腦醫囑警示可以提供臨床醫師即時的藥物交互作用資訊,以預防潛在的藥物傷害發生。然過多的警示容易引起「警示疲乏」現象,導致高比例的警示被臨床醫師略過。本文探討藥物交互作用警示於建置上常見的困境,分享本院為改善醫師對警示的接受率,警示進行分層控管措施執行成效,以及醫師的滿意度與意見。
關鍵字:藥物交互作用警示、電腦醫囑系統、用藥安全、drug-drug interaction alerts、 computerized provider order entry、drug safety
壹、前言
藥物交互作用的預防,目前臨床主要採電腦醫囑警示的方式,在醫師開立處方時,即時提供訊息防免錯誤的處方。預期這樣的警示可以避免藥物交互作用處方的開立,進而減少病人傷害及藥物不良反應的發生。然藥物交互作用警示於實務上,有極高比例為處方醫師所「略過 (override)」,關於警示的設置是否具臨床效益及達到用藥安全預期目的,有其討論的意義。
貳、建置藥物交互作用電腦醫囑警示 常見的困境
各醫療院所對於如何評估及分類具臨床重要性的藥物交互作用各有其方式,在決定那些藥物交互作用配對的藥物必須被警示、警示內容該提示那些資訊、配伍禁忌藥品如何禁止、用什麼方式進行篩選的過程,可能遭遇的困境如下:
一、「警示疲乏 (alert fatigue)」現象
文獻研究結果顯示,有高達九成以上的藥物交互作用警示被臨床醫師略過1。本院過去分析藥物相關的電腦醫囑警示中,藥物交互作用警示為醫師接受率最低項目,於 2011年當診藥物交互作用警示被略過比率為93.4%,跨科90.4%(圖一)。醫師對警示不認同,往往導因於過多或與臨床相關性不高的警示,以致出現「警示疲乏」現象2,3。如何在「有用警示」與「過度警示」間取得一個正確的平衡點,實為不易4。
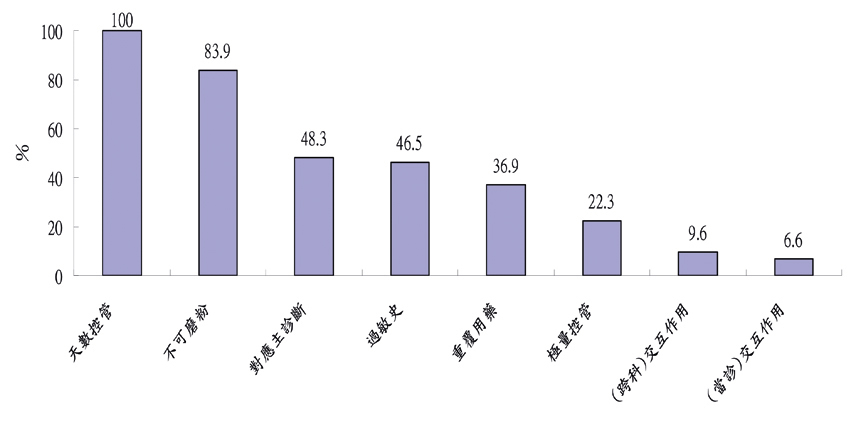
圖一 本院2011年門診藥物電腦醫囑警示之醫師接受率
二、 缺乏設計良好的研究用以評估藥物交互作用的發生率、結果及病人風險因子
要評估藥物交互作用是否對臨床造成顯著影響,必需要有品質的研究來佐證,以獲完整資訊提供醫師處方決策時權衡患者治療利益與風險。然大部分藥物交互作用來自薄弱的證據,實證基礎包括有個案報告、回溯性的分析、由體外的數據所推測 (in vitro data),少數來自控制良好的研究。以 warfarin 的藥物交互作用為例,約有82% 證據來源是個案報告。個案報告通常提供藥物交互作用的第一次證據,而單純利用這些報告作為證據來源有其潛在的缺陷,包括描述不盡完整,對於因果關係可能流於推測。雖然有些藥物交互作用不需要藉由隨機控制研究進行確認,利用藥效學或藥物動力學的特性即可預測,尤其執行前瞻性試驗置病人於有傷害的藥物交互作用風險,並不符合醫學倫理。在臨床實務,如果潛在的藥物交互作用實證基礎不完整,缺乏流行病學、風險及關聯性資訊,可能導致高估或低估副作用結果,也無法解釋那些特定患者存在風險因子,可參考性即嚴重受限5。
三、 不同的參考資料來源造成不一致的藥物交互作用評估結果
參考資料來源的不同,可能造成藥物交互作用評估結果的不一致,解釋上可能導因於專業名詞的定義、證據評讀的方式以及嚴重度分級的差異。由於參考資料庫對於藥物交互作用的評估及分級方法,通常不夠透明及有系統,不一致的情形也往往讓使用者不明就裡5。
參、 建構藥物交互作用電腦醫囑警示 之分層控管措施
本院藥物交互作用警示資料庫的建置,參考藥品仿單、藥物交互作用書籍 (Drug Interaction Facts) 及醫藥電子資料庫 (Micromedex、UpToDate) 之藥物交互作用資訊,經評估交互作用的結果為「嚴重」且具有「明確文獻佐證」者,即列為「一級交互作用」,當醫師開立相關處方,將顯示警示畫面。由於單純的警示導致醫師略過比率居高不下的問題,本院提出相對應的改善措施。
一、 分層控管一級藥物交互作用處方開立
檢視藥物交互作用的警示內容可發現,有部份為使用禁忌,應禁止併用;有些後續需進行臨床相關監測;亦有僅提醒應注意治療反應者。藥物交互作用在安全性的管理,應作分層處置。依上述說明,本院於2012年起,著手將藥物交互作用警示再進一步作安全分層,區分 Level A、B及C三個層級,控管藥物交互作用處方的開立 (表一),該措施於2013年上線電腦醫囑系統運作。
表一 藥物交互作用警示之層級式管制
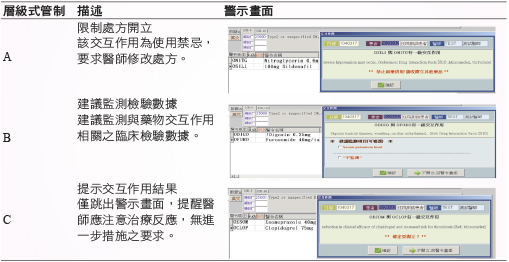
A級警示為配伍禁忌 (contraindication), 禁止藥品併用,限制醫師處方開立,要求進行處方修改。B級警示為提示監測檢驗數據,對於治療上有併用需求的交互作用藥品,提醒醫師注意及監測相關臨床參數,如藥物血中濃度、血中鉀離子濃度或腎功能。C級警示乃單純提示,目的在於資訊傳達,提醒醫師注意治療反應及併用可能導致風險,供醫師於處方決策時納入考量。
二、 藥物交互作用分層控管措施之臨床效益分析
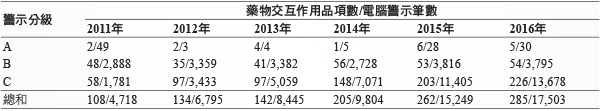
藥物交互作用警示筆數,隨著本院進藥品項的增加,每年呈現持續成長的趨勢 (表二)。自2013年分層控管措施上線電腦醫囑系統運作後,A級警示類別之處方完全禁止開立;B級警示類別的醫師接受率,上線前約7%,上線後提升至60%;C級警示於上線前後皆維持不到10%的接受率 (圖二)。
表二 藥物交互作用電腦醫囑警示年度品項數及筆數 (含當診及跨科)
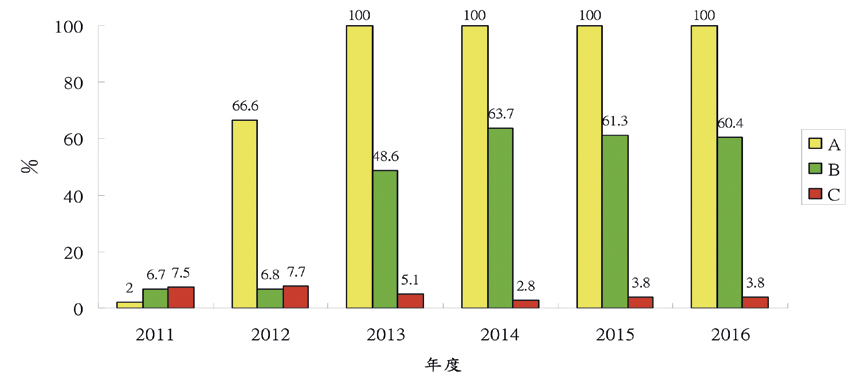
圖二 門診 (含當診及跨科) 藥物交互作用電腦醫囑警示醫師接受率
三、醫師滿意度及意見
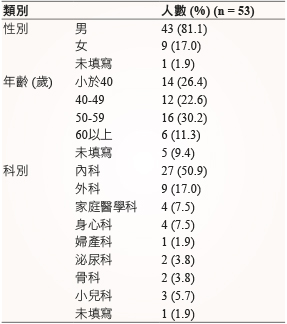
為了解處方醫師對於藥物交互作用電腦醫囑警示的滿度度、忽略警示原因及系統改善的建議,於2016年以本院主治醫師為對象,進行問卷調查。共發放60份問卷,回收53份 (回收率88%),受訪醫師科別主要為內科 (27/53,50.9%)(表三)。調查結果顯示 (表四),有75.5%(40/53) 醫師認為藥物交互作用電腦提示有助於用藥安全的提升,然另一部分的醫師則認為有些警示為不必要 (12/53,24.5%)。對於本院藥物交互作用分層控管措施,有69.8%(37/53) 醫師予以肯定,28.3%(15/53) 的醫師則認為易造成處方開立的干擾,須再改善。
表三 受訪醫師基本資料
表四 醫師滿意度及意見

探究略過警示的原因,大多以醫囑必要 (39/53,73.6%) 及病人服藥過程穩定 (28/53,52.8%) 為理由,一部分在於警示不具臨床重要性 (15/53,28.3%),少數情形是因太忙碌而忽略 (7/53,13.2%)。當出現跨科藥物交互作用的警示時,受警示醫師選擇略過的一部分原因,則是認為自己科別的用藥較重要,應為保留;另外則為前一科醫師開立導致藥物交互作用的藥品,應進行修改 (13/ 53,24.5%)。
對於本院藥物交互作用警示系統的改善建議,雖然有半數醫師認為目前很好 (29/53,54.7%),其他認為需再改善的地方則包括:警示說明內容不明確 (12/53,22.6%)、警示過多 (7/53,13.2%) 及界面應中文化 (5/53,9.4%)。關於警示內容明確性,醫師希望能了解藥物交互作用的嚴重 性及發生率,包括提升藥物濃度幾倍,最好有替代用藥的提示。警示過多則在於C級警示,希望能檢討那些該刪除或保留。中文警示界面則有助於加速判讀,增加即時性。由於本院電腦醫囑系統並未建立電子溝通平台,有醫師建議希望有電子白板,以增加醫師間或醫師與藥師間的溝通。
肆、討論
建置、維護及改善藥物交互作用電腦醫囑警示是一個耗時且持續的工作,警示的功能並非用以取代臨床判斷,而是希望可以協助人類記憶,提醒醫師處方時注意潛在的藥物交互作用。病人因藥物交互作用產生不良反應的風險本質上有其差異,受到個體間的因子如年齡、性別、肝腎功能、疾病、藥物的劑量或投與途徑所影響6。針對不同個案,臨床治療決策的作成有其複雜性,藥物交互作用警示於當中所能發揮的功能,亦通常無法一概而論。警示的設計,如何傳達明確的資訊,提供具體客觀的資料以權衡用藥風險,促使醫師開立處方多留意再進行決策,係警示設置預期達成的目的。若警示最終形成干擾,導致處方醫師習慣性的點選略過警示內容,則為用藥安全維護所不樂見的結果。
本院將藥物交互作用電腦醫囑警示設定 A、B、C 三個層級的控管措施,雖仍有其潛在的限制與缺陷,然確實改善醫師對警示的略過率,成功禁止部分不適當處方的開立。A級控管措施全然禁止處方開立,直接限制醫師的處方決策權,為避免過度干預,該交互作用應達「重大明顯不合理」的程度,在任何情形下皆不可併用,始有採取此強制禁止措施的必要,故於設置上須特別謹慎。B級警示提供監測臨床參數的建議,缺陷仍在於無法對應個別患者的特殊風險,以加強醫師的注意。C級警示僅提供訊息,處方醫師最容易略過,臨床實質效益依然受限。
伍、結論及未來的工作
過多或過少的藥物交互作用警示都會降低臨床效益,要在「有用警示」與「干擾警示」間取得一個平衡點,只有透過持續的分析、檢討與改善,使警示內容得以符合臨床治療需求,實質保障用藥安全7。
本院目前的警示仍有再努力及進步的空間,就B級警示僅提醒醫師監測檢驗數據, 未來期望在警示時一併呈現過去相關數據的檢驗結果,以評估個別患者是否存在特定的風險。C級警示需要增加明確性,以客觀數據、具體措施及中文界面呈現內容 (如增加藥物血中濃度幾倍、風險發生率、建議的替代藥品等)。為了解及檢討醫師略過C級警示的原因,將來警示界面應新增選項供醫師回饋拒絕接受的理由,作為後續品質改善的參考。就門診跨科藥物交互作用的警示,期望電腦醫囑新增電子溝通平台,以提供醫師與醫師間關於處方調整的意見交流。
The Clinical Efficacy of Computerized Drug- Drug Interaction Alerts
Hsiu-Ju Hsu1, Jui-Fang Chen1, Huang-Mei Chia2
Department of Pharmacy, Tainan Municipal Hospital1,
Shangri-La Information Technology Co. Ltd.,2
Abstract
Computerized drug-drug interaction (DDI) alert system can assist physicians in decision making by providing them with real-time information of potential hazardous drug-drug interactions. However, too many alerts result in “alert fatigue”; the relatively high override rates obscure the benefits of this alert system. We discussed the common dilemmas of constructing DDI alert system and shared our experiences about implementing stratified DDI alert model for reducing override rates; furthermore, the survey outcomes of physician satisfaction and opinions for DDI alert system were described in this article.
參考資料:
1.Schreiber R, Gregoire JA, Shaha JE and Shaha SH: Think time: a novel approach to analysis of clinicians’ behav- ior after reduction of drug-drug interaction alerts. Int J Med Inform 2017; 97: 59-67.
2.Missiakos O, Baysari MT and Day RO: Identifying effec- tive computerized strategies to prevent drug-drug inter- actions in hospital: a user-centered approach. Int J Med Inform 2015; 84: 595-600.
3.Tilson H, Hines LE, McEvoy G, et al: Recommendations for selecting drug-drug interactions for clinical decision support. Am J Health-Syst Phram 2016; 73: 576-85.
4.Slight SP, Seger DL, Nanji KC, et al: Are we heeding the warning signs? Examining provider's overrides of com- puterized drug-drug interaction alerts in primary care. PLos ONE 2013; 8: e85071.
5.Hines LE, Malone DC, Murphy JE, FCCP, FASHP: Rec- ommendations for generating, evaluating, and implement- ing drug-drug interaction evidence. Pharmacotherapy 2012; 32: 304-13.
6.Hoffman S and Podgurski A: Drug-drug interaction alerts: emphasizing evidence. Saint Louis University J Health Law & Policy 2012; 5: 297-309.
7.Payne TH, Hines LE, Chan RC, et al: Recommendations to improve the usability of drug-drug interaction clinical decision support alert. J Am Med Inform Assoc 2015; 22: 1243-50.
通訊作者:許杏如/通訊地址:台南市東區崇德路670號
服務單位:台南市立醫院藥劑科藥師/聯絡電話:(O) 06-2609926 ext 21188

