摘要
頸椎動脈剝離是造成年輕型缺血性中風的常見原因,根據發生位置可分成顱內動脈剝離與顱外動脈剝離,顱外動脈剝離可再分成內頸動脈剝離與椎動脈剝離,顱外動脈剝離發生率為每年每10萬人中約3件,佔年輕性缺血性中風25%,常見症狀包含單側頭痛、頭頸部痠痛,一旦發生頸椎動脈剝離併發之腦中風,急性處理以血栓溶解劑為主,中風後兩周內是缺血性中風的高危險期,此時治療目標應以預防中風為原則,抗血栓藥物包含抗血小板藥物與抗凝血劑,兩者對於預防中風發生的效果並無顯著差異,出血事件以抗凝血劑較高,故選擇藥物時須考量病況、共病症、多重用藥等因素。
關鍵字: 頸椎動脈剝離、抗血小板藥、抗凝血劑、cervicocerebral artery dissection、antiplatelet、 anticoagulant
壹、前言
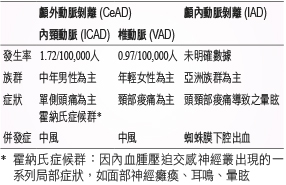
椎頸動脈剝離,又稱頭頸部動脈剝離 (Cervicocerebral Artery Dissection, CAD) 是造成年輕族群發生缺血性中風的主要原因,最早案例為1959年英國倫敦一位41歲中年男性發生自發性內頸動脈剝離1,CAD 根據發生位置不同可分為顱內動脈剝離 (Intracranial Artery Dissections, IAD) 以及顱外動脈剝離 (Extracranial or Cervical Artery Dissections, CeAD),CeAD 可再細分成內頸動脈 (Internal Carotid Artery Dissections, ICAD)、椎動脈 (Vertebral Artery Dissections, VAD),不同型態的剝離其族群、症狀與併發症也有差異 (表一)。
表一 椎頸動脈剝離分類2
貳、流行病學
CeAD 發生率為每年每10萬人中約3件,平均年齡為45歲,佔年輕性缺血性中風25%3,VAD 較常見於年輕族群且以女性為主,而 ICAD 則以中年男性為主,ICAD 發生率比 VAD 高出2倍 (1.72/100,000人 vs 0.97/100,000人),CeAD 復發率低,7年內復發率約7%4,根據 The Cervical Artery Dissection and Ischemic Stroke Patients (CADISP),VAD 常見症狀為頸部痠痛而 ICAD 則以頭痛為主,The International Headache Society 提出應懷疑 CeAD 的症狀如下:同側的頭痛、面部疼痛、頸部疼痛,而頭痛的型態多為突發、持續、抽痛、單側性。
參、病生理學
CeAD 起因於動脈內皮層與中皮層之間因外力或自發性出現撕裂剝離,出現假血管腔 (false lumen)、內血腫 (intramural hematoma)、動脈瘤或封閉的管腔,IAD 則是因為內血腫讓主動脈管壁附近小血管破裂,血液直接進入主動脈,導致主動脈管壁剝離,上述情況使得血管狹窄而造成阻塞或形成血栓,當血栓流至腦血管且造成阻塞時,就可能發生缺血性中風,另一機轉為多處狹窄的血管使得腦部灌流減少,進而造成腦部缺氧,CAD 引起之缺血性腦中風事件主要以血栓生成有關,而非血管剝離引起之血液動力學異常。
60% CAD 屬於自發性,但多數自發性動脈剝離常伴隨輕微創傷且可能被忽略,根據 CADISP 提供數據顯示,約有40% CeAD 患者再入院前有發生過頸椎創傷,其中以頸椎扭傷、運動造成創傷為主5,少數自發性動脈剝離病人是由於先天血管內外膜較為脆弱,研究發現這類病人即使無結締組織疾病異常,其皮膚切片報告顯示細胞外基質異常,結締組織疾病包含橡皮人症候群、馬凡氏症候群、成骨不全症6,7,其他則為觸發因子導致,例如高血壓、創傷、強烈撞擊、扭轉、過度用力咳嗽、懷孕、生產後、感染等等。
肆、症狀
CeAD 常見臨床症狀為局部頸部疼痛、頭痛,也可能出現因內血腫延伸壓迫到交感神經叢而產生的局部症狀,稱之為霍納氏症候群 (Horner syndrome),包含面部神經癱瘓、耳鳴、暈眩等,故若出現單側頭痛合併單側霍納氏症候群症狀,此為 CeAD 之警訊,而霍納氏症候群以 ICAD 較為常見,此外,病人可能出現缺血性腦中風、短暫性腦中風的併發症,其中又以 VAD 比 ICAD 有較高中風風險,CeAD 發生兩周內為缺血性中風的高風險期,大於兩周後因血管開始自我修復,使得中風風險顯著下降2,一篇900人的觀察性研究顯示 CeAD 發生的3個月後,中風風險降至2.1%7,而 IAD 病人因為顱內動脈血管較缺乏彈力纖維,故約60%可能出現蜘蛛膜下腔出血,IAD 常見的輕微症狀為因頭頸部痠痛導致之暈眩,且較常發生在亞洲族群。
伍、診斷
臨床上不易診斷 CAD,因為20-30%以肩頸痠痛、頭痛表現,故須以核磁共振、斷層掃描及電腦斷層血管攝影為主,臨床醫師需要詢問過往的創傷病史、臨床症狀。
陸、治療
治療原則以處理急性期症狀以及預防併發症為主,包含血栓溶解劑、抗血栓藥物以及手術治療。
一、血栓溶解劑
急性中風時,血栓溶解劑可快速溶解血栓恢復灌流,以 tissue plasminogen activator (tPA) 或 urokinase 為主,血栓溶解劑可由動脈 (Intraarterial thrombolysis, IAT) 或靜脈 (Intravenous thrombolysis, IVT) 給予,數篇觀察性研究與案例報告認為兩種給藥方式效果差不多4,過去探討血栓溶解劑與中風的相關研究皆包含 CeAD 族群,故使用血栓溶解劑仍是選擇之一,美國心臟醫學會治療指引並無明確建議,使用血栓溶解劑時需評估風險,例如腦出血或增加管壁血栓大小而影響血流。
在2008年 Menon 等人的次分析中,納入7篇觀察性研究 (n = 59),7位接受 urokinase 而52位使用 t-PA,所有病人皆在中風發生3小時內接受治療,共4個死亡案例,1位接受 t-PA 病人在40分鐘內出現腦梗塞且於3日後過世,另外3個死亡事件與血栓溶解劑無關,只有1位出現有症狀的腦出血事件。多篇觀察性研究顯示使用血栓溶解劑與否,對於3個月內中風發生率、The modified Rankin Scale (mRs)、死亡率並無顯著差異4。一篇2011年的統合分析研究8,一共納入36篇文獻,包含 CeAD 導致之中風病人,在中風發生24小時內接受血栓溶解劑治療,給藥方式包含 IVT 和 IAT,結果發現整體死亡率為8.1%,腦出血率為4.4%,生活功能指標部分,41% mRs 有顯著進步,與 Safety Implementation of Thrombolysis in Stroke-International Stroke Thrombolysis Register 提供之所有原因引起中風的病人接受血栓治療的預後、療效、安全性相比,皆無顯著差異,因此該篇文獻建議 CeAD 病人應接受血栓溶解劑。目前對於血栓溶解劑使用在 CeAD 引起中風的族群證據尚未明確,因此在選擇血栓溶解劑時應考量中風發生時間、禁忌症、相關風險。
二、手術治療
手術治療目的是為了減少血流持續流至剝離的血管管腔中,包含經血管內治療的微創手術 (endovascular therapy, EVT) 與外科手術,EVT 例如汽球擴張術、血管支架置放術、血管內螺旋線圈,外科手術例如結紮術、外科手術血管夾、血栓動脈內膜切除術,因手術併發症較高,例如術中發生中風、腦神經受損,目前多以 EVT 來替代外科手術,文獻顯示,813例 EVT 中,6.2%出現缺血性事件,125例外科手術中,18.4%出現缺血性事件,美國心臟醫學會治療指引建議當病人對藥物治療效果不佳時才考慮手術治療。在 IVT 與 EVT 之間的選擇,IVT 可能導致血管壁血腫,EVT 則有導管造成假管腔破裂的風險,一篇觀察性研究之統合分析結果為 IVT 與 EVT 對於預防 CeAD 引起之中風效果並無顯著差異 (OR = 1.3, 95%CI = 0.57-3.46, p = 0.46)。
IAD 伴隨蜘蛛膜下腔已經發生出血者,因為其再出血率高,多以手術緊急處理,而未伴隨腦出血者目前建議藥物治療,一樣以預防中風為目標,當藥物效果不好或是動脈瘤逐漸變大時才會考慮 EVT2。
三、抗血栓治療
(一)抗凝血劑 vs 抗血小板藥物
藥物治療主要原則是預防中風發生,美國心臟醫學會治療指引建議對於 CeAD 導致中風之病人應使用抗血栓藥物治療至少3-6個月,包含抗凝血劑 (anticoagulant, AC) 與抗血小板劑 (antiplatelet, AP)(Class 22b, LOE:B),兩者療效比較未明確,基於造成缺血性中風的主要機轉為血栓生成,故目前多使用 AC 預防 CeAD 併發之中風,若針對出現頸動脈狹窄症狀的病人,為了減少血管壁斑塊剝落與血小板凝集作用,則偏向選擇 AP,CeAD 併發之中風牽涉到血管內皮受誘發的血小板凝集反應以及凝血機制的活化,使用 AP 或 AC 皆可能減少血栓生成進而降低中風風險,CeAD 發生後的兩周內為中風高危險期,故即使是無中風或栓塞症狀皆建議使用藥物早期預防,但 AP 或 AC 何者較佳,目前尚無定論。
文獻回顧結果,針對該此議題共有5篇觀察性研究的統合分析 (表二),死亡與中風復發率指標,5篇結果皆無顯著差異,2篇統合分析結果僅在 AC 組發生重大出血事件9,10,2015年之前並無大型隨機分派試驗,皆以觀察性研究為主,在2015年發表於刺胳針 (Lancet) 期刊的一篇隨機分派試驗 Cervical Artery Dissection in Stroke Study11,納入來自46間醫院因 VAD 或 CeAD 而急性中風 (小於七日) 的病人,一共250位,以1:1隨機分派成 AC 與 AP 組,AC 組為 heparin 或低分子量 heparin 合併 warfarin 直到 INR 維持2-3之間,新型口服抗凝血劑並不包含於此,AP 組則包含 aspirin、dipyridamole、clopidogrel 或雙重抗血小板藥物治療,初級指標為3個月後中風或死亡發生率,研究結果2組皆無顯著差異 (AC:1/124 vs AP:3/126, OR = 0.335, 95%CI = 0.006-4.233),次級指標如任何型態的中風、死亡、出血,2組亦無顯著差異,但重大出血事件僅發生在 AC 組。2017年一篇觀察性研究納入370位 CAD 病人12,比較 AC 與 AP 對於不同動脈剝離類型族群時,其預防新發生中風或是中風復發的效果,在自發性剝離組中發生中風事件為 AP 組 (8.5%)、AC 組 (9%)、併用組 (16.6%),出血事件為 AP 組 (2.2%)、AC 組 (1.5%)、併用組 (3.3%);在創傷剝離組中發生中風事件為 AP 組 (6.9%)、AC 組 (11.1%)、併用組 (10%),出血事件為 AP 組 (1.7%)、AC 組 (0%)、併用組 (10%);在 ICAD 組中發生中風事件為 AP 組 (6.4%)、AC 組 (7.1%)、併用組 (18.2%),出血事件為 AP 組 (2.1%)、AC 組 (7.1%)、併用組 (9.1%);在 CeAD 組中發生中風事件為 AP 組 (8.2%)、AC 組 (8.2%)、併用組 (12%),出血事件為 AP 組 (1.9%)、AC 組 (1.2%)、併用組 (3%),結果發現 AP 或 AC 對於不同型態剝離病人,在預防中風復發或出血安全性部份效果差不多,但以併用組出血事件較偏高。
兩類抗血栓藥物的選擇可根據病況、病人年齡、共病症、多重用藥等考量決定,若病人已出現大範圍腦梗塞,則以 AP 為主,AC 的禁忌症包含急性大片腦梗塞合併中線偏移、血塊形成,顱內動脈瘤。
表二 抗血栓藥物治療之比較

(二)新型口服抗凝血劑的角色
近年來新型口服抗凝血劑 (New oral anticoagulants, NOACs) 已被證實對於非瓣膜性心房顫動病人可有效預防中風,且相較於 warfarin 有較高的安全性,因此 NOACs 用於預防 CAD 病人引起之中風也逐漸被討論,2015年一篇觀察性研究13將病人分成 NOACs 組 (dabigatran, rivaroxaban, 或 apixaban)、AC 組 (warfarin, heparin 或低分子量 heparin) 或 AP 組 (aspirin, clopidogrel 或 aspirin/extended-release dypyridamole),共納入149位病人,平均年齡43歲,分成 NOACs 組、AC 組及 AP 組,追蹤7.5個月後,中風復發指標部分,NOACs 組2位、AC 組1位、AP 組1位 (P = 0.8),重大出血事件以 AC 組較高,分別是 NOACs 組0%、AC 組11.4%、AP 組2.5%(P = 0.034),整體而言 NOACs 療效與傳統抗凝藥差不多但有較高的安全性,另一篇觀察性研究納入68位因 VAD 或 ICAD 引起之中風病人14,分成 AC 組與 NOACs 組,追蹤6個月後,NOACs 組的 mRS 皆小於1分且無腦出血案例,而 AC 組有77%的病人其 mRS 小於1分,1位出現腦出血,1個死亡案例。
柒、結論
CAD 是年輕型中風的主要原因,一旦確診,預防栓塞併發症是主要目標,於黃金3小時內以及無禁忌症的情況下,可使用血栓溶解劑 tPA 或 urokinase,IVT 或 IAT 給藥效果相當,急性期後應使用抗血栓藥物至少3-6個月以預防中風發生,因 CeAD 造成的中風多與血栓有關,目前以使用 AC 為主,但文獻回顧結果顯示 AP 或 AC 兩者並無顯著差異,可根據病人病況、年齡、共病症或併用藥物等因子來選擇,CeAD 整體死亡率不高,但必須留意中風的再次發生。
The Management of Stroke Related to Cervicocerebral Artery Dissection
Yi-Ming Hua, Hui-Chen Su
Department of Pharmacy, Chi-Mei Medical Center
Abstract
Cervicocerebral Artery Dissection (CAD) is the major cause of ischemic stroke in young population. CAD can be divided into Intracranial Artery Dissections (IAD) and (Extracranial or Cervical Artery Dissections, CeAD). Furthermore, CeAD can be separated into Internal Carotid Artery Dissections (ICAD) and Vertebral Artery Dissections (VAD). The estimated CeAD incidence is 3/100,000 population/year in the general population. The proportion of ischemic strokes occuring in young adults is 25%. The clinical symptoms are pain developed on one side of the neck, local tenderness, and headache. In the acute stage of stroke related to CeAD, the thrombolytic therapy may be suggested if there is no contraindication. The risk of recurrent stroke is high within two weeks after acute phase. Therefore, the goal of long term care is stroke prevention. For the endpoints of recurrent stroke, antiplatelet and anticoagulant are not significantly different while anticoagulant group have a higher risk of bleeding. Physician should take underlying disease, comorbidity, or polypharmacy into consideration when choosing antithrombotic agent.
參考資料:
1.Anderson RM, Schechter MM. A case of spontaneous dissecting aneurysm of the internal carotid artery. Journal of neurology, neurosurgery, and psychiatry 1959;22:195-201.
2. Debette S, Compter A, Labeyrie MA, et al: Epidemiology, pathophysiology, diagnosis, and management of intracranial artery dissection. The Lancet Neurology 2015;14:640-54.
3. Engelter ST, Traenka C, Lyrer P. Dissection of Cervical and Cerebral Arteries. Current neurology and neuroscience reports 2017;17:59.
4. Robertson JJ, Koyfman A. Cervical Artery Dissections: A Review. The Journal of emergency medicine 2016;51:508-18.
5. Engelter ST, Grond-Ginsbach C, Metso TM, et al: Cervical artery dissection: trauma and other potential mechanical trigger events. Neurology 2013;80:1950-7.
6. Blum CA, Yaghi S. Cervical Artery Dissection: A Review of the Epidemiology, Pathophysiology, Treatment, and Outcome. Archives of neuroscience 2015;2.
7. Debette S. Pathophysiology and risk factors of cervical artery dissection: what have we learnt from large hospital-based cohorts? Current opinion in neurology 2014;27:20-8.
8. Zinkstok SM, Vergouwen MD, Engelter ST, et al: Safety and functional outcome of thrombolysis in dissection-related ischemic stroke: a meta-analysis of individual patient data. Stroke 2011;42:2515-20.
9. Lyrer P, Engelter S. Antithrombotic drugs for carotid artery dissection. The Cochrane database of systematic reviews 2010:Cd000255.
10. Chowdhury MM, Sabbagh CN, Jackson D, Coughlin PA, Ghosh J. Antithrombotic treatment for acute extracranial carotid artery dissections: a meta-analysis. European journal of vascular and endovascular surgery : the official journal of the European Society for Vascular Surgery 2015;50:148-56.
11. Markus HS, Hayter E, Levi C, Feldman A, Venables G, Norris J. Antiplatelet treatment compared with anticoagulation treatment for cervical artery dissection (CADISS): a randomised trial. The Lancet Neurology 2015;14:361-7.
12. Daou B, Hammer C, Mouchtouris N, et al: Anticoagulation vs Antiplatelet Treatment in Patients with Carotid and Vertebral Artery Dissection: A Study of 370 Patients and Literature Review. Neurosurgery 2017;80:368-79.
13. Caprio FZ, Bernstein RA, Alberts MJ, et al: Efficacy and safety of novel oral anticoagulants in patients with cervical artery dissections. Cerebrovascular diseases (Basel, Switzerland) 2014;38:247-53.
14. Mustanoja S, Metso TM, Putaala J, et al: Helsinki experience on nonvitamin K oral anticoagulants for treating cervical artery dissection. Brain and behavior 2015;5:e00349.
通訊作者:花逸茗/通訊地址:台南市永康區中華路901號
服務單位:奇美醫療財團法人奇美醫院藥劑部藥師/聯絡電話:(O) 06-2812811 ext 53103

