摘要
在預防和治療心血管疾病發生,抗血小板製劑廣泛被運用,根據患者個人的栓塞或出血的風險來使用此類的藥物。當病人需要進行開刀治療時,醫療團隊必須選擇適當的抗血小板藥物。本案例替代藥物是 clexane 6000 IU/0.4 mL qd,後續觀察病人情況良好。這幾個醫學會治療指引中,在手術期停用抗血小板藥物後的替代藥物可以用 heparin、LMWH 或 GP IIb/IIIa 抑制劑,但是在藥理上,heparin 對抗血小板的功能較小,因此有學者不認為可以完全替代抗血小板藥物。短效型 GP IIb/IIIa 抑制劑可以考慮使用於手術期間的過渡性治療,但是目前文獻上只有少數的研究,論及手術期間 GP IIb/IIIa 抑制劑的使用管理,故手術期間醫療團隊對中止或續用各類血小板藥物,仍需進行徹底的風險效益評估。
關鍵字: 抗血小板製劑、過渡性治療、案例討論
壹、前言
在預防和治療心血管疾病發生,抗血小板製劑廣泛被運用。常用的抗血小板的藥物,依藥理機轉可以分為四類:cyclooxygenase-I (COX-I) 抑制劑、ADP 抑制劑、Glycoprotein IIb/IIIa 抑制劑和 phosphodiesterase (PDE) 抑制劑1。
一、COX-I 抑制劑
最常見的是 aspirin,使血小板無法生成 thromboxane A2 (TXA2),當 TXA2生成被抑制時,也抑制血小板的凝集。
二、ADP 抑制劑
最常見的是 ticlopidine、clopidogrel 和 ticagrelor,會抑制 ADP 媒介的活化作用,進而抑制血小板凝集。
三、Glycoprotein IIb/IIIa 抑制劑
最常見的是 abciximab、eptifibatide 和 tirofiban,廣泛應用在經皮冠狀動脈介入治療中,其安全性和療效已在多個試驗中得到很好的證實,美國食品藥物管理局已經批准它們用於治療在急性冠狀動脈綜合症。
四、PDE 抑制劑
最常見的是 dipyridamole 和 cilostazol,抑制血小板上的 phosphodiesterase,進而導致由 PDE 代謝的 cAMP (cyclic adenosine monophosphate) 增加,cAMP 增加則有抑制血小板凝集、血管舒張的作用。
服用抗血小板製劑期間,如果病人因為其他因素需要進行開刀治療,需要面臨是否停用抗血小板藥物,或是在停藥後病人是否有再次栓塞的危險性,或是停用抗血小板製劑後是否有過渡性治療產生的問題。
貳、病例簡介
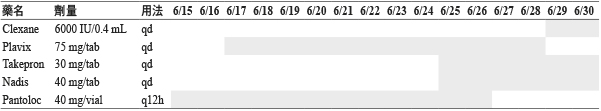
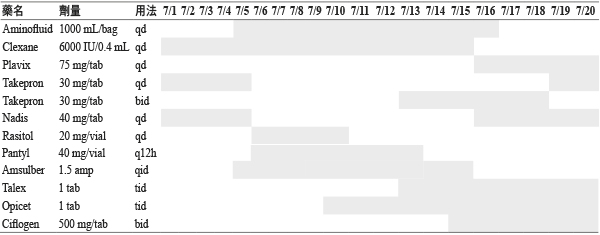
病人是一位年齡68 歲男性患者,過去病史有高血壓、高膽固醇血症和第二型糖尿病,且伴隨有糖尿病腎病變。105年8月因冠狀動脈的左前降支栓塞接受一支傳統心臟支架手術,術後服用 aspirin (bokey) 100 mg 和 ticagrelor (brilinta) 防止栓塞。106年6月15日患者因為排深黑色糞便來到本院急診,發現血紅素7.4g/dL 和紅血球數2.3*106/uL,醫師先停用 bokey 和 brilinta,並決定輸500 mL 的血。6月17日決定用皮下注射 clopidogrel 75 mg (plavix) qd 防止栓塞,收病人住院作進一步檢查。6月19日病人有左胸痛,心電圖 (V2,V3,V4) 有 S-T 段上升情形,6月20日 Hs-troponin 大於5000,心臟科醫師發現之前支架的地方有栓塞的情形,使用氣球擴張術將血管內血栓清除治療。住院期間,胃鏡檢查發現胃壁有潰瘍的情形,並且有腫瘤,將腫瘤組織化驗發現是良性腫瘤。主治醫師會診腸胃外科醫師開整合會議與家屬討論,決定7月5日切除腫瘤。手術前七天停用 plavix,改用皮下注射 clexane 6000 IU/0.4 mL qd 作為過渡性治療。切除腫瘤後,腸胃外科醫師考量到胃部部分尚未恢復,續用 clexane 到7月15日,7月16日開始進食,也開始服用口服藥物,續用 plavix qd 防止栓塞。病人在心血管或腸胃恢復情形良好,准予7月20日出院 (表一)。
表一 病人住院期間用藥紀錄
表一 病人住院期間用藥紀錄(續)
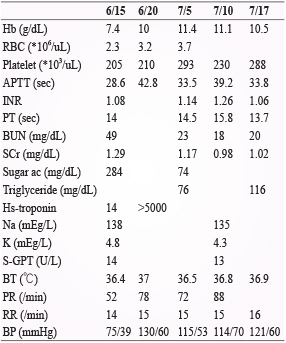
106年6月15日患者到急診室時相當虛弱,血壓只有75/39 mmHg,生命徵象如體溫、脈搏、呼吸都在正常範圍內。血糖部分住院期間大都在正常範圍內,偶爾有較高的情形,主治醫師使用 humulin N (6-12 IU) 和 humulin R (8-16 IU) 控制。在實驗室檢驗數值方面,血紅素和紅血球數分別下降至7.4 g/dL 和2.3*106/uL,血液中肌酸酐 (serum creatinine, Scr) 和尿素氮 (BUN) 分別微幅上升至1.29 mg/dL 和49 mg/dL,鉀、鈉離子分別是4.8 mEq/L 和138 mEq/L。6月20日血紅素和紅血球數分別控制在10 g/dL 和3.1*106/uL 以上,肌酸酐、尿素氮、鉀和鈉離子都在正常範圍內 (表二)。
表二 病人住院期間檢驗數值
一、心血管檢查方面紀要
朴卜勒氏彩色心臟血流圖:左心室顯示運動障礙,左心室射出率 (LVEF) = 53%,輕度二尖瓣逆流 (mitral regurgitation, MR),主動脈瓣逆流 (aortic regurgitation, AR),肺動脈瓣逆流 (pulmonic regurgitation, PR)。
二、胃鏡檢查方面紀要
6月15日內視鏡檢查檢驗結果:胃幽門有 A1 stage 的潰瘍和十二指腸近胃部有 S2 stage 的潰瘍。
6月15日病理活體組織切片檢查報告:取4片胃部棕褐色軟組織 (最大片0.2x0.2x0.2 cm),胃組織部分顯示有腺癌細胞,為具有多形性多色細胞核的癌細胞,排列成不均勻或形態不全的腺泡。
7月6日切片顯示良性胃部組織 (胃上部近端切除邊緣)。
參、討論
在手術期停用抗血小板藥物需要考慮幾個因素,其中最重要的是在停藥後病人可能有再次栓塞的危險性,包括抗血小板藥物的過早停藥,促使血小板活化而引起的血栓形成事件增加有關。另一個重要因素是某些程度的原本就存在的出血風險或是出血對患者的預後表現。
手術期是否停用抗血小板製劑,目前說法不一,停用抗血小板製劑後是否有過渡性治療,各學會也各自論述。有五個醫學會 (cardiac society of australia and new zealand、european society for cardiology、american college of chest physicians、japanese circulation society2-6和 french task force) 治療指引都建議使用替代藥物,包括 low molecular-weight heparin (LMWH),凝血酶抑制劑 (如 hirudin、lepirudin) 或 GP IIb/IIIa 抑制劑。其中,澳洲暨紐西蘭心臟學會 (cardiac society of australia and new Zealand) 也指出,可以考慮與 GP IIb/IIIa 抑制劑或 heparin 作為替代藥物,而 french task force 的治療指引建議有心電圖 ST 段上升型的患者中使用 LMWH 或 NSAID 作為替代藥物,european society for cardiology 建議,有心電圖 ST 段上升型的患者只用 GP IIb/IIIa 抑制劑作為替代藥物。如果病人之前使用雙重抗血小板藥物治療,japanese circulation society 建議用 heparin 為替代藥物。American college of chest physicians 認為病人之前使用雙重抗血小板藥物治療,進行手術期間或手術後應該繼續使用雙重抗血小板藥物。
這幾個醫學會治療指引中,在手術期停用抗血小板藥物後的替代藥物可以用 heparin 或 LMWH,和 warfarin 患者的使用情形類似。但是在藥理上,heparin 對抗血小板的功能較小,因此有學者不認為可以完全替代抗血小板藥物。短效型 GP IIb/IIIa 抑制劑是治療指引推薦的首選用藥,但是文獻上只有少數的研究,論及手術期間 GP IIb/IIIa 抑制劑的使用管理,目前仍缺乏大型的研究證據。
依照學者 Chassot 建議7,一般內臟手術出血等級為中度危險等級,心血管栓塞等級中,急性冠心症且接受心導管治療,不論放置的支架種類,血管栓塞為高度危險等級,手術前抗血小板藥物應該至少需停藥5天。
European society for cardiology 指引建議 clopidogrel 需停藥7-10天,ticagrelor 至少需停藥5天。對於停用抗血小板藥物有較高的栓塞風險患者,單次注射替代藥物的給藥方式會比使用輸注的方式來的安全。
醫學會指引建議使用替代藥物中 LMWH 是首選用藥之一,澳洲暨紐西蘭心臟學會指引提到雖然支架血栓情形主要是由血小板引起,但是抗凝血藥物可以影響血栓形成的環境而阻止血栓,這解釋為什麼使用抗凝血藥物可以防止支架血栓形成,在臨床試驗發現 LMWH 比 Unfractionated Heparin 更具有效性和安全性,故本案例以 LMWH 為首選用藥。指引建議使用 LMWH 劑量一天兩次85-100 IU antiXa/kg,手術後依照病人情況盡快用恢復使用抗血小板藥物。本案例手術前七天停用 plavix,替代藥物是 clexane 6000 IU/0.4 mL qd,再續用10日,7月16日開始進食,也開始服用口服藥物,才恢復用 plavix qd 防止栓塞,後續觀察病人情況良好。
過渡性治療中如果使用 GP IIb/IIIa 抑制劑,建議手術前5天停止使用抗血小板製劑。Tirofiban 給予劑量0.4 ug/kg,維持輸注速率為0.1 ug/kg/min,eptifibatide 給予劑量2 ug/kg/min。一般而言,tirofiban 作用時間約3-6小時,eptifibatide 約 4-12小時。在 BRIDGE 試驗中提到8,作過冠狀動脈繞道手術的患者使用 cangrelor 並未顯示出現大出血的發生率,且手術後出血有較少的情形,可以作為過渡性治療的另一種選擇,只是現在美國食品藥物管理局還沒有核准通過。
肆、結論
抗血小板藥物是預防和治療心血管疾病常用的藥物,但是經常也面臨其風險和效益的考量。一般來說,用於預防中風或心房顫動的抗血小板藥物,在手術期考量出血的危險性應該適時地停藥。根據每位患者的再栓塞的可能性和手術出血風險進行分級,在停藥後有再栓塞的危險性,考慮使用適合的過渡性治療。手術期醫療團隊應該全部參與決策過程並且充分溝通,對中止或續用各類抗血小板藥物進行徹底的風險和效益分析。
伍、致謝
銘謝中國醫藥大學藥學系陳鴻儀老師用心指導。
A Case Report of Bridging Therapy with Antiplatelet Agents for Perioperative Management
Jiun-Jie Lin1, Hung-Yi Chen2
Taichung City New Pharmacist Association1
Institute of Pharmacy, China Medical University2
Abstract
Antiplatelet agents are a typical therapy in preventing and treating cardiovascular events. Each patient has to be treated according to individual thrombotic and bleeding risk. When patients on antiplatelet agents present for surgery, the clinical team must chose optimal antiplatelet medications. In this case, clexane (6000 IU/0.4mL qd) was as a bridging agent. Patient had a good condition. There were guidelines that provided clinical advice for the use of a bridging agent, including unfractionated heparin, lowmolecular-weight heparin, or glycoprotein IIb/IIIa inhibitors during the perioperative period. Some experts demonstrated that heparin has relatively minor effects on platelets, and does not prevent a thrombotic event. Bridging therapy with short-acting GP IIb/IIIa inhibitors can be considered. However, there are few numbers of clinical trials in the literature on GP IIb/IIIa inhibitors for perioperative management. The perioperative team should perform in a risk–benefit analysis of stopping or continuing each of antiplatelet agent.
參考資料:
1.缺血性腦中風的抗血小板藥物治療2016。 Retriceved from http://www.stroke.org.tw/ guideline/guideline_index.asp
2. Brieger D, Allan R, Conroy M, et al: Cardiac Society of Australia and New Zealand . Guidelines for the management of antiplatelet therapy in patients with coronary stents undergoing non-cardiac surgery. Heart Lung Circ . 2010; 19 (1): 2-10.
3. Korte W, Cattaneo M, Chassot P-G, et al: Peri-operative management of antiplatelet therapy in patients with coronary artery disease: joint position paper by members of the working group on Perioperative Haemostasis of the Society on Thrombosis and Haemostasis Research (GTH), the working group on Perioperative Coagulation of the Austrian Society for Anesthesiology, Resuscitation and Intensive Care (ÖGARI) and the Working Group Thrombosis of the European Society for Cardiology (ESC). Thromb Haemost. 2011; 105 (5): 743- 749.
4. Douketis JD, Spyropoulos AC, Spencer FA, et al: Perioperative management of antithrombotic therapy: antithrombotic therapy and prevention of thrombosis, 9th ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2012; 141 ( 2_suppl ): e326S - 50S
5. Albaladejo P, Marret E, Piriou V, Samama CM, et Le Groupe de Travail: Management of oral antiplatelet treatment for patients with coronary stents. Ann Fr Anesth Reanim . 2006 ; 25 ( 7 ): 796-8.
6. JCS Joint Working Group. Guidelines for perioperative cardiovascular evaluation and management for noncardiac surgery (JCS 2008)—digest version. Circ J . 2011; 75( 4): 989- 1009
7. Chassot PG, Delabays A, Spahn DR: Perioperative antiplatelet therapy: the case for continuing therapy in patients at risk of myocardial infarction. Br J Anaesth. 2007;99(3):316-28.
8. Oprea AD and Popescu WM: Perioperative management of antiplatelet therapy. Br J Anaesth 2013; 111 (suppl_1): i3-i17.
通訊作者:林俊杰/通訊地址:台中市豐原區安康路100號
服務單位:衛生福利部豐原醫院藥劑科藥師/聯絡電話:(O) 04-25271180 ext 1153

