摘要
隨著人口老化增速,照護需要更多醫療資源投入與關心。由於慢性疾病需要進行定期病、生理監測、持續服藥與追蹤,來預防急性併發症與死亡風險。因此長期照顧是重要因素。經由社區藥局藥師提供藥事照護可展現專業價值及服務可近性。
本文以台北市家庭藥師計畫收案之長照機構個案藥事照護過程,藥師與醫師、護理師、社工師組成照護團隊,訪視長期照護機構住民與居家老人。在醫療團隊中強調社區藥師職責角色之功能,爭取專業認同,是值得探討的重要議題。藥師依專業審視病人藥物治療問題,進而提出用藥整合建議給醫師參考,並教育病人、照顧者正確用藥與健康管理。藥事服務不僅改善病人身體不適感,也降低不適當用藥,減少醫療費用支出。
關鍵字: 社區藥局、藥師、藥事照護、Community pharmacy、Pharmacist、Pharmaceutical care
壹、前言
台灣已於1993年邁入高齡化社會 (老年人口占總人口比率超過7%),預估2018年成為高齡社會 (超過14%),2026年躍升為超高齡社會 (超過20%),高齡化速度將超過歐美日等先進國家1。2017年臺北市老年人口達43萬2千多人,占全市人口13.45%,比例僅次於新北市2。醫療費用支出隨老年人口增加,是近年來已開發國家普遍面臨的現象。臺灣人口負成長推估將於2021年至2025年間發生1,預期高齡健康照護將成為醫療費用主要支出。中央健康保險署統計資料顯示,臺灣247萬名65歲以上長者,26%患有多重慢性疾病,照護不當易引起併發症,需進行長期病、生理監測、服藥與追蹤3,預防急症及死亡風險。S. Seidu 等之系統性綜論,納入30篇糖尿病心血管風險照護研究成果,提出多方專業人員介入社區醫療照護之血糖控制成效優於單一介入4。台灣自2003年起實施「全民健康保險家庭醫師整合性照護計畫」,由同一地區5-10家特約基層醫療院所與該區醫院組成社區醫療群,期望落實分層就醫理念。
在歐美及鄰近亞洲實施醫藥分業國家,用藥整合多由社區藥局藥師介入,扮演正確用藥教育者及醫病溝通角色。David O Riordan 等,評估社區藥師介入接受基層醫療照護的老年居民潛在不適當處方問題之系統性綜論,顯示藥師主導介入措施或許能改善社區老年居民處方適當性5。根據 Qato 等人研究,抽樣調查3000名57-85歲美國社區住民,29%使用5種以上處方藥物,顯示多重用藥現象隨年齡遞增。最多用藥類別為心血管系統用藥 (抗高血壓、降血脂、抗凝血藥物)6。而長照機構罹患多重疾病老年人比例更高,且多數需仰賴他人協助生活照護。Storms 等人,使用系統文獻回顧分析護理長照機構老年住民不適當用藥的盛行率,17項研究中約有35.1%不符合2003年 Beers 老人用藥準則更新標準、7項研究中有61.1%不符合 STOPP/START 老人用藥準則7。Viktil 等人,發現當用藥數目由1種增加至超過11種時,隨用藥數每遞增1種,藥物相關問題發生率增加8.6%8。多種慢性疾病老人,服藥種類複雜,將潛在增加交互作用、重複用藥、治療禁忌、副作用等風險,因此更需要加強藥事照護。透過藥物整合、藥歷檢核機制,可避免重複用藥,並降低用藥風險。
藥師評估處方時應同時考量藥物必需性、是否具使用禁忌、有無重複藥理作用、是否使用最低有效治療劑量、藥物處方目的是否用於治療另一藥物衍生之副作用、簡化藥物使用方式、預防不同藥物或食物間交互作用影響、服藥行為 (包含使用健康食品、成藥、中草藥或跨科處方藥及服藥配合度) 等事項,對病人整體用藥進行完整及全面性審視9。中央健康保險署建置雲端藥歷系統,可提供良好個人化用藥整合資訊,社區藥師若能善加利用此系統融入基層醫療照護體系,並深入家庭提供用藥安全整合服務,將有助於增加醫療照護可近性。藥師透過定期機構訪視或家庭關懷行動,評估病人用藥認知、健康態度及行為,審視藥物治療問題,歸納整理後提供醫療團隊成員參考,維持良好團隊溝通與互動,可確保病人用藥安全與治療適當性,使病人獲致最佳藥療照護,提升整體醫療與生活品質。
貳、案例報告
一、評估收集個案資料
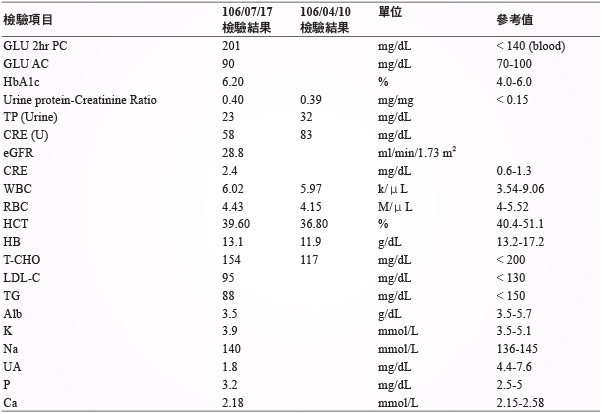
個案為68歲男性,身高165公分,體重47.6公斤,BMI:17.48。過去病史: 高血壓、高血脂、糖尿病、陳舊性腦中風、泌尿道感染、左側腎結石、痔瘡、胃潰瘍、左腳大拇指蜂窩性組織炎、前列腺癌手術、低血鈉、高尿酸。現在病史:輕度失智 (領有身心障礙手冊)、慢性腎臟病第四期、失眠。需使用輪椅輔助行動。營養狀態:經口進食,無使用管路 (鼻胃管、導尿管),食慾正常,無服用健康食品。目前於醫學中心就醫,規律持慢性處方箋領藥,無藥物或食物過敏記錄。生化檢查及用藥資料 (表一、二)。
表一 生化檢驗報告
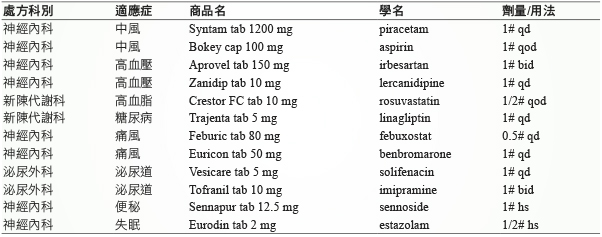
表二 用藥紀錄表
個案具典型三高病史,而高血壓及糖尿病是造成慢性腎臟病主因。根據研究約有三分之一糖尿病人會衍生慢性腎臟病,國內洗腎病人約有40-50%由糖尿病引起10,而國外研究亦高達86%血液透析病人有高血壓病史11。個案腎絲球過濾率 (Glomerular filtration rate,GFR) 介於15-30 mL/min/1.73 m2,因此更應審慎選擇藥物及評估劑量適當性。
二、藥事照護評估與討論
(一)醫療問題:腎功能劑量調整
1.糖尿病或慢性腎臟病成年人,血壓控制目標建議低於140/90 mmHg12。Lercanidipine 的仿單中提及因血清蛋白結合率高達98%,嚴重肝或腎功能不良 (腎絲球過濾率 < 30 mL/min/1.73 m2) 病人,因血清白蛋白數量降低,可能增加 lercanidipine 游離率,進而導致低血壓、心臟風險及下肢水腫問題,Huang RS 等人,對於腎素-血管緊張素系統抑制劑 (ACEI/ARB) 和鈣離子通道阻斷劑 (CCB) 用於慢性腎臟病血壓控制系統性綜論,認為使用 ACEI/ARB 併用 CCB 對末期腎病和心血管事件發生率並未少於 ACEI/ARB 單獨治療。雖然合併 CCB 治療對收縮壓降幅更大,但對舒張壓及蛋白尿改善無顯著差異,並沒有更多腎保護作用13。個案已有血管收縮素受體阻斷劑 irbesartan 協同控制血壓及蛋白尿,故建議停用 lercanidipine。
2.Piracetam (Syntam F.C. tab 1200 mg) 屬於 nootropic 製劑,適應症為腦血管障礙及老化引起的智力障礙,平均體重70公斤成年人每日建議劑量範圍從1200 mg 到2400 mg。腎功能不良須調整劑量,腎絲球過濾率 < 30 mL/min/1.73 m2 應給予常規日劑量的1/6,故個案日劑量應調降為200 mg-400 mg,但考慮給藥方便性,輔助改善血管性痴呆 (vascular dementia) 及血管性認知功能障礙 (vascular cognitive impairment),尚還有 ergot alkaloids、ginkgo biloba、xanthine derivatives (propentofylline, pentoxifylline, denbufylline)、cytidine-diphosphocholine 可使用,建議醫師可更換為 pentoxifyllin 400 mg 每日給藥一次。
3.Benzbromarone (Euricon tab 50 mg) 常用日劑量為50 mg,最大日劑量為100 mg,腎絲球過濾率 < 20 mL/min/1.73 m2避免使用;febuxostat 適合曾用過 benzbromarone 治療反應不佳,尿酸值仍高於6.0 mg/dL 以上之慢性痛風病人、慢性腎臟病 (腎絲球過濾率 < 45 mL/min/1.73 m2 或血清肌酸酐 (serum creatinine) ≥ 1.5 mg/dL) 或具尿酸性腎或尿路結石,或肝硬化痛風病人。此個案因同時併服 benzbromarone 及 febuxostat,目前尿酸值不高,考量腎功能不良與無相關適應症,藥師建議暫時停用降尿酸藥物。
4.老年人避免使用長效型 benzodiazepines,estazolam 半衰期長達10至24小時,老年人排除速率慢,可能增強中樞神經系統抑制作用,導致過度鎮靜或注意力不集中,影響辨識能力,有增加跌倒風險,觀察個案近期白天偶有嗜睡情形,且不宜續用超過30日。建議更換短效鎮靜安眠藥物 lorazepam、oxazepam、alprozolam 或 zolpidem。
5.Imipramine 具多重藥理作用,包括α-腎上腺素分解、抗組織胺、抗膽鹼及阻斷5-HT3接受體。仿單中提及使用於有房室阻斷、心律不整、鬱血性心臟衰竭、心肌梗塞、中風及心跳過速等心血管功能不全者;尿液流動受阻 (攝護腺疾病等) 導致排尿異常者、嚴重肝臟或腎臟疾病者,應監測臨床表徵,注意治療期間是否出現噁心、嘔吐、體重變化、嗜睡、姿勢性低血壓、心悸、暈厥等抗膽鹼作用或胃腸道症狀、精神狀態改變。有一些證據表明長期使用 imipramine 治療可能導致老年人藥物血中濃度增加,但個體差異大。用 imipramine 發生姿勢性血壓顯然是老年人的潛在風險,應避免長期用於老年組群14。
(二)醫療問題:交互作用評估
1.伴隨使用 solifenacin succinate 和 imipramine hydrochloride,可能導致 QT 間期延長的累加效應和嚴重室性心律不整 (Torsades de pointes) 風險增加。建議醫師進行心電圖檢測。
2.個案慢性腎臟病腎第四期且血紅素偏低,piracetam、pentoxifyllin 和抗血小板凝集劑 (aspirin) 併用可能增加出血風險,建議醫師定期檢測潛血反應,預防出血。
三、追蹤評值
藥師第二次訪視介入,各類藥師建議醫師回覆為:泌尿外科醫師停用 imipramine (Tofranil tab 10 mg),神經內科醫師回覆將持續監測病人血壓變化再進行降壓藥物調整,另痛風用藥 febuxostat 與 benzbromarone,考量病人過去曾經有高尿酸血症,待尿酸值維持一段時間穩定後,再考慮減藥或停藥。個案因追蹤期間短暫,且病人用藥分屬多科醫師開立,訪視團隊醫師並非病人原診療醫師,因此社區藥師與照護團隊彙整用藥評估結果之回覆機制仍有精進空間,未來可考慮整合醫院臨床藥師與社區藥師聯繫管道,由臨床藥師整合藥物治療建議,與院內醫師溝通,建立從醫院到社區雙向完整之慢性病連續用藥審視服務機制。
參、結論
台北市藥師公會延續臺北市政府衛生局家庭藥師計畫案,擴大推動社區藥局參與,整合高關懷族群用藥安全,以長期照護發展為導向,執行居家式、社區式及機構式三層次進階藥事照護服務,無論是機構或居家個案藥事評估,社區藥局藥師均積極投入專業服務精神,與醫師、護理師、社工師整合成多元分工之共同照護團隊,協助把關用藥安全,期望民眾能具體感受到藥師的用心與關心,提升藥事服務專業信任度,使藥師成為社區及家庭健康守護者。
Effects of Pharmacist Interventions on Older Adults Receiving Long-term Care
Jue-Zong Yeh1, Shu-Juan Chen2, Shi-Hui Xu3, Chih-Wei Huang1, Chin-Shun Huang4
Pharmacist, Department of Pharmacy Practice, Tri-Service General Hospital1
Pharmacist, Xing Kang Pharmacy2
Pharmacist, Gao Yu Pharmacy3
President, Taipei Pharmacists Association4
Abstract
Healthcare resources and sympathy required for geriatric care are increasing in a rapidly aging society. Long-term care is crucial for patients with chronic diseases because they must undergo regular health checkups, take medicine regularly, and pay follow-up visits to their physicians in order to prevent acute complications and reduce the risks of morbidity. By delivering pharmaceutical care, local pharmacists can demonstrate their professional value and provide accessible care services.
This study investigated the pharmaceutical care administered to residents at long-term-care institutions by care teams participating in the Family Pharmacist Program (implemented in Taipei City, northern Taiwan). These teams comprised pharmacists, physicians, nurses, and social workers, who visited older adults living at home or in long-term-care institutions. The teams prioritized the professional responsibilities of community pharmacists and allowed them to establish professional identity; this topic warrants investigation. Pharmacists can draw on their expertise to address patients’ problems through pharmacotherapy. This facilitates providing medication-reconciliation recommendations to physicians, and instructing patients and caregivers to use medications properly and ensure health management. Pharmaceutical services can not only alleviate patients’ physical discomfort but also reduce inappropriate medication use and health expenses.
參考資料:
1.國家發展委員會:中華民國人口推估 (105年至150年)。台北:行政院,2016。ISBN:978-986-04-9763-2。
2. 內政部:統計通報(106年第10週/第43週內政統計通報)。台北:行政院,2017。
3. 衛允琳:以病人為中心門診整合照護,提供多重慢性病人更適切服務。全民健康保險雙月刊 2012;95: 8-11。
4. Seidu S, Walker NS, Bodicoat DH, et al: A systematic review of interventions targeting primary care or community based professionals on cardio-metabolic risk factor control in people with diabetes. Diabetes Research and Clinical Practice 2016; 113: 1-13.
5. David OR, Kieran AW, Rose G, et al: The effect of pharmacist-led interventions in optimising prescribing in older adults in primary care: A systematic review. SAGE Open Medicine 2016; 4: 1-18.
6. Qato DM, Alexander GC, Conti RM, et al: Use of prescription and over-the-counter medications and dietary supplements among older adults in the United States. JAMA 2008; 300: 2867-78.
7. Storms H, Marquet K, Aertgeerts B, et al: Prevalence of inappropriate medication use in residential long-term care facilities for the elderly: A systematic review. Eur J Gen Pract. 2017; 23(1): 69-77.
8. Viktil KK, Blix HS, Moger TA,et al: Polypharmacy as commonly defined is an indicator of limited value in the assessment of drug-related problems. Br J Clin Pharmacol. 2007; 63(2): 187-95.
9. Bushardt RL, Jones KW: Nine key questions to address polypharmacy in the elderly. JAAPA 2005; 18: 32-7.
10. 李佳真、陳宣志、盧英立:第二型糖尿病合併慢性腎臟疾病之口服降血糖藥物治療。基層醫療 2015;30:122-9。
11. Agarwal R, Nissenson AR, Batlle D, et al: Prevalence, treatment, and control of hypertension in chronic hemodialysis patients in the United States. Am J Med 2003; 115: 291-7.
12. James PA, Oparil S, Carter BL, et al: 2014 evidence-based guideline for the management of high blood pressure in adults: report from the panel members appointed to the Eighth Joint National Committee (JNC 8). JAMA 2014; 311(5): 507-20.
13. Huang RS, Cheng YM, Zeng XX, et al: Renoprotective Effect of the Combination of Renin-angiotensin System Inhibitor and Calcium Channel Blocker in Patients with Hypertension and Chronic Kidney Disease. Chin Med J (Engl) 2016; 129(5): 562-9.
14. Von Moltke LL, Greenblatt DJ, Shader RI. Clinical pharmacokinetics of antidepressants in the elderly: Therapeutic implications. Clin Pharmacokinet. 1993; 24(2):141-60.
通訊作者:葉爵榮/通訊地址:臺北市內湖區成功路二段325號
服務單位:三軍總醫院臨床藥學部藥師/聯絡電話:(O) 02-87923311 ext 34037

