摘要
近年來,抗憂鬱藥物在兒童與青少年普遍被使用的現象受到重視。本研究為回溯性研究,納入2005年至2014年門診醫令資料庫中所有18歲以下人口族群為研究樣本,以探討門診兒童與青少年抗憂鬱藥物之處方型態。在統計方法上,類別變項及連續變項分別以 χ2-test、t-test 來進行雙尾檢定,並針對重複用藥與高劑量使用之處方型態與病人特質,以邏輯式迴歸分析來預測其高風險相關因子。結果顯示,這期間,被開立抗憂鬱藥物處方者佔所有處方的12.20%,最常使用之抗憂鬱藥物為 SSRI 類藥物。接受處方者的年齡及疾病診斷類型,與重複用藥、高劑量使用呈顯著相關,即每增加1歲,重複用藥及高劑量使用之機會分別增加1.14及1.11倍。重複用藥以器質/非器質性精神病診斷開立的機會最大,勝算比為1.49(95% CI:1.00-2.23);高劑量使用以情感性精神病診斷開立的機會最大,勝算比為1.34(95% CI:1.20-1.49)。
關鍵字: 兒童與青少年、抗憂鬱藥物、處方型態、Children and Adolescents, Antidepressants, prescription patterns
壹、前言
抗憂鬱藥物的選擇及使用在兒童與青少年日趨頻繁。同時,新一代的抗憂鬱藥物也在近十年陸續引進國內,對兒童與青少年精神疾病的治療有很大的影響。抗憂鬱藥物在兒童與青少年使用的適應症包括憂鬱症、焦慮症、強迫症及注意力不足過動症1。
近幾年來,兒童使用抗憂鬱藥物之比例逐年攀升,主要與 SSRIs (selective serotonin reuptake inhibitors) 問世有關2。Thomas 研究指出,兒童使用抗憂鬱藥物盛行率從1998年160/10000人 (1.6%) 至2002年增加為240/10000 (2.4%),平均每年增加9.2%3。台灣及其他歐洲國家或地區抗憂鬱藥物之盛行率也呈現成長趨勢4,5。Zito 等人研究兒童與青少年精神科用藥的使用,研究發現美國抗憂鬱藥物之盛行率比荷蘭及德國高約3倍多6。Jureidini 也針對澳洲的抗憂鬱藥物是否過度使用探討,研究顯示,在1991與2000年間,15-24歲青少年的抗憂鬱藥物使用增加10倍,SSRIs 等新一代抗憂鬱藥物逐年增加,而傳統的 TCA (tricyclic antidepressant) 類抗憂鬱藥物的使用則日漸減少7。
美國 FDA 曾於2004年要求 SSRI 類之抗憂鬱藥物,其仿單應加註嚴密監視患者,以防其發生自殺行為等警語,FDA 復於2007年5月公告所有抗憂鬱藥物應加刊「…服藥後可能產生自殺意念或自殘行為…」等警語,特別是24歲以下之青少年,在服用抗憂鬱藥物時,應嚴密監控鬱症變化,尤其在用藥初期之2個月及停藥階段。前衛生署曾於2004年5月10日公告含 bupropion 等 SSRIs 抗憂鬱藥物之仿單加刊:「服藥期間應嚴密監視患者之憂鬱症情形,以防其發生自殺行為」之警語。Schneeweiss 等人以九年的世代研究 (cohort study) 探討10-18歲的抗憂鬱藥物新使用者 (incident users) 因自殺相關事件住院比例,結果發現 SSRIs 的各品項皆會提升自殺風險,且使用 TCAs 的風險與 SSRIs 雷同,不同藥物造成之自殺風險高低亦可能是藥物選擇的考量8。因此,使用抗憂鬱藥物於小孩、青少年和年輕人時應謹慎評估臨床用藥之風險與效益。
抗憂鬱藥物於兒童與青少年之安全性為一重要議題,因此抗憂鬱藥物使用型態的差異值得探討。本研究以門診資料庫為實證資料來源進行分析,以了解兒童與青少年抗憂鬱藥物處方態樣,並利用本土的資料與國外的資料作比較,來了解不同地區間的差異。
貳、研究方法
本研究採回溯性2005年至2014年門診醫令資料庫分析,針對18歲以下人口族群,探討門診兒童與青少年抗憂鬱藥物之處方型態。研究所收集的變項為資料庫中樣本的基本資料,包含年齡、性別、健保投保身份別、診斷等資料。重複用藥 (polypharmacy) 定義係指同一張處方箋中,同時處方兩種 (含) 以上之抗憂鬱藥物;高劑量 (high dose) 定義係指平均日劑量超過 WHO 所定義之標準日劑量 (defined daily dose,DDD)。
各項資料是以 SPSS 20.0統計套裝軟體來進行分析。除進行描述性統計外,並以 χ2-test、t-test 分別對類別變項及連續變項進行雙尾檢定;再針對重複用藥與高劑量使用之處方型態與病人特質,以邏輯式迴歸分析預測其高風險相關因子。
參、研究結果
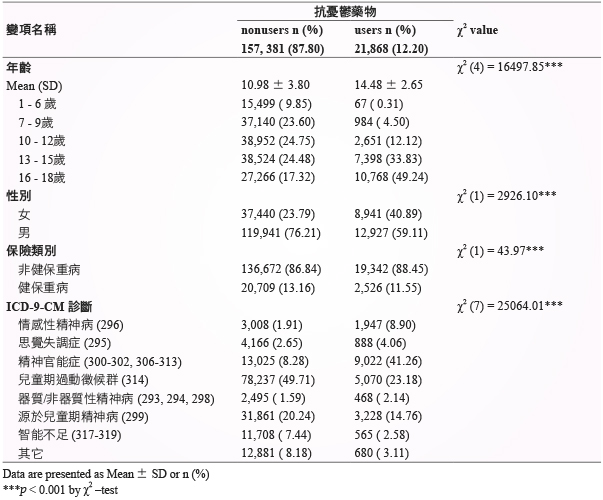
本研究納入門診18歲以下全部的病人,共179,249人次的處方進行分析。研究中所有病人平均年齡11.40歲 (SD:3.85);其中,被開立抗憂鬱藥物處方者佔12.20%,其平均年齡14.48歲 (SD:2.65),比未使用抗憂鬱藥物年齡高約3-4歲。就使用抗憂鬱藥物之病人年齡層分析,顯示隨著年齡增長抗憂鬱藥物處方使用呈顯著增加趨勢;男性患者使用率高於女性。就使用抗憂鬱藥物病人的診斷類型而言,主要以精神官能症診斷最常開立,其次為兒童期過動徵候群診斷 (表一)。
表一 人口學變項分布
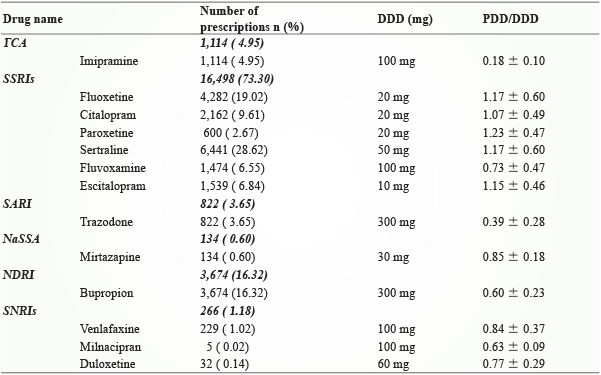
兒童與青少年抗憂鬱藥物使用分佈,最常使用之抗憂鬱藥物為 SSRI 類藥物 (16,498,73.30%),其次為 NDRI 類 bupropion 之使用佔16.32%。SSRI 類藥物以 sertraline (6,441,28.62%) 開立率最高,其次為 fluoxetine (4,282,19.02%);傳統 TCA 之使用佔4.95%。就劑量而言,傳統 TCA 類藥物平均每日處方劑量比 WHO 所定義之標準成年人每日處方劑量 (DDD) 偏低;然而 SSRIs 除 fluvoxamine 外,fluoxetine, citalopram, paroxetine, sertraline, escitalopram 等之藥物平均每日處方劑量比起 WHO 所定義之標準成年人每日處方劑量均偏高,以 paroxetine 平均每日處方劑量最高,平均每日處方劑量為1.23,其次為 fluoxetine 及sertraline (表二)。
表二 抗憂鬱藥物處方態樣
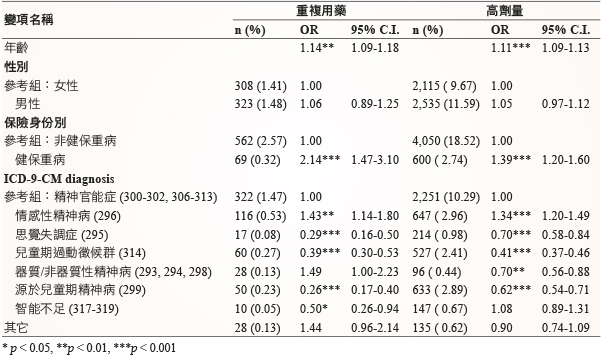
比較不同病人特質,其重複用藥及高劑量使用之勝算比 (odds ratio),邏輯式迴歸分析顯示,年齡及疾病診斷類型與重複用藥、高劑量使用呈顯著相關。每增加1歲,重複用藥及高劑量使用之風險值分別增加1.14及1.11倍。男性患者重複用藥及高劑量使用的風險較女性高,未達統計上顯著意義。在保險身份別方面,重複用藥及高劑量使用健保重病身份就診者較非健保重病身份就診者高,勝算比分別為 (OR = 2.14;95%CI:1.47-3.10) 及 (OR = 1.39;95%CI:1.20-1.60)。在診斷類型方面,若以精神官能症診斷為參考組,重複用藥以器質/非器質性精神病診斷風險值最大,勝算比為1.49(95% CI:1.00-2.23);高劑量使用以情感性精神病診斷風險值最大,勝算比為1.34(95% CI:1.20-1.49),皆達統計上顯著意義 (表三)。
表三 重複用藥及高劑量使用之邏輯式迴歸分析
肆、討論
本研究以某一精神專科醫院2005年至2014門診資料庫,進行兒童與青少年抗憂鬱藥物使用相關因子分析。研究結果顯示,兒童與青少年最常使用之抗憂鬱藥物為 SSRI 類,與國外相關文獻相符。文獻指出情緒相關疾患治療皆以使用 SSRI 為主,包括憂鬱症、焦慮症、強迫症、雙極性情感疾患 (bipolar disorder) 等,研究結果與德州兒童憂鬱症臨床指引9,及 AACAP (American Academy of Child and Adolescent Psychiatry) 小兒族群強迫症的治療指引建議相符10。研究結果也顯示,疾病類別中 TCA 使用者大多不具精神科診斷,SSRI 與其他抗憂鬱藥物的使用者則大多具有精神科診斷,且以情感、焦慮類疾患、自閉及思覺思調症等疾患為主。
年齡變項的分析顯示,兒童與青少年抗憂鬱藥物的使用率隨年齡增加而上升,此研究結果與美國、荷蘭、德國與丹麥等國的結果類似11。性別變項的分析上,本研究結果顯示,兒童與青少年抗憂鬱藥物的使用率男性高於女性。性別變項的分析各國研究對此現象之結論較不一致,美國、荷蘭之研究則顯示女性之抗憂鬱藥盛行率高於男性12,13。
本研究結果顯示,約2.89%同時使用兩種 (含) 以上抗憂鬱藥物,以男性患者風險值最高。相較於其他國外研究,女性患者重複用藥風險值較高,此與國外文獻有不一致。文獻回顧指出,重複使用率各區域不一,除定義與研究方法各異所造成差異外,另受諸多因素影響,如研究取樣時間、使用者與處方者個別之差異,以及不同醫療體系等14。兒童和青少年中抗憂鬱藥物的使用近幾年來快速上升,以致重複用藥的可能性隨診斷複雜性增加而增加。然而,目前仍缺乏實證醫學支持,因此學理上仍不建議多藥治療,儘管在單一治療無效的臨床情況下,臨床醫師可以採取與其他類型的抗憂鬱藥物治療。儘管如此,仍必須權衡利弊以避免不良事件的風險增加15。
相關文獻指出,抗憂鬱藥物服用劑量高低與年齡有關,但是與性別無關。在計算藥物使用劑量時常使用 WHO 所建立的 DDD 資料進行數量的標準化,然而該 DDD 資料是以成人為基礎建置,並沒有專為兒童建立 DDD 資料。本研究顯示,診斷為情感性精神病其超過劑量的風險值最高,研究中同時也發現情感性精神病與年齡呈現正相關,是否因症狀的嚴重度、體重或其他因素而造成服用高劑量則須再進一探討。
伍、結論
本研究初步分析台灣某一精神專科兒童與青少年抗憂鬱藥物的使用情形,研究結果與國外之研究結果大致相符。因美國 FDA 及台灣 TFDA 可發現大部分的抗憂鬱藥物在兒童與青少年的使用未有適應症,因此,針對使用此類藥物的臨床適應症、醫師處方的目的、副作用與安全性,以及其他相關因子分析等,仍需要更多學者研究。
另外,針對這類藥物的使用所造成的副作用,亦是未來研究者可以針對這些問題所造成的影響評估,因抗憂鬱藥物對於治療兒童及青少年情緒障礙等精神疾患扮演著重要的角色,而抗憂鬱藥物相關警訊指出兒童與青少年使用該類藥物具有風險,針對可能產生之副作用需要更多臨床研究,以期在臨床使用中兼顧藥物療效與安全,同時增進兒童與青少年之身心健康。
A Study on Prescription Patterns of Antidepressants in Children and Adolescent
Shu-Wen Cheng
Department of Pharmacy, Taoyuan Psychiatric Center, Ministry of Health and Welfare
Abstract
The commonly use of antidepressants in children and adolescent has been a great concern recently. In this retrospective study, we included all outpatients aged ≤ 18 at a psychiatric center in Northern Taiwan. All the study variables were collected from the database of outpatient health insurance files of the study center from 2005 to 2014. The prescribing patterns were analyzed using t-test, χ2-test test, and factors associated with the use of antidepressants were estimated by multiple logistic regression analysis. The proportions of the prescription of antidepressants were 12.20%, and SSRIs was the highest prescription rate among all antidepressants. After adjusting for other variables, each additional 1-year-old, the chance of polypharmacy and high-dose antidepressant medication was found to be increased by 1.14 and 1.11 times every year with age respectively. Polypharmacy was found having the greatest chances to prescribe for the diagnosis of organic/non-organic psychosis (OR = 1.49; 95% CI: 1.00-2.23), whereas high-dose antidepressant medication was found having the greatest chances to prescribe for the diagnosis of affective psychosis (OR = 1.34; 95% CI: 1.20-1.49).
參考資料:
1.Buhl Sørensen C, Bøhm Jepsen E, Thomsen PH, et al: Indications for and use of antidepressants in child and adolescent psychiatry-a cross-sectional survey in Denmark. Eur Child Adolesc Psychiatry 2003; 12: 114-21.
2. Hoffmann F, Glaeske G, Bachmann CJ: Trends in antidepressant prescriptions for children and adolescents in Germany from 2005 to 2012. Pharmacoepidemiol Drug Saf 2014; 23: 1268-72.
3. Delate T, Gelenberg AJ, Simmons VA, et al: Trends in the use of antidepressants in a national sample of commercially insured pediatric patients, 1998 to 2002. Psychiatr Serv 2004; 55: 387-91.
4. Bachmann CJ, Aagaard L, Burcu M, et al: Trends and patterns of antidepressant use in children and adolescents from five western countries, 2005-2012. Eur Neuropsychopharmacol 2016; 26: 411-9.
5. Chien IC, Hsu YC, Tan HK, et al: Trends, correlates, and disease patterns of antidepressant use among children and adolescents in Taiwan. J Child Neurol 2013; 28: 706-12.
6. Zito JM, Safer DJ, de Jong-van den Berg LT, et al: A three-country comparison of psychotropic medication prevalence in youth. Child Adolesc Psychiatry Ment Health 2008; 2: 26.
7. Jureidini J, Tonkin A: Overuse of antidepressant drugs for the treatment of depression. CNS Drugs 2006; 20: 623-32.
8. Schneeweiss S, Patrick AR, Solomon DH, et al: Comparative safety of antidepressant agents for children and adolescents regarding suicidal acts. Pediatrics 2010; 125: 876-88.
9. Hughes CW, Emslie GJ, Crismon ML, et al: Texas Children's Medication Algorithm Project: update from Texas Consensus Conference Panel on Medication Treatment of Childhood Major Depressive Disorder. J Am Acad Child Adolesc Psychiatry 2007; 46: 667-86.
10. Connolly SD, Bernstein GA: Practice parameter for the assessment and treatment of children and adolescents with anxiety disorders. J Am Acad Child Adolesc Psychiatry 2007; 46: 267-83.
11. Zito JM, Tobi H, de Jong-van den Berg LT, et al: Antidepressant prevalence for youths: a multi-national comparison. Pharmacoepidemiol Drug Saf 2006; 15: 793-8.
12. Olfson M, Gameroff MJ, Marcus SC et al: Outpatient treatment of child and adolescent depression in the United States. Arch Gen Psychiatry 2003; 60: 1236-42.
13. Volkers AC, Heerdink ER, van Dijk L: Antidepressant use and off-label prescribing in children and adolescents in Dutch general practice (2001-2005). Pharmacoepidemiology Drug Saf 2007; 16: 1054-62.
14. Díaz-Caneja CM, Espliego A, Parellada M,et al: Polypharmacy with antidepressants in children and adolescents. Int J Neuropsychopharmacol 2014; 17: 1063-82.
15. Chee KY, Tripathi A, Avasthi A, et al: Prescribing Pattern of Antidepressants in Children and Adolescents: Findings from the Research on Asia Psychotropic Prescription Pattern. East Asian Arch Psychiatry 2016; 26: 10-7.
通訊作者:鄭淑文/通訊地址:桃園市桃園區龍壽街71號
服務單位:衛生福利部桃園療養院藥劑科藥師/聯絡電話:(O) 03-3698553 ext 2500

