摘要
肢端肥大症是一種不常見的內分泌系統疾病,主要是因為腦下垂體或是內分泌腺體長了腫瘤,每百萬人中有40-125名病例,臨床症狀並不明顯而且疾病進程相當緩慢,導致疾病約需7-10年才能被確診。最常見的症狀是外貌的改變、軟組織及內臟的增生變大,但其實全身都可能被影響,如果不加以治療,甚至會增加死亡率。診斷的第一步驟是檢驗血中 Insulin-like Growth Factor-1濃度,並視病況再做口服葡萄糖耐量試驗及進行垂體 MRI 檢查等。治療方式包括首選的 Transsphenoidal surgery (經蝶竇手術)、放射線療法、藥物治療共三種,常用藥物有首選的 somatostatin analogs、較輕症的 dopamine agonists、以及台灣尚未上市的 pegvisomant。
關鍵字:肢端肥大症、IGF-1、somatostatin analogs、dopamine agonists、pegvisomant
壹、前言
肢端肥大症 (acromegaly) 是一種雖不常見、但是尚未歸類於罕見疾病的內分泌系統疾病。主要病因為腫瘤生長於腦下垂體或是內分泌腺體,而導致體內生長激素 (Growth Hormone,GH) 分泌過量而引起多種症狀,其中因生長激素分泌細胞腺瘤 (somatotroph adenoma) 最為常見,占了95%以上的病例1。
分泌過量的 GH 進入血液中後會轉變成各種不同的生長因子,其中以類胰島素生長因子 (Insulin-like Growth Factor-1,IGF-1) 最為重要,而這兩種激素以及腫瘤本身會對肢端肥大症病人造成全身性的影響,甚至會增加死亡率,因此,早期確診、早期治療是很重要的。
貳、流行病學
根據美國2011年調查結果統計,肢端肥大症的盛行率約為每百萬人中有40-125名病例,每年每百萬人中新增3-4名新確診病人2,3,而在台灣的盛行率約為每百萬人中有39-82例2,4,社團法人台灣弱勢病人權益促進會推估出每年大約會持續新增60名病例,只要是年滿30歲以上都有可能會是肢端肥大症的潛在病人,邁入中年後就會成為高風險族群。由於肢端肥大症臨床症狀並不明顯,甚至會被誤以為是病人變胖或是其他疾病而引起,因此無論是美國或是台灣的研究都指出,實際的病人人數極有可能會遠多過於統計數字2;且疾病進程相當緩慢,平均約需7-10年才能被確診,也因此影響了治療成效。初診斷年齡以40-50歲之間居多,另外根據國內五所醫學中心研究200多例肢端肥大症病例所得到的結果,本疾病在男女間罹病比例相差不大,男、女比例約43:574。
參、臨床表徵
當生長激素過量分泌發生在18歲前的病人身上時,此時由於病人骨板尚未密合,因此使得病人不停長高,即為巨人症 (pituitary gigantism);而若發生在18歲以後的病人身上,因病人骨板已經密合,故不會一直長高,但會出現軟組織、骨骼、內臟增生變大的現象 (特別是肝臟、腎臟、脾臟),病人的外貌也會有所改變,例如:臉部顴骨變明顯、鼻子變大、牙縫變寬造成牙齒咬合不正、下顎增厚突出等;手指會變粗大,也會因為軟組織增生壓迫導致腕隧道症候群;足部變大使得鞋子也必須越穿越大尺碼5。
除了外貌改變外,腫瘤本身以及過量的 GH 及 IGF-1也會對全身造成影響,如引起頭痛、視力受損、喉嚨軟組織腫脹、睡眠呼吸中止症、甲狀腺功能異常、心肌疾病、高血壓、性腺機能低下 (男性可能出現性慾降低、陽痿等;女性則可能出現月經紊亂甚至停滯) 與骨關節炎等6,7。文獻亦指出,此類病人罹患結腸憩室甚至是結腸腫瘤、結腸癌的機會,較沒有肢端肥大症者的2-14倍8,9。由此可知,肢端肥大症的影響遍及全身10,且未經治療的肢端肥大症病人死亡率會比一般人增加72%,病人的存活時間平均會縮短10年11。
肆、診斷方式
血中生長激素數值24小時隨時都在波動,而 IGF-1所反映出來的是前一天、甚至是更長時間內所累積的生長激素分泌狀況,因此在診斷是否為肢端肥大症的第一步首先是驗 IGF-1數值12,13。IGF-1數值是診斷肢端肥大症的強力證據,若數值正常,即可以排除活動性肢端肥大症;若數值異常升高,會再進行口服葡萄糖耐量試驗 (Oral Glucose Tolerance Test,OGTT)14。OGTT 即為讓病人口服75公克的葡萄糖,2小時後檢驗血中 GH 值;正常情況下,葡萄糖可以將血中的 GH 值抑制在1.0 ng/mL 以下。若進行 OGTT 後2小時,血中的 GH 值仍 > 1.0 ng/mL,則需進行垂體 MRI (magnetic resonance imaging) 檢查。研究顯示,肢端肥大症中有 > 85%的病人,其 OGTT 後血中的 GH 值 > 2.0 ng/mL。
病人垂體 MRI 檢查的結果如果正常,會再進行胸、腹部 CT (Computed Tomography) 檢查及 GHRH (Growth Hormone-Releasing Hormone) 檢查,來確診是否為其他內分泌腺瘤造成肢端肥大症,此種肢端肥大症診斷為垂體外肢端肥大症 (extra-pituitary acromegaly);若垂體 MRI 檢查發現了腫瘤或是出現 empty sella (空蝶鞍),就會被確診為 GH 分泌性垂體腺瘤 (GH-secreting pituitary adenoma)12。
伍、治療方式
目前肢端肥大症的治療方式如:Transsphenoidal surgery (經蝶竇手術)、放射線療法與藥物治療等。一般來說,除了經醫師評估不適合進行手術或是病人不願意進行手術外,Transsphenoidal surgery 是建議的首選治療方式12。另外,若進行手術後失敗,沒有完全移除掉腫瘤導致有腫瘤的殘留、術後復發、藥物治療效果不好及藥物出現不良反應且病人無法耐受、或是病人不適合/拒絕進行手術時,則考慮進行放射線療法。
當病人進行手術治療後,血清 GH 和 IGF-1數值沒有恢復至正常值,而病人又不需重複進行手術或無法進行手術 (如:手術風險過高、腫瘤大小或位置不利手術)、病人拒絕手術、或接受手術/放射線治療後病情仍然控制不佳與病人接受放射線治療後尚未達到最佳療效時,皆可考慮以藥物進行治療。且研究指出,若腦下垂體巨腺瘤 (pituitary macroadenoma) 超過1公分時,病人在進行手術前若先服用 Somatostatin analogs (SSA,體抑素類似物) 藥物,可以增加治療效果2。目前用於治療肢端肥大症的藥物有三類:
一、 Somatostatin analogs (SSA,體抑素類似物),或稱 somatostatin receptor ligands (SRL,體抑素受器配位體類藥物)
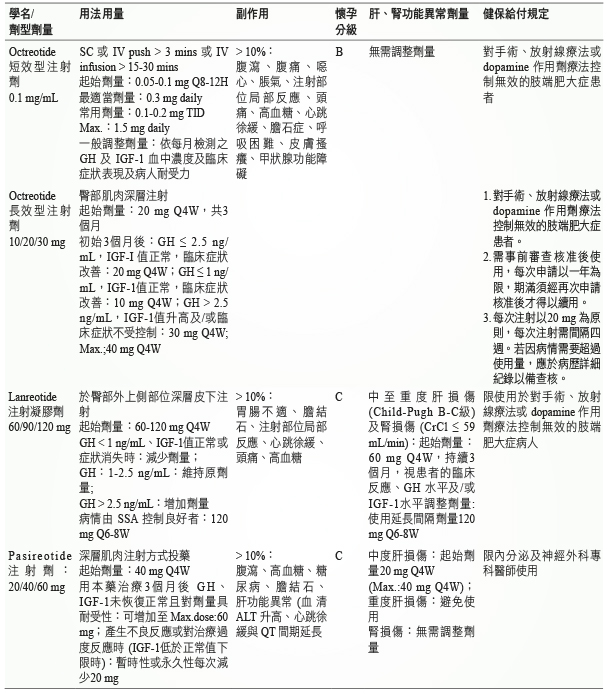
Somatostatin analogs 是治療肢端肥大症的首選藥物。SSA 作用機轉為與腦下垂體腺瘤上的體抑素受體 (Somatostatin Subtype sst 1-5等受體亞型) 結合,抑制 GH 分泌。研究發現抑制 GH 分泌與 sst 2受體最為相關,因此會選擇對 sst 2受體有高度親和力的藥物,如:octreotide 或 lanreotide;而 pasireotide 則是對 sst 1、2、3、5等受體都具有高度親和力2。病人若使用長效型 SSA 但反應不佳時,則可增加藥物劑量2、或改用另一種 SSA 或併用 dopamine agonists 類藥物 (表一),此類藥物多為注射型藥物,包含 octreotide、lanreotide 與 pasireotide 等,常見副作用如腹部不適與高血糖等。
表一 SSA (體抑素類似物) 類藥物整理表 (以下資料針對治療肢端肥大症)15,16
二、 Dopamine agonists (DA,多巴胺促效劑)
此類藥物抑制體內 GH 及泌乳激素的分泌,如 bromocriptine 與 cabergoline 等,作用機轉對 dopamine D2 receptor 更具選擇性。對麥角鹼過敏者為使用此類藥物之禁忌 (表二)。
表二 DA (多巴胺促效劑) 類藥物整理表 (以下資料針對治療肢端肥大症)15,16

三、 GH receptor antagonist (生長激素受體拮抗劑)
GH receptor antagonist 是新型的藥物,目前只有 pegvisomant,且台灣尚未上市。
其機轉為阻斷 GH 與受體結合,因此達到抑制 GH 的活性、進而減少 IGF-1產生 (表三)。
表三 GH receptor antagonist 之 pegvisomant15,16

藥物治療選用原則為對於手術後血中 IGF-1濃度仍舊偏高的患者 (特別是又有 GH 分泌過量中度症狀時),建議使用長效 SSA 或 pegvisomant 治療,因 SSA 可以減少腺瘤的體積以及降低 GH 的分泌,若開始使用 SSA 但不能降低 IGF-1濃度至正常值,則可增加 pegvisomant 來阻斷 GH 作用。在生化數值只有輕微增加的患者 (如 IGF-1 > 1 mcg/L 但 < 1.3 mcg/L 且 GH 分泌過量症狀輕微),則建議使用 cabergoline。
陸、結論
肢端肥大症的治療目標為維持 GH 和 IGF-1於正常值、控制腫瘤體積、減輕肢端肥大症引起的症狀、降低病人死亡風險、維持腦下垂體應有的正常生理功能等2。在開始治療後,病人每3-4個月需進行 IGF-1濃度評估;若以藥物治療而控制良好,則建議每6個月進行 GH 及 IGF-1濃度監測。
而無論是選擇經蝶竇手術、放射線療法或藥物治療哪一種治療方式,醫療團隊都必須嚴格監控病人的生化值及臨床表徵的變化情形,肢端肥大症患者常同時併有多種症狀,因此會需要神經外科、新陳代謝科、耳鼻喉科等各專科跨領域共同照護,以期能將病情控制良好,讓病人擁有健康的身體與滿意的生活品質。
Pharmacotherapy of Acromegaly
Mei-Ling Su, Ching-Tai Cheng
Department of Pharmacy, Chi-Mei Medical Center, Liouying
Abstract
Acromegaly is an uncommon endocrine system disease, mainly because of pituitary or endocrine gland tumors. There are 40-125 cases per million people. The clinical symptoms are not obvious and the disease process is quite slow, resulting in about 7-10 years to be diagnosed. The most common symptoms are changes in appearance, increased soft tissue and visceral hyperplasia, but in fact the whole body may be affected and even increase mortality if not treated. The first step in the diagnosis is to test the concentration of IGF-1 in the blood, and to perform OGTT test and pituitary MRI as appropriate. Treatment options include transsphenoidal surgery, radiation therapy, and medical therapy. The commonly used drugs are the somatostatin analogs, the dopamine agonists, and the pegvisomant that has not yet been marketed in Taiwan.
參考資料:
1. Melmed S: Medical progress: Acromegaly. N Engl J Med 2006; 355:2558.
2. 張天鈞、王佩文、王治元:肢端肥大症之診治。台灣專家共識。內科學誌 2016:27:284-291.
3. Katznelson L, Atkinson JL, Cook DM, et al: American Association of Clinical Endocrinologists medical guidelines for clinical practice for the diagnosis and treatment of acromegaly-2011 update. Endocr Pract 2011.17 (Suppl 4): 1-44.
4. Tseng FY, Huang TS, Lin JD, et al: On behalf of the Acromegaly Registry Study Group. A registry of acromegaly patients in Taiwan to evaluated the health outcome of acromegaly with special emphasis of early diagnosis. (in preparation).
5. Molitch ME: Clinical manifestations of acromegaly. Endocrinol Metab Clin North Am 1992; 21:597.
6. Kaltsas GA, Mukherjee JJ, Jenkins PJ, et al: Menstrual irregularity in women with acromegaly. J Clin Endocrinol Metab 1999; 84:2731.
7. Biermasz NR, Pereira AM, Smit JW, et al: Morbidity after long-term remission for acromegaly: persisting joint-related complaints cause reduced quality of life. J Clin Endocrinol Metab 2005; 90:2731.
8. Terzolo M, Reimondo G, Gasperi M, et al: Colonoscopic screening and follow-up in patients with acromegaly: a multicenter study in Italy. J Clin Endocrinol Metab 2005; 90:84.
9. Bogazzi F, Cosci C, Sardella C, et al: Identification of acromegalic patients at risk of developing colonic adenomas. J Clin Endocrinol Metab 2006; 91:1351.
10. Shlomo Melmed, Laurence Katznelson, Peter J Snyder, Kathryn A Martin: Causes and clinical manifestations of acromegaly. UpToDate. 2018.
11. Rajasoorya C, Holdaway IM, Wrightson P, et al: Determinants of clinical outcome and survival in acromegaly. Clin Endocrinol (Oxf) 1994; 41:95.
12. Katznelson L, Laws ER Jr, Melmed S, et al: Acromegaly: an endocrine society clinical practice guideline. J Clin Endocrinol Metab 2014; 99:3933.
13. Kannan S, Kennedy L: Diagnosis of acromegaly: state of the art. Expert Opin Med Diagn 2013; 7:443.
14. Ribeiro-Oliveira A Jr, Barkan A: The changing face of acromegaly--advances in diagnosis and treatment. Nat Rev Endocrinol 2012; 8:605.
15. Octreotide, Lanreotide, Pasireotide, Bromocriptine, Cabergoline, Pegvisomant : Drug information. UpToDate. 2018.
16. 藥品仿單: Sandostatin®善得定注射液仿單, Sandostatin LAR®善得定長效緩釋注射劑仿單, Somatuline autogel®舒得寧長效型注射凝膠劑仿單, Signifor LAR®欣瘤伏長效緩釋注射劑仿單, Dostinex®過乳降錠仿單, Somavert®仿單
通訊作者:鄭淨黛/通訊地址:台南市柳營區太康里太康201號
服務單位:奇美醫療財團法人柳營奇美醫院藥劑部藥師/聯絡電話:(O) 06-6226999 ext 77102

