摘要
為了避免病人因大腸鏡合併瘜肉切除術過程中發生不良反應,醫療人員應關注病人過去用藥史,尤其是併用降血糖藥物和抗血栓藥物等慢性病用藥。本文回顧現行實證對於準備大腸鏡合併瘜肉切除術之長期用藥調整,以及提出如何藉由電腦警訊系統協助確保大腸鏡檢查合併瘜肉切除術的病人使用抗凝血藥物的用藥安全。
關鍵字:大腸鏡、瘜肉切除術、糖尿病藥物、抗血栓藥物、電腦警訊系統
壹、前言
台灣大腸癌發生和死亡人數,每年均呈增加的趨勢,居所有癌症發生率及死亡率的第2位及第3位。大腸癌主要由大腸內的腺瘤瘜肉癌化所造成,許多研究指出若病人可定期接受糞便潛血檢查,甚至進一步接受大腸鏡檢查來早期發現腺瘤瘜肉予以切除,將可降低大腸直腸癌發生風險1-3。大腸鏡檢前,病人需接受相關現狀用藥評估及衛教飲食和清腸檢查藥物的使用。當病人合併使用降血糖藥物或抗血栓藥物時,臨床常面臨是否該進行劑量調整的難題。當病人禁食且服用降血糖藥物時,則可能增加低血糖發生風險。另外,當病人進行瘜肉切除術卻未調整抗血栓藥物,則可能增加術後出血的風險4。因此,本文將討論當病人需進行大腸鏡合併瘜肉切除術時,降血糖藥物及抗血栓藥物使用的注意事項,以及如何利用電腦警訊系統來進行臨床處方評估。
貳、降血糖藥物
一、文獻回顧
經查,歐洲消化系內視鏡學會 (European Society for Gastrointestinal Endoscopy, ESGE)、美國麻醉醫學會 (American Society of Anesthesiologists,ASA),美國糖尿病學會 (American Diabetes Association,ADA) 相關指引,甚至2018臺灣糖尿病臨床照護指引,均沒有提供糖尿病病人於大腸鏡檢查前清腸準備的相關飲食與藥物調整建議5-8。
目前僅有2003年 Faigel DO 等人曾指出,此類病人的飲食調整計畫仍需依照個人血糖狀態以及是否具有能力來調整藥物達到血糖控制而定9。口服降血糖藥物文獻建議可停藥直到病人恢復正常飲食,但未明確指出於鏡檢前的停藥時間點。若為胰島素使用病人,則根據注射時間來做調整:若為早上注射藥物,建議將鏡檢排程訂於早上,檢查前可考慮將胰島素治療劑量減半,剩下劑量則於檢查後進餐時再施打。準備檢查過程中,病人仍需持續注意血糖變化,當自我監測血糖高達350-600 mg/dL 以上伴隨糖尿病酮酸血症與高血糖高滲透壓狀態相關症狀,應立即就醫治療;當自我監測血糖低於70 mg/dL 或有急速下降之趨勢,則需立即補充糖分5,9。
糖尿病且接受降血糖藥物的病人需攝取適量碳水化合物來避免低血糖發生。大腸鏡檢前24小時病人僅能接受清流質飲食,但目前尚未有實證指引可供明確藥物與最適當的飲食調整建議。Alvarez-Gonzalez 等人曾提出一套糖尿病病人的清腸準備計畫,包括糖尿病病人合理飲食計畫,以及降血糖藥物調整建議 (表一)10,但仍需大規模前瞻性研究證實其效果與安全性。
表一 糖尿病病人於大腸鏡清腸準備期間藥物調整的建議10

二、低血糖處理
教育糖尿病病人正確認知低血糖症狀及相關處置,也是臨床治療的重要問題。大腸鏡檢若安排至下午接近晚餐前時間,病人從檢查前晚開始只能攝取清流質飲食,在碳水化合物攝取不足下,可能在檢查前發生低血糖症狀 (如手抖、頭暈、肚子餓、冒冷汗等),特別是病人同時使用胰島素或胰島素促泌劑則可能導致更嚴重之低血糖症狀。因此,當藥師發現病人在鏡檢前不清楚降血糖藥物該如何調整,可協助與醫師再次確認藥物劑量或頻次的調整。
糖尿病病人鏡檢前若發生低血糖,意識清楚的病人可給予口服醣類15-20 g (如葡萄糖粉、方糖、食物或含糖飲料等)。意識不清的病人則須立即就醫給予靜脈注射20-50 mL 的50%葡萄糖或肌肉注射升糖素0.5-1.0 mg,待意識恢復後再給予口服醣類。若低血糖是因長效磺醯脲類或長效胰島素所造成,則低血糖的時間可能會延長,建議應持續監測血糖至少24-48小時,並於鏡檢前告知檢查醫師,讓醫師在檢查時留意病人低血糖是否再發8。
參、抗血栓藥物
抗血栓藥物包括抗凝血藥物與抗血小板藥物。臨床評估於侵入性檢查前是否需停止使用抗血栓藥物,必須衡量檢查術式的出血風險與病人本身的心血管疾病風險,再決定是否停藥或給予銜接性藥物。大腸鏡檢合併切片檢查屬於低出血風險手術,小於2 cm 的瘜肉切除術屬於高出血風險手術,大於2 cm 的瘜肉切除術屬於超高出血風險手術。2018年亞太地區胃腸病學協會 (Asian Pacific Association of Gastroenterology,APAGE) 聯合亞太消化內視鏡學會 (Asian Pacific Society for Digestive Endoscopy,APSDE),根據出血風險與心血管風險不同提出接受抗血栓藥物病人合併內視鏡檢查的相關建議11。
一、 大腸鏡鏡檢合併切片檢查 (低出血風險手術)11
(一)單用抗血小板藥物
單用 Aspirin 或者 P2Y12抑制劑 (如 ticagrelor、ticlopidine、clopidogrel 和 prasugrel),均不建議停藥。
(二)雙重抗血小板藥物
不建議停用藥物。
(三)Warfarin
不建議停用藥物。
(四) 新型口服抗凝血藥物 (如 dabigatran、rivaroxaban、apixaban、edoxaban)
不建議停藥。
二、 大腸鏡合併瘜肉切除術 (< 2 cm:高出血風險手術,> 2 cm:超高出血風險手術)11
(一) 單用抗血小板藥物
超高出血風險手術建議停用 Aspirin,高出血風險手術單用 Aspirin 者建議繼續使用。單用 P2Y12抑制劑者建議術前停藥至少5天並於適當止血後再給予藥物。
(二) 雙重抗血小板藥物
超高出血風險手術併用兩種藥物者均建議停藥。高出血風險手術併用 Aspirin 與 P2Y12抑制劑時,Aspirin 建議繼續使用,P2Y12抑制劑建議術前停藥至少5天並於適當止血後再給予藥物。
(三) Warfarin
建議術前5天停用藥物。對於血栓栓塞風險低的病人 (表二),建議控制 International Normalized Ratio (INR) ≦ 2 再進行手術,並於術後適當止血再給予 warfarin;對於血栓栓塞風險高的病人,建議控制 INR ≦ 2 再進行手術,同時術前應給予銜接性藥物 heparin (表三),並在術後適當止血再給予 warfarin 持續使用至 INR 達到治療目標。
(四) 新型口服抗凝血藥物
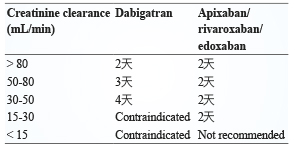
建議術前依據腎功能狀態至少兩天前開始停用藥物,不建議給予銜接性藥物,並於術後適當止血再給予藥物 (表四)。
表二 栓塞風險分級11

表三 大腸鏡鏡檢暫時性停用 warfarin 並以 heparin 銜接之適應症11

表四 新型口服抗凝血藥於大腸鏡合併瘜肉切除術前依據腎功能之停藥天數建議11
三、 大腸鏡合併瘜肉切除術且同時病人近期曾發生心血管事件11
曾發生急性冠心症 (acute coronary syndrome,ACS) 或冠狀動脈疾病 (coronary artery disease,CAD) 的病人可能接受經皮冠狀動脈介入治療 (percutaneous coronary intervention,PCI) 合併支架置放、冠狀動脈繞道手術 (coronary artery bypass graft,CABG)。目前證據顯示,PCI 後前6週再栓塞機率最高,其次是6週至6個月後,故此類病人若需進行高出血風險手術,抗血栓藥物建議的調整方式為。
(一) 6週內曾發生 ACS 或進行 PCI 族群
不建議調整藥物,而是將大腸鏡合併瘜肉切除術延後實施。
(二) 6週至6個月內曾發生 ACS 或進行 PCI 族群
建議將大腸鏡合併瘜肉切除術延後至6個月後,若臨床仍有進行的需求,藥物調整同大腸鏡合併瘜肉切除術之建議。
(三) ACS 或 PCI 術後6個月或穩定性冠狀動脈疾病族群
Aspirin 可繼續使用,但 P2Y12抑制劑與 warfarin 則建議術前5天開始停藥。新型口服抗凝血藥物於術前2天開始停藥,並且不需使用銜接性藥物,於術後適當止血後再給予藥物。
肆、利用電腦警訊系統提示處方評估
目前多數醫院已可透過建置電腦醫令系統 (computerized physician order entry;CPOE) 與電腦警訊系統 (computerized prescription alert system,CPAS) 來輔助醫療決策、保障病人用藥安全。
一、現狀分析
為了評估病人是否了解大腸鏡檢前降血糖藥物及抗血栓藥物的使用調整,我們於單一醫院內分析了150位主動前來向藥師諮詢大腸鏡清腸藥物使用方法的病人進行調查,其中132位 (88%) 病人表示醫師有告知其長期用藥如何調整,但有18位 (12%) 病人並不清楚;在這18位病人中,有44%使用降血糖藥物、44%使用抗血栓藥物、以及11%的病人同時使用這兩類藥物。經藥師與醫師確認後,我們為所有準備接受鏡檢的病人釐清了其長期藥物該如何調整,100%使用降血糖藥物病人於檢查前或當天進行停藥建議,使用抗血栓藥物病人有70%於檢查前進行停藥,20%建議回原處方抗血栓藥物門診評估,10%建議不停藥進行檢查。
從以上結果所示,臨床上仍有一定比例的病人未被告知、或不清楚自己的長期藥物該如何調整,而可能會導致檢查結果不理想或出血等副作用風險的發生。同時,該院區醫師得知病人合併降血糖藥物後,與前文提及降血糖藥物建議調整方式並不完全相同,可能樣本數過少或依病人個體差異,醫師在得知病人使用降血糖藥物就建議病人先行停藥;而最佳降血糖藥物調整方式仍需較大型臨床研究來證實,醫療人員應依病人特性,給予個別化的藥物與飲食調整建議。
二、改善措施
為了提升鏡檢病人的用藥安全,藉由醫令系統提醒醫療人員教育病人如何調整長期藥物,是直接且有效的做法。藥師與各專科醫師及資訊部門代表進行討論,團隊共識先以抗凝血藥物上線試行並檢視醫療流程暢度,再逐步推展至其它長期用藥。
我們利用電腦警訊系統,當醫師處方消化道鏡檢查或相關手術檢查碼時,並且病人之現狀用藥中包含抗凝血藥物,電腦即在鏡檢處方開立時同時跳出提示,提醒醫師應評估是否需要停用抗凝血藥物及停用天數、繼續使用或請病人回原處方抗凝血藥之門診接受評估,相關評估結果會於系統中留下紀錄 (圖一);當藥師發藥或病人有藥物諮詢需求時,可利用資訊系統找出醫師評估結果,確認病人是否正確了解如何調整抗凝血藥物。此項電腦提示系統預計於2018年於該院開始上線,藥師將於試行三個月後評估成效,視結果推展至其它藥物。

圖一 大腸鏡鏡檢合併抗凝血藥物的處方提示畫面
伍、結論
進行大腸鏡合併瘜肉切除術的病人若同時併用降血糖藥物或抗血栓藥物,醫療人員應進行完整的藥物評估;透過團隊合作,於醫囑端建置電腦提示、藥師端最後把關並用藥指導,共同守護病人安全。
通訊作者:陳佳亮/通訊地址:基隆市安樂區麥金路222號
服務單位:基隆長庚紀念醫院藥劑科藥師/聯絡電話:(O) (02)24313131 ext 2191
Medication Safety of Colonoscopy Combined with Polypectomy
Chia-liang Chen1, Shih-Chieh Shao1, Hui-Yu Chen1, Yi-Hua Chen1, Yuk-Ying Chan2Department of Pharmacy, Chang-Gung Memorial Hospital, Keelung1
Department of Pharmaceutical Materials Management, Chang-Gung Memorial Hospital, Taoyuan2
Abstract
Healthcare providers need to pay much attention on patients’ drug history, especially in the appropriately concomitant use of anti-diabetes drugs and anti-thrombotic agents, to prevent adverse effects during the procedure of colonoscopy combined with polypectomy. This study aimed to review the current practices on the evaluations on concomitant medication uses in patients preparing for colonoscopy combined with polypectomy, and how to establish an early warning system of computerized prescription alert system to ensure the medication safety of anticoagulants.
參考資料:
1. 行政院衛生福利部國民健康署:大腸癌防治概況。 臺北:國民健康署,2018
2. Chiu HM, Chen SL, Yen AM, et al: Effectiveness of fecal immunochemical testing in reducing colorectal cancer mortality from the One Million Taiwanese Screening Program. Cancer. 2015;121(18):3221-9.
3. Zauber AG, Winawer SJ, O'Brien MJ, et al: Colonoscopic polypectomy and long-term prevention of colorectal-cancer deaths. The New England journal of medicine. 2012;366(8):687-96.
4. Witt DM, Delate T, McCool KH, et al: Incidence and predictors of bleeding or thrombosis after polypectomy in patients receiving and not receiving anticoagulation therapy. Journal of thrombosis and haemostasis : JTH. 2009;7(12):1982-9.
5. DAROC Clinical Practice Guidelines for Diabetes Care- 2018. Taiwan, Diabetes Association of the R.O.C., 2018
6. Hassan C, Bretthauer M, Kaminski MF, et al: Bowel preparation for colonoscopy: European Society of Gastrointestinal Endoscopy (ESGE) guideline. Endoscopy. 2013;45(2):142-50.
7. Practice Guidelines for Preoperative Fasting and the Use of Pharmacologic Agents to Reduce the Risk of Pulmonary Aspiration: Application to Healthy Patients Undergoing Elective Procedures: An Updated Report by the American Society of Anesthesiologists Task Force on Preoperative Fasting and the Use of Pharmacologic Agents to Reduce the Risk of Pulmonary Aspiration. Anesthesiology. 2017;126(3):376-93.
8. Older Adults: Standards of Medical Care in Diabetes-2018. Diabetes care. 2018;41(Suppl 1):S119-s25.
9. Faigel DO, Eisen GM, Baron TH, et al: Preparation of patients for GI endoscopy. Gastrointest Endosc 2003; 57: pp. 446-450
10. Alvarez-Gonzalez MA, Flores-Le Roux JA, Seoane A, et al: Efficacy of a multifactorial strategy for bowel preparation in diabetic patients undergoing colonoscopy: a randomized trial. Endoscopy. 2016;48(11):1003-9.
11. Chan FKL, Goh KL, Reddy N, et al. Management of patients on antithrombotic agents undergoing emergency and elective endoscopy: joint Asian Pacific Association of Gastroenterology (APAGE) and Asian Pacific Society for Digestive Endoscopy (APSDE) practice guidelines. Gut. 2018;67(3):405-17.
通訊作者:陳佳亮/通訊地址:基隆市安樂區麥金路222號
服務單位:基隆長庚紀念醫院藥劑科藥師/聯絡電話:(O) (02)24313131 ext 2191

