腦靜脈竇栓塞(Cerebral Venous Sinus Thrombosis)的藥物治療
蔡育奇、張筱琳、吳求珍
衛生福利部臺北醫院藥劑科
摘要
腦靜脈竇栓塞(Cerebral venous sinus thrombosis, CVST)是罕見的腦血管疾病,目前廣用於預防嚴重特殊傳染性肺炎(Coronavirus disease 2019, COVID-19)疫苗也出現CVST的不良反應,兩者治療方式不同,CVST使用傳統肝素或低分子量肝素進行急性治療,而後改用口服抗凝血藥;而疫苗引起的免疫性血栓併血小板減少(vaccine-induced immune thrombotic thrombocytopenia, VITT)性質較接近自體免疫性肝素引起血小板減少(heparin-induced thrombocytopenia, HIT),不建議使用傳統肝素治療,建議併用免疫球蛋白(intravenous immunoglobulin, IVIG)和非肝素抗凝血藥治療。
關鍵字: 腦靜脈竇栓塞(CVST)、疫苗引起的免疫性血栓併血小板減少(VITT)、COVID-19疫苗、抗凝血藥
壹、 前言
為預防嚴重特殊傳染性肺炎(coronavirus disease 2019, COVID-19)傳染,全世界已開始施打COVID-19疫苗。目前使用腺病毒載體的ChAdOx1 nCoV-19 vaccine(AstraZeneca,以下稱AZ疫苗)及Ad26.COV2.S Vaccine (Johnson & Johnson's Janssen,以下稱J&J疫苗),陸續有腦靜脈竇栓塞(cerebral venous sinus thrombosis, CVST)個案報告1,且歐洲藥物管理局(European Medicines Agency, EMA)也將CVST列為AZ疫苗的罕見副作用。在數種形式的腦血管疾病中,腦靜脈竇栓塞是罕見且嚴重的疾病。臨床上可能出現頭痛、神經功能缺損、局部或全身性癲癇、癱瘓、意識改變及昏迷等症狀,早期發現與治療是減少死亡及永久殘疾的關鍵,本文將探討腦靜脈竇栓塞在急性、急性後期的藥物治療及注意事項。
貳、 流行病學
CVST年發病率為十萬分之0.22至1.57。女性多於男性,比例約為3:1,原因可能與女性懷孕或使用口服避孕藥有關。CVST病人發病年齡較輕,其年齡中位數為37歲。與男性相比,女性發病年齡較早得多(中位年齡為34歲,男性為42歲) 2。
目前COVID-19疫苗引起之CVST,挪威AZ疫苗約1.3萬人中有5件案例1,美國CDC公布J&J疫苗約八百萬人中有15件案例;主要為小於60歲的女性,多於接種後14天發生(介於4-20天)3。目前我國AZ疫苗施打766萬餘人中,共通報67例血栓併血小板低下症後群(thrombosis with thrombocytopenia syndrome, TTS)案例。(截至110/09/29資料)
參、 致病機制
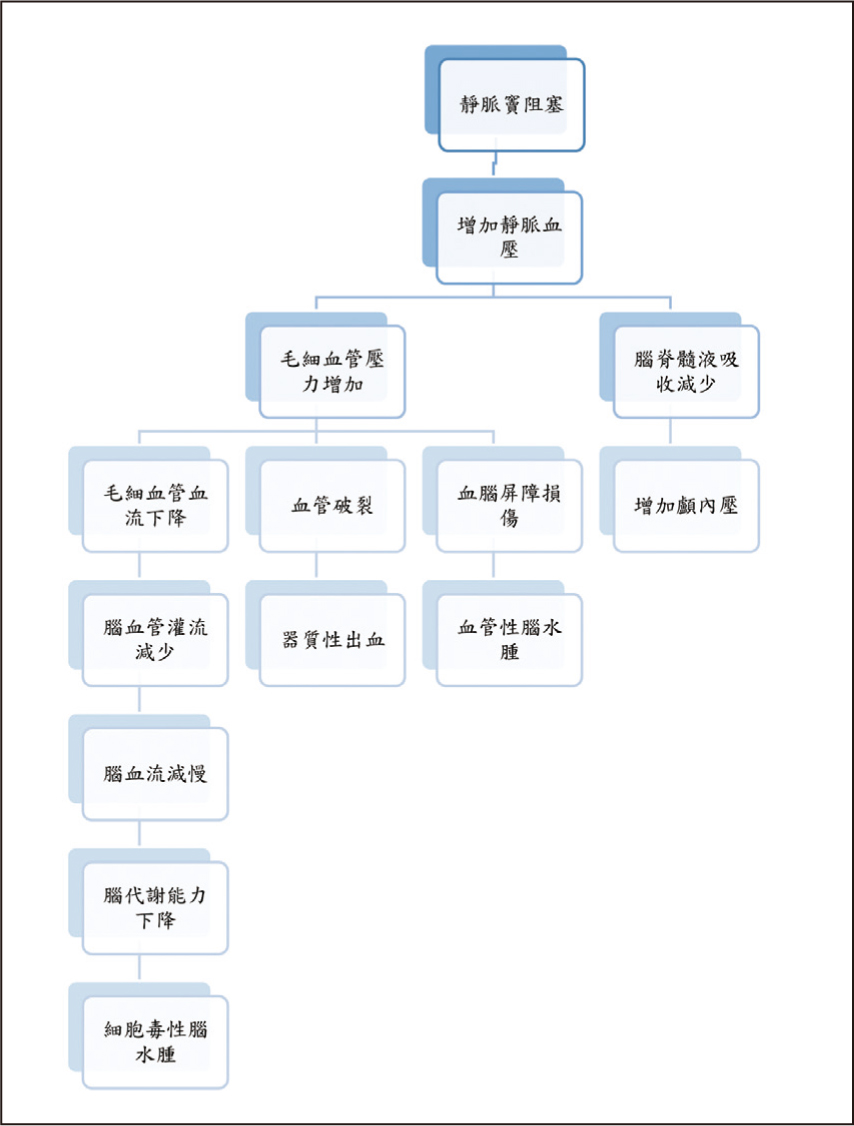
CVST因受多變的腦靜脈結構(圖一)影響,目前致病機制尚未完全明瞭,目前有兩種可能的致病機轉4(圖一):
圖一 腦靜脈竇結構
註:圖片繪製參考Ferro JM, Canhão P. (June 25, 2021.)
Cerebral venous thrombosis: Etiology, clinical
features, and diagnosis. In: UpToDate, Post TW
(Ed), UpToDate, Waltham, MA.
圖二 腦靜脈竇栓塞致病機制4
一、靜脈或硬腦膜竇血栓阻塞造成血液排出障礙,破壞血腦屏障,造成損傷。
二、阻塞導致減少腦脊髓液的吸收,而造成顱內壓升高。
感染COVID-19造成CVST之機制,推測是因病毒感染引起細胞激素風暴(cytokine storm)及造成血管內皮損傷而形成血栓5。
AZ疫苗引起CVST之機制目前尚未清楚,推測的可能機轉為AZ疫苗成分(蛋白質和游離DNA)與血小板細胞因子PF4(platelet factor 4)結合,刺激人體產生抗PF4抗體(anti-platelet factor 4 antibodies),屬IgG免疫球蛋白,並與血小板表面FcγIIa接受器結合進而活化血小板凝集而引起栓塞,機轉類似自體免疫性肝素引起血小板減少症(heparin-induced thrombocytopenia, HIT)6,其與HIT成因不同,HIT為heparin注射於人體後與PF4結合形成複合體,刺激人體產生抗肝素PF4抗體(anti-heparin-PF4 antibodies,屬IgG),亦與血小板表面FcγIIa接受器結合後活化血小板凝集而引起栓塞。
AZ疫苗引起CVST之原因為疫苗本身,並非使用肝素造成,在接種疫苗後的5~10天開始出現血中血小板數減少,並伴有血栓形成的症狀,一般HIT病人在停用肝素後症狀即明顯改善,因兩者皆會產生PF4抗體,故皆不建議使用肝素作為抗凝血療法。
肆、 危險因子
CVST的危險因子可分成短暫性與長期性兩種(表一),超過85%的病人有至少一種因素存在,最常見成因為血栓形成體質,後天性的血栓形成體質中,危險因子有懷孕、服用口服避孕藥及腫瘤。基因缺陷方面,缺乏抗凝血酶、蛋白質C及S、第五凝血因子(factor V)及第二凝血因子(G20201A)突變都會造成血栓形成體質7。腦部局部感染,包含眼睛、鼻竇、口腔及頭頸部感染也有可能造成CVST 8。然而,也有37%病人沒有任何潛在危險因子,這類狀況多發生在65歲以上的族群9。
近期罹患COVID-19與施打COVID-19疫苗(AZ及J&J疫苗)皆有引起CVST伴隨血小板低下(thrombocytopenia)的案例報告。
表一 Cerebral venous sinus thrombosis (CVST)的危險因子
伍、 臨床表徵
CVST的臨床表現因栓塞的位置及數量不同而有所變化,大致上可分為三類:
一、 顱內高壓與頭痛是CVST最常表現,也是最先發生的症狀,除了頭痛以外,腦內高壓也會引起視乳突水腫,造成視力改變。
二、 局部神經學症狀,造成全身或半身癱瘓、引起癲癇(包括大發作或局部發作)。
三、 腦病變,病人會有意識障礙或者精神方面的變化。
不同病人族群通常症狀會有差異,兒童族群較易發生腦損傷、休克及癲癇,女性較男性較容易有頭痛症狀2,老年病人較常發生腦病變9。
陸、 急性期治療
CVST急性期治療的目的為恢復靜脈及靜脈竇血流通暢,防止血栓漫延及預防產生新的血栓。建議在急性期使用肝素進行抗凝血治療,急性期後改為口服抗凝血藥。隨機分派試驗顯示,使用肝素治療和安慰劑相比能明顯降低死亡率10。使用傳統肝素(unfractionated heparin, UFH)治療時,劑量需要根據病人aPTT做調整。而歐洲中風協會(European Stroke Organization, ESO)建議使用低分子量肝素(low molecular weight heparin, LWMH)治療,其優點為採用較方便取得的病人體重調整劑量,且具有較好預測的生物動力學11。
針對COVID-19疫苗(AZ及J&J疫苗)所引起的CVST伴隨血小板減少,又稱疫苗引起之免疫性血栓併血小板減少(vaccine-induced immune thrombotic thrombocytopenia, VITT),因其機轉與肝素引起的血小板減少(HIT)一樣皆是產生抗PF4抗體而造成栓塞,美國血液學會(American Society of Hematology)建議採用類似於治療嚴重HIT的治療方式。因與HIT致病機轉相似,COVID-19疫苗(AZ及J&J疫苗)所引起的CVST應避免使用heparin,以避免抗PF4抗體生成。建議併用免疫球蛋白(immune globulin, IVIG)及抗凝血治療。靜脈注射高劑量的IVIG會與抗PF4抗體競爭血小板FcγIIa受體,以減少血小板活化,進而減少血栓形成6,建議用量為每天一次靜脈注射1g/kg,使用兩天。為了預防後續血栓生成,必須併用非肝素的抗凝血療法(non-heparin anticoagulation)繼續治療(表二),依據病人臨床症狀及肝腎功能來選擇抗凝血藥,包含直接口服抗凝血劑 (direct oral anticoagulant, DOAC)或直接凝血酶抑制劑(direct thrombin inhibitor, DTI)等,治療期間需監測病人血液中的血小板數之變化。建議應避免使用aspirin,因其療效缺乏臨床試驗證實,且體外試驗顯示未能有效抑制HIT抗體(PF4)引起的血小板活化,另外也可能增加VITT的出血風險12。
表二 用於治療HIT的非肝素抗凝血藥(non-heparin anticoagulants) 12
CVST常伴有其他急性併發症,像是顱內壓升高以及癲癇,兩者也要在第一時間處理,控制顱內壓可以使用物理方法,改變病人姿勢抬高頭部,或者用mannitol及高張saline做滲透壓治療;對於同時發生癲癇與局部病變(尤指supratentorial brain)的病人,可能會有反覆的癲癇,建議使用預防性投予抗癲癇藥,使用valproate與levetiracetam,比起phenytoin在同時服用抗凝血藥有比較少的藥物交互作用13。
柒、 急性後用藥
急性症狀過後,頭痛、視力喪失、腦病變等永久性傷害會變成病人長期的症狀,通常繼續使用抗凝血藥及抗癲癇藥預防急性症狀再次發生。
一、 抗凝血藥從針劑改為口服藥,建議使用dabigatran(150mg,BID)、warfarin(控制國際標準化比值international normalized ratio, INR在2~3之間)預防CVST復發,其中dabigatran比warfarin有比較少的藥物交互作用,依據病人復發的風險決定用藥時間,如果病人有暫時性的危險因子,建議服用三至六個月抗凝血藥,找不到原因時建議服用六個月,如果病人CVST復發或者有血栓形成體質,則建議應該要終身服用抗凝血藥14。因缺乏對照試驗證據,目前治療指引尚未建議CVST使用aspirin治療。然而,一些專家將aspirin使用於完成抗凝血療程或不能耐受口服抗凝血藥的病人,其依據是aspirin對首次非誘發性靜脈栓塞發作( first unprovoked episode of venous thromboembolism)後完成常規抗凝療程的病人有效15。
二、 抗癲癇藥用藥時間則參照癲癇治療指引,建議至少兩年以上沒有發生癲癇才可以逐漸減量停藥13。
三、 頭痛症狀需藉由MRI等診斷先確定是否為CSVT復發,如果不是,可能成因為慢性的顱內壓增高,可以使用acetazolamide(500mg,BID)和furosemide(如果病人不適合使用acetazolamide)控制。若使用上述藥物後依然持續疼痛時建議使用topiramate14。
四、視力受損和顱內高壓有關,如果不是其他眼部引起視力喪失,建議優先降低顱內壓。雖然發生視力受損的整體比例不高,診斷出CVST仍應持續接受視力檢測14。
五、根據歐洲中風協會(European Stroke Organization)治療指引,對於先前有CVST病史之懷孕婦女,因復發風險較高,在沒有用藥禁忌之下,建議於懷孕及產褥期期間可使用皮下注射LMWH預防復發11。
捌、結論
CVST和VITT雖有不同的成因,但都會造成嚴重的栓塞症狀,建議早期診斷儘速啟動抗凝血治療,減少不可逆的傷害,再進一步處理其他併發症,也因為血栓造成症狀多元,建議應持續追蹤病人後續的預後情形,避免CVST復發。而在VITT方面,可能與疫苗選用的成分有關,可選擇接種其他不同技術產製的疫苗避免血栓不良反應,期望未來藉由疫苗研發技術的不斷精進,能強化對變種新冠病毒預防效力及減少不良反應,為對抗全球疫情帶來更大的助力。
Pharmacotherapy of Cerebral Venous Sinus Thrombosis
Yu-Ci Tsai , Hsiao-Lin Chang, Chiu-Jen Wu
Department of Pharmacy, Taipei Hospital,
Ministry of Health and Welfare
Abstract
Cerebral Venous Sinus Thrombosis(CVST) is a rare cerebrovascular disease. Nowadays, some vaccines which are used to prevent coronavirus disease 2019(COVID-19) have reported adverse effects of CVST. The treatments for these diseases are different. Unfractionated heparin(UFH) or low molecular weight heparin (LMWH) is usually used for the acute treatment of CVST, and then oral drugs are used for long-term anticoagulation. The characteristics of vaccine-induced immune thrombotic thrombocytopenia(VITT) or vaccine-induced CVST, are similar to heparin-induced thrombocytopenia(HIT). Therefore, combined IVIG injection and non-heparin anticoagulant therapy are recommended.
參考資料:
1. Schultz NH, Sorvoll IH, Michelsen AE, et al.: Thrombosis and thrombocytopenia after ChAdOx1 nCoV-19 vaccination. N Engl J Med 2021; 384(22): 2124-2130.
2. Coutinho JM, Ferro JM, Canhao P, et al.: Cerebral venous and sinus thrombosis in women. Stroke 2009; 40(7):2356-61.
3. Muir KL, Kallam A, Koepsell SA, et al.: Thrombotic thrombocytopenia after Ad26.COV2.S vaccination. N Engl J Med 2021; 384(20):1964-1965.
4. Coutinho JM: Cerebral venous thrombosis. J Thromb Haemost 2015;13 Suppl 1: S238-44.
5. Dakay K, Cooper J, Bloomfield J, et al.: Cerebral venous sinus thrombosis in COVID-19 infection: a case series and review of the literature. J Stroke Cerebrovasc Dis 2021; 30(1):105434.
6. Bourguignon A, Arnold DM, Warkentin TE, et al.: Adjunct immune globulin for vaccine-induced immune thrombotic thrombocytopenia. N Engl J Med 2021; 385(8): 720-728.
7. Martinelli I, Sacchi E, Landi G, et al.: High risk of cerebral-vein thrombosis in carriers of a prothrombin-gene mutation and in users of oral contraceptives. N Engl J Med 1998; 338(25):1793-7.
8. Duman T, Uluduz D, Midi I, et al.: A multicenter study of 1144 patients with cerebral venous thrombosis: The VENOST Study. J Stroke Cerebrovasc Dis 2017; 26(8): 1848-1857.
9. Ferro JM, Canhao P, Bousser MG, et al.: Cerebral vein and dural sinus thrombosis in elderly patients. Stroke 2005; 36(9): 1927-32.
10. De Bruijn SF, Stam J: Randomized, placebo-controlled trial of anticoagulant treatment with low-molecular-weight heparin for cerebral sinus thrombosis. Stroke 1999; 30(3): 484-8.
11. Ferro JM, Bousser MG, Canhao P, et al.: European Stroke Organization guideline for the diagnosis and treatment of cerebral venous thrombosis - endorsed by the European Academy of Neurology. Eur J Neurol 2017; 24(10): 1203-1213.
12. Bussel JB, Connors JM, Cines DB, et al.:American Society of Hematology, Thrombosis with thrombocytopenia syndrome (also termed vaccine-induced thrombotic thrombocytopenia). Retrieved June 11, 2021, from: https://www.hematology.org/covid-19/vaccine-induced-immune-thrombotic-thrombocytopenia.
13. Ferro JM, Pinto F: Poststroke epilepsy: epidemiology, pathophysiology and management. Drugs Aging 2004;21(10):639-53.
14. Saposnik G, Barinagarrementeria F, Brown RD, et al.: Diagnosis and management of cerebral venous thrombosis: a statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke 2011; 42(4): 1158-92.
15. Becattini C, Agnelli G, Schenone A, et al.: Aspirin for preventing the recurrence of venous thromboembolism. N Engl J Med 2012;366(21):1959-67.
通訊作者:蔡育奇/通訊地址:新北市新莊區思源路127號
服務單位:衛生福利部臺北醫院藥劑科/聯絡電話:(O) (02)2276-5566 ext 2111