即時共照之居家藥事照護成效探討
李敏慈1、林若雯1、楊瑛碧2、吳淑娟1
1台北市立聯合醫院仁愛院區藥劑科
2天成醫療社團法人天晟醫院
摘要
背景:隨著世界人口老化,全球均面臨高齡患者多重慢性疾病治療和多重用藥的挑戰。過往國內研究顯示,藥師能有效協助居家個案用藥整合,然而醫師回應率與接受藥師建議率則有再精進空間。
目的:本研究旨在探討應用醫藥在宅即時共照模式(physician-pharmacist collaboration model , PPCM)於居家醫療之照護成效。
方法:本研究回溯收集2017年至2020年間屬「臺北市立聯合醫院仁愛院區居家藍鵲計畫」就醫且有藥師與醫師一同到宅隨訪服務之個案,分析建議接收率、用藥整合及再住院率等醫藥即時共照之照護成效。
結果:本研究共收案416人,平均年齡為87.6歲(±10.1),54.3 %有每日品項數大於8種以上之多重用藥情形。居家藥師共提供1844次居家藥師訪視服務,平均每人訪視4.4次,共給予793項藥物治療建議建議接受率達94.5 %。藥師訪視後30天再住院率為5.4 %,60天再住院率為9.9 %。
結論:本研究結果顯示,應用醫藥在宅即時共照模式於居家醫療,可以更促進醫療團隊與個案之溝通,進而達到理想的用藥整合管理、減少重複用藥及提高服藥順從性,減少再住院之頻率等成效。
關鍵字:居家藥事照護、即時共照、再住院率
壹、 前言
隨著世界人口老化,全球各國均面臨高齡患者多重慢性疾病治療和多重用藥(polypharmacy)的挑戰。國家發展委員會「中華民國人口推估(2020至2070年)」報告顯示,自2018年起,台灣正式進入化高齡社會(Aged Society),2020年超高齡(85歲以上)人口占老年人口10.3 %,2070年估計將增至27.4 %。而衛生福利部「長期照顧十年計畫2.0(106~115年)」則推估65 歲以上失能人數,2017年為41萬5,314人,至2026年推估人數增為61萬9,827人。此族群用藥風險高,故長期藥事照護需求應運而生。
健保署為提升因失能或疾病特性致外出就醫不便病人之醫療照護可近性,鼓勵各醫療院所組成整合性照護團隊,提供以病人為中心之整合照護,是為「居家醫療照護整合計畫」,而藥師自2019年6月起開始涵蓋於其中,提供居家藥事照護服務,臺北市立聯合醫院亦有專屬之居家醫療計畫,取名為「藍鵲計畫」。
過往文獻研究顯示1-4,高齡、多重疾病與多重用藥易產生潛在不當用藥、藥物與藥物交互作用、藥物不良反應等許多相關不良影響,亦相對增加再入院機率,因此居家藥事服務最重要的任務之一,即為執行用藥整合以減少多重用藥。藥師前往個案住處進行居家藥事照護服務,能有效協助用藥整合,降低每日處方藥品品項數,然而服務次數受限外,醫師回應率與接受藥師建議率則有再精進空間5-6。
本院2016年成立居家藥師團隊,隨醫療團隊一同前往市民家中,提供藥事照護服務。在逐漸累積經驗後,2017年起改採獨立兩名專責居家訪視藥師為民服務,不同於一般高診次居家藥事照護計畫有訪視次數限制,且醫、藥之間無溝通平台,難以進一步突破,本院居家藥師與醫師共同出訪,即時共照、給予藥物治療與整合建議,提供連貫照顧的藥事關懷,以期達到提升用藥安全之目標。
貳、 材料與方法
一、 研究設計與收案對象
本研究之研究設計為回溯性世代性研究(retrospective cohort study),收案條件為2017年1月1日至2020年12月31日間屬「臺北市立聯合醫院仁愛院區居家藍鵲計畫」就醫且有藥師與醫師一同到宅服務之個案。
二、 居家專責臨床藥師與藥事照護執行流程
居家藥事照護之主責藥師需取得藥師公會全聯會發給之藥事居家照護證書,始可加入照護團隊。藥師到宅居家訪視時,先瞭解個案基本資料後,針對服藥狀況、用藥紀錄 (含中藥、非醫師處方藥品、保健食品)、病患對疾病與就醫知識認知、處方問題、病患對藥物使用之認知、服藥配合度、藥品保存、藥品效期管理等項目進行評估,並協助個案整理藥物並建藥歷檔、紀錄相關檢驗數據,擬訂專屬藥事照護計畫,內容包括提供醫師藥物治療相關建議、協助醫療科用藥整合、評估個案是否使用高風險用藥,如Benzodiazepines、Opioid、Anticholinergic medications、Muscle relaxants、Tricyclic antidepressants、Antipsychotics,依醫師開立之處方執行用藥指導,並根據評估病患及照顧者對疾病與就醫知識之認知等所發現之問題,執行進一步指導,必要時調整藥師回訪頻率或轉介附近社區藥局或回院調劑後送藥到宅、協助分裝至藥盒以提供服藥順從性、提供用藥清單及外文藥袋等特殊用藥指導服務,需要時則即時轉介共照其他職類。
三、 資料蒐集與結果變項
蒐集個案之基本資料如年齡、性別、教育程度、活動型態、處方及使用藥物、管路、菸酒習慣、服藥狀況等。主要結果變項為藥物治療問題識別與建議、有用藥整合需求之個案介入前後每日平均用藥品項數及每日服藥總顆數、個案用藥問題評估及用藥指導改善比例、訪視後30天及60天再住院率、個案滿意度與再訪需求。
四、 資料處理與統計分析
所有變項均以描述性統計分析,常態分佈資料以平均值±標準差方式呈現,類別變項則以次數(百分比)方式呈現。所有資料以Excel整理成電子檔,利用SAS 9.4版進行資料串接整合及統計分析。
參、 結果
一、 個案基本資料分析
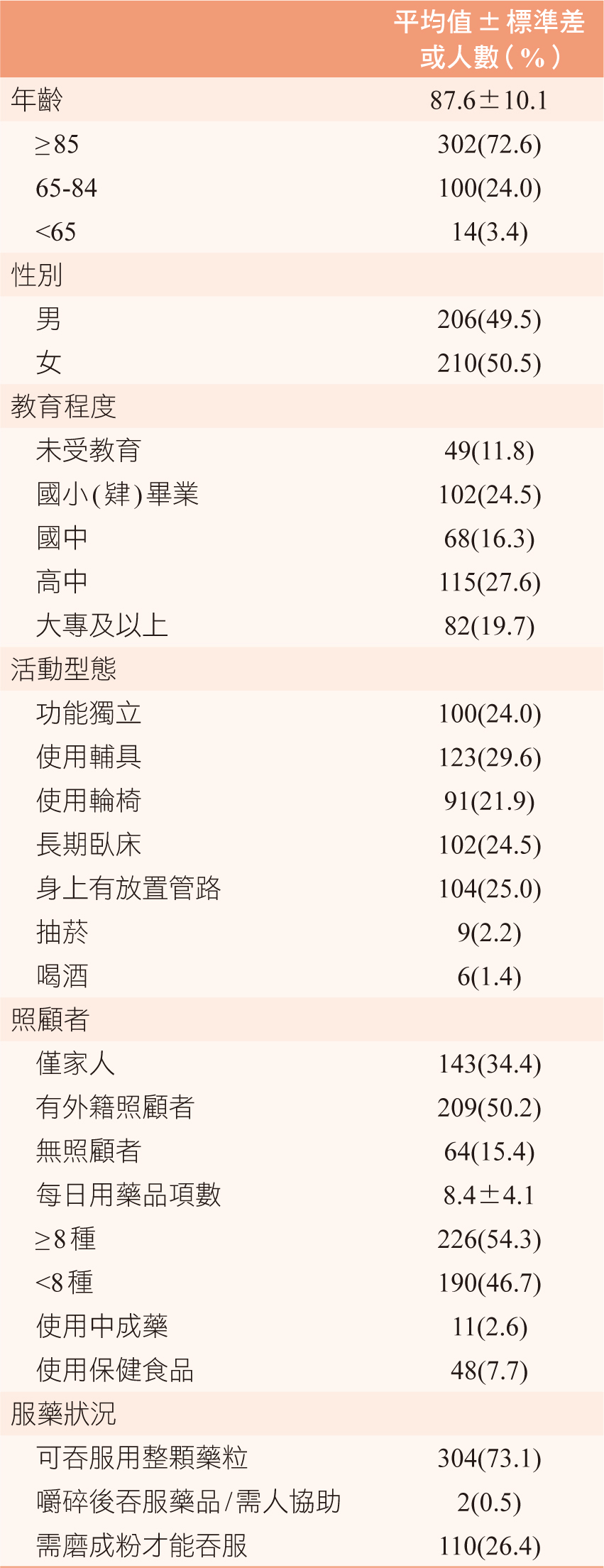
本研究於收案期間共收案416人,其中女性佔50.5 %,整體平均年齡為87.6歲(±10.1),最高106歲,屬超高齡族群者(≥85歲)佔72.6 %,11.8 %未曾受過教育,24.5 %為長期臥床,15.4 %無照顧者,54.3 %有每日品項數大於8種以上之多重用藥情形,平均每日口服藥品顆數為10.7顆,26.4 %需磨成粉才能吞服藥品,詳細基本資料如表一。
表一 居家藥事照護病人之起始基本資料 (n=416)
二、 居家藥事照護成效
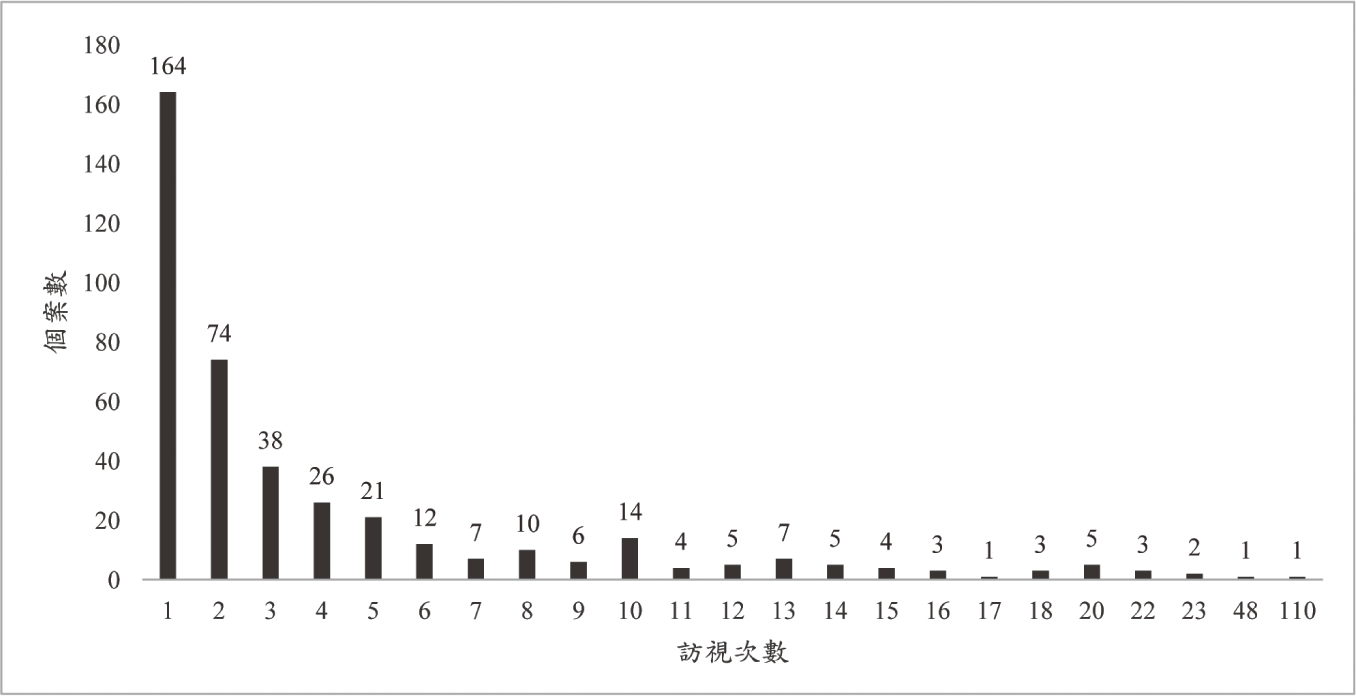
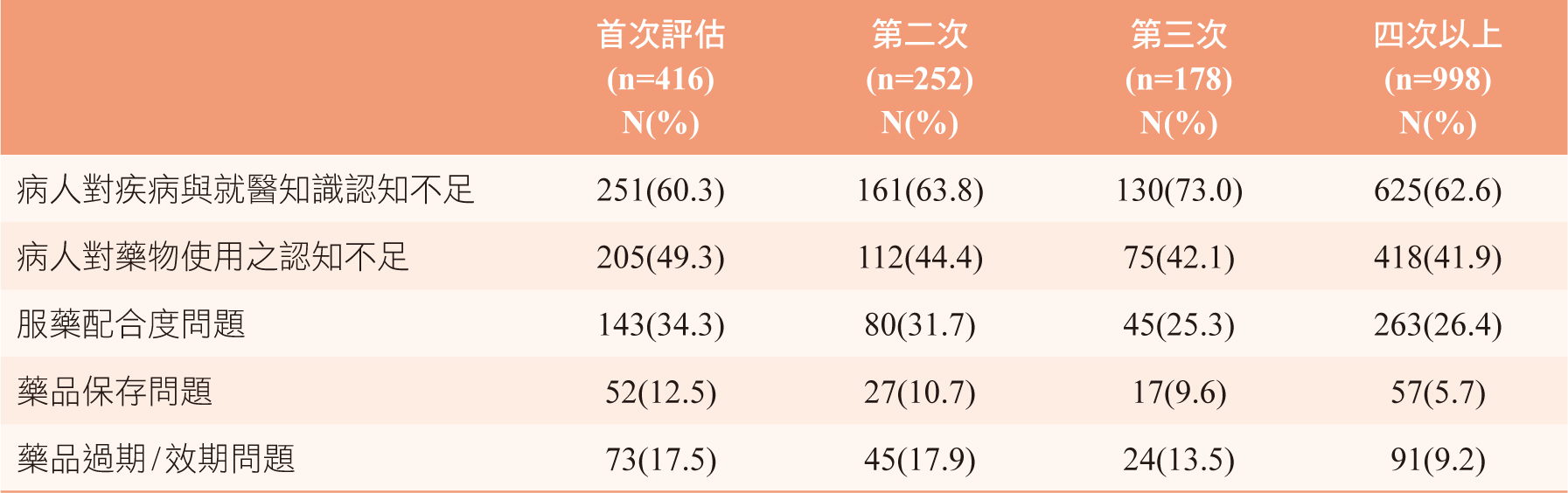
居家藥師於研究期間共提供1844次訪視服務,平均藥事照護期間為272.9天,平均每人訪視4.4次,其中以訪視1-3次居多,合計佔64.8 %,最多一位為一失智獨居個案,4年期間內為其提供110次服務,整體訪視次數分析如圖一。研究期間總照護服務時間達62625分鐘,平均每次服務34分鐘。居家藥師綜合個案之疾病、生理特性及使用的藥物後,對個案用藥適當性做出判斷,共給予793項藥物治療建議 (表二),其中281件(35.4 %)為建議停開全部或單一藥品及協助整合用藥,95件(12.0 %)為建議增加藥物治療避免病況控制不佳再入院,僅44例依原處方調配藥品,即時照會醫師後整體建議接受率達94.5 %,共節約藥費16萬0329元。進一步分析44例依原處方調配藥品之案例,以未接受建議停用藥品18件(40.9 %)、未同意整合用藥8件(18.2 %)及未更改治療期限6件(13.6 %)居多,主因多為藥師評估病人尚有部份餘藥,建議醫師予以停用或縮短處方天數,然部份醫師仍先按原意處方,再續追蹤觀察,未同意整合用藥部份,主要是醫師考量兩項單方如整合成一項複方,對於失智等類型病人,如太頻繁變更處方內容,恐造成民眾誤服藥,對於未接受建議之案例,藥師於日後家訪時,均會再次評估,與醫師溝通調整適當用藥。用藥整合成效部份,統計252名居家藥師訪視兩次以上之個案,以首次訪視及末次訪視為基準,藥師介入後,共協助76位個案(30.2 %)減少每日用藥品項數,平均每人每日減少2.9項,全體每日服藥總顆數由介入前之10.7顆藥/日降低至介入後之8.9顆藥/日,其中有48 %(121人)在照會後減少每日使用藥品總數,原先每人平均服用12.9顆藥/日,照會後平均每人減少4顆/日,平均每日服用藥品總顆數降低率為31 %。在避免使用Benzodiazepines等高風險用藥部份,藥師介入後協助33位個案減少使用高風險用藥,每人每日平均減少服用1.45顆高風險用藥。藥師介入前後個案用藥問題評估分析如表三,隨著訪視次數增加,有服藥配合度問題的比例由介入前34.3 %降至26.4 %、有藥品保存問題的比例由介入前12.5 %降至5.7 %、有藥品過期/效期問題的比例由介入前17.5 %降至9.2 %,對疾病與就醫知識認知不足的比例則無顯著改善,進一步探究原因,主要與醫療團隊到宅時間有限、個案的行為不易改變及原先問卷設計等三大原因有關,因醫療團隊到宅藥師主要加強藥事相關服務,如處方評估、服藥配合度評估、藥物使用衛教等為主,較少著墨疾病及就醫知識衛教,未來可以再適時調整,同時幾個月一次短時間的衛教,不易改變個案長久以來多處就醫、買保健食品的習慣,針對特殊個案,未來可以加強藥師單獨訪視頻率及找到每個個案適合的溝通方式,持續進步,而原先問卷設計部份,並無尺度差異,以致藥師在評估時,只能勾是跟否,無法呈現進步的成效,未來也會調整更合適的方式評估差異。服藥配合度、藥品保存、藥品過期之問題改善,連帶使得藥物檢收金額,隨著年度增加而遞減,2017至2020年藥物檢收總金額分別為85093、48826、29442及18317元。再住院率分析以每次藥師訪視日為基準,排除訪視當日即因病情需要入院,1844訪視人次當中,30天之再住院人次為100、再住院率為5.4 %,60天之再住院人次為182、再住院率為9.9 %。
表二 處方相關問題建議類別分析 (n=793)
圖一 訪視次數分析圖
表三 個案用藥問題評估分析
三、 個案滿意度與再訪需求分析
居家藥師於每次訪次結束後,就訪視的時間長短、幫助程度、所提供之何項服務有所幫助、整體滿意度、再提供訪視服務之需求等面向,向個案及照顧者進行滿意度及再訪需求調查,結果統計如表四,99 %認為藥師訪視的時間長短恰當;覺得每次藥師訪視的有幫助及非常有幫助者合計95.6 %,其中以提供用藥知識及藥物使用指導(32.2 %)個案覺得有所幫助最高、提供疾病自我照顧之指導及建議次之(30.5 %);整體滿意度滿意以上達99.1 %;希望藥師能再提供訪視服務之需求有96.2 %。
表四 個案滿意度與再訪需求分析 (n=1844)
肆、 討論
一、 醫藥在宅即時共照模式之建構
以往台灣各醫院通常只有急重症、部分專科設有臨床藥師,參與跨團隊給予即時藥物治療建議,而對於居家用藥高關懷的病患而言,通常由一位主責醫師整合多種疾病治療,在非專科醫師照護的情況下,十分需要藥師協助用藥整合及給予藥物治療建議,再者許多長期照護機構基於機構規模及成本考量,常與社區藥局、醫療院所等簽訂合約,由該單位藥師提供藥物使用管理與藥事照護,因此過往社區藥局長照藥事服務、家庭藥師藥事照護等,最大的困難之一,在於醫師、藥師服務對象相同但提供服務時間不同步,又醫藥之間尚無發展完整之溝通模式,在藥物治療建議接受度成效不彰,僅能口頭告知病患重複用藥問題,請病患避免服用,難以從源頭解決問題,而早期一般高診次居家藥事照護計畫皆有訪視次數及時間限制,在到達次數上限後即結案,實際上患者仍有藥事照護需求,無法得到永續照護,照護中斷後無法持續改善用藥相關問題。
日本在宅醫療主要由醫師、護理師、藥師等各職類組成訪視團隊,針對往返醫院有困難者提供在宅醫療,藥師於在宅醫療的角色主要有三:藥品供應、提供藥物資訊、藥物治療的管理,跨團隊共照的模式不一。醫師及藥師間主要透過ICT系統或即時電話聯繫,各職類共同開會的頻率從每天至半個月皆有。美國及澳洲近年則有多篇文獻探討社區醫藥面對面 (face to face)即時共照的模式(physician-pharmacist collaboration model , PPCM)7-8,結果均顯示這樣的模式可以促進團隊溝通,建立信任關係,進而達到理想的慢性疾病控制及用藥管理。
因此本研究嘗試將醫院臨床藥事照護模式移入居家,讓臨床藥師跳脫病房照護的框架限制,跟隨醫療團隊到宅,即時擬定藥事照護計畫,使居家個案獲得妥善及完整的照顧,守護用藥安全。2014年嘉義縣發表居家藥事照護計畫執行成效5,針對三高或慢性病人有使用高危或多種 (5種以上) 藥物且可出示2間醫療院所處方箋者,經藥師併同護理人員前往其住處進行居家藥事照護工作,每日處方藥品項數訪視前後降幅11.4 %。同年食藥署發表高關懷族群藥事照護執行成效6,每日處方藥品項數下降率為2.5 %,醫師回應率91.7 %,但醫師接受藥師建議率僅46.5 %。本研究之醫師回應率為100 %,接受建議率為94.5 %,其中居家藥事訪視2次以上個案且經藥師評估有整合需求者,介入前後每日處方藥品項數平均降幅為28.3 %,每日總口服顆數平均降幅則為31 %。
二、 即時共照之居家藥事照護減少再住院效益
美國近年來著重於發展高齡病患出院與社區藥事照護之連結模式,通常於病患出院1~2周後進行居家訪視,主要協助用藥整合,並以減少1、3、6個月內的再住院率、掛急診、於社區診所就診等為主要目標,後續追蹤30-60天不等9,然而Duncan McNab et al.2017年發表在BMJ的一篇關於出院後提供居家用藥整合效益分析的systematic review顯示10,當藥師於病患出院後完成用藥整合時,可以識別並解決藥物相關問題,但是實驗組整體再住院率為30.7 %(363/1181)與對照組無顯著差異。本研究結果顯示居家藥師訪視後,30天再住院率為5.4 %,60天再住院率為9.9 %,均有更好的成效。
三、 國內外居家藥事照護成本比較
紐約一間社區藥局曾經發表文獻探討藥師居家訪視的成本11,結果顯示平均每次訪視耗時2.0 ± 0.8小時,包含交通時間。而本研究收案以附近10公里內為主要範疇,平均單趟交通時間約需15-20分鐘,來回需耗40分鐘,平均訪視時間約30分鐘,因此平均每次訪視耗時約1.1小時,相較於國外已大幅縮短所需時間,然而加上所需要的前、後置時間,一天所能訪視之個案數仍因此受限。金額成本部分,該篇文獻結果顯示,單趟訪視所需耗費金額約119美金,折合台幣約3500元,而本研究算上完成一個個案訪視所需要的時間及來回交通費約需8~900元,雖遠低於美國所需成本,亦是一筆額外增加之花費。
伍、 結論
本研究結果顯示,應用醫藥在宅即時共照模式於居家醫療,可以更促進醫療團隊與個案之溝通,建立信任關係,進而達到理想的用藥整合管理、減少重複用藥及提高服藥順從性,減少再住院之頻率等成效,提升用藥安全之目標,可供日後居家訪視、長照醫藥合作之經驗參考。
The effectiveness of Pharmacists Providing Home Care Visit based on Physician-Pharmacist Collaboration Model
Min-Tzu Li1, Jo-Wen Lin1, Shu-Chuan Wu1, Ying-Pi
Yang2
1Department of Pharmacy, Taipei City Hospital, Renai Branch
2Department of Pharmacy, Ten-Chen Medical Group
Ten-Chan General Hospital
Abstract
According to previous studies, pharmacists can effectively help patients to reconcile medication. However, the response rate of physicians and the rate of physician acceptance need further improvement. This study aims to explore the effectiveness of applying the physician-pharmacist collaboration model (PPCM) in home pharmaceutical care. We conducted a retrospective cohort study of patients with home pharmaceutical care at Taipei City Hospital Renai Branch from January 2017 to December 2020. We Analyzed the effectiveness of PPCM such as rates of physician acceptance, medication reconciliation and readmission rate. A total of 416 patients were included in this study, with an average age of 87.6 years (±10.1), and 54.3 % were on at least 8 medications per day. A total of 1844 visits were conducted. A total of 793 interventions were included, resulting in an acceptance rate of 94.5 %. The 30-day readmission rate after the pharmacists visit was 5.4 %, and the 60-day readmission rate was 9.9 %.Our results showed that the PPCM can let pharmacists consult the doctors instantly to simplify the medication, in order to reduce the therapeutic duplication and readmission rate, to increase the drug compliance.
參考資料:
1. Gallagher, P., Barry, P., Ryan, C., Hartigan, I., & O'Mahony, D. : Inappropriate prescribing in an acutely ill population of elderly patients as determined by Beers' Criteria, Age And Ageing 2008; 37(1):96-101.
2. 李惠超、童俊欽、賴永融、蔡敏鈴:老年長期處方及潛在性不適當用藥之危險因子探討。臺灣臨床藥學雜誌2014;22(1):9-18.
3. R. S. Mendes-Nett, C. Q. Silva, A. D. Oliveira-Filbo, C. E. Rocha, and D. P. Lyra-Junior : Assessment of drug interactions in elderly patients of a family healthcare unit in Aracaju (Brazil): a pilot study, African Journal of Pharmacy Pharmacology 2011; 5(7) : 812–818.
4. Marcum, Z., Amuan, M., Hanlon, J., Aspinall, S., Handler, S., Ruby, C., & Pugh, M. : Prevalence of Unplanned Hospitalizations Caused by Adverse Drug Reactions in Older Veterans, Journal Of The American Geriatrics Society 2011;60(1), 34-41.
5. 陳宣雅、張展維、戴慶齡、鍾明昌:嘉縣居家藥事照護計畫執行成效。藥學雜誌2014;30:148-53.
6. 林莆鏵、張馨文、劉麗玲: 2014年高關懷族群藥事照護執行成效。藥學雜誌2015;31:114-20.
7. Andrew Y. Hwang, Tyler H. Gums, John G. Gums. : The benefits of physicianpharmacist collaboration, THE JOURNAL OF FAMILY PRACTICE 2017;66(12),E1-E8.
8. Rigby, D.: Collaboration between doctors and pharmacists in the community, Australian Prescriber 2010;33(6), 191-193.
9. Tedesco, G., McConaha, J., Skomo, M., & Higginbotham, S. :A Pharmacist’s Impact on 30-Day Readmission Rates When Compared to the Current Standard of Care Within a Patient-Centered Medical Home, Journal Of Pharmacy Practice 2016;29(4), 368-373.
10. McNab, D., Bowie, P., Ross, A., MacWalter, G., Ryan, M., & Morrison, J. : Systematic review and meta-analysis of the effectiveness of pharmacist-led medication reconciliation in the community after hospital discharge, BMJ Quality & Safety 2017;27(4), 308-320.
11. Monte, S., Passafiume, S., Kufel, W., Comerford, P., Trzewieczynski, D., Andrus, K., & Brody, P. : Pharmacist home visits: A 1-year experience from a community pharmacy. Journal Of The American Pharmacists Association 2016;56(1), 67-72.
通訊作者:吳淑娟/通訊地址:新北市土城區學府路一段75巷18弄4號3樓
服務單位:台北市立聯合醫院仁愛院區藥劑科/聯絡電話:(O) 2555-3000-2783