愛滋病患的潛伏性結核治療
洪愉涵1、李宜謙2、林慧娟1
1戴德森醫療財團法人嘉義基督教醫院藥劑科、2天主教輔仁大學附設醫院感染科
摘要
潛伏結核感染(latent tuberculosis infection,LTBI)者終其一生的發病率約5-15%,但在人類免疫缺乏病毒(human immunodeficiency virus,HIV)感染者身上潛伏結核感染的發病率則會增加100倍以上,同時結核感染也會加速HIV病程,因此治療HIV感染者的LTBI在世界衛生組織終結結核策略中是重要的一環。國內外現行潛伏性結核感染治療建議處方包括:9H、3HP、3HR、4R與1HP五種,由於潛伏性結核感染為預防性治療,因此HIV感染者在選擇潛伏性結核感染治療處方時還是會以HIV抗病毒藥物為主要考量出發點去選擇服藥依順性最高且副作用較低的LTBI治療組合。
關鍵字: 潛伏性結核、人類免疫缺乏病毒、LTBI、HIV
壹、 前言
結核病(tuberculosis,TB)在臺灣一年四季都有病例,根據疾管署統計,2020年臺灣的新結核發生率為每十萬人口33.2人,死亡率為每十萬人口2人,而在世界衛生組織(World Health Organization,WHO)2019年的統計資料中,結核病仍為全球十大死亡原因之一,每年死於結核病的140萬人中約有21萬人同時患有人類免疫缺乏病毒(human immunodeficiency virus,HIV)感染。
結核病的主要傳染途徑為飛沫與空氣傳染,當吸入空氣中的飛沫核後,肺泡的巨噬細胞與白血球即會啟動防禦機制清除結核菌,若巨噬細胞與白血球無法順利清除結核菌,則會演變為進行性結核病;若結核菌在肺部被肉芽組織包覆,則會進入潛伏結核感染狀態(latent tuberculosis infection,LTBI)。根據WHO定義,潛伏結核感染是一種「對結核分枝桿菌抗原刺激的持續免疫反應狀態,卻沒有臨床表現活動性結核病證據」的狀態,潛伏感染的持續時間因人而異,發病率約5-15%,常見於感染後2-5年內1。當潛伏結核感染者同時有HIV感染,則發病率會增加100倍以上,同時結核病也會加速HIV病程,包括HIV病毒量升高、CD4 淋巴球數下降2,因此治療HIV感染者的LTBI可以避免發病及降低結核傳染,對於整個HIV與結核病的防治都是非常重要的,本文將對LTBI的檢驗、診斷以及HIV感染者之LTBI治療進行探討。
貳、 潛伏結核感染的檢驗與診斷
LTBI無法像TB一樣藉由結核分枝桿菌培養確診,目前所使用的診斷方法皆是以偵測T細胞對結核分枝桿菌抗原的免疫反應做為依據,常見的方法有兩種:結核菌皮膚試驗(tuberculin skin test,TST)與丙型干擾素釋放試驗(interferon-gamma release assay,IGRA),目前此兩種檢查的陽性結果僅能代表個案曾經得到結核分枝桿菌感染,但無法分辨潛伏結核感染與活動性結核病2。
TST是藉由皮內注射定量PPD(purified protein derivative,萃取自結核菌的蛋白質並加以改良,臺灣使用的為PPD RT23 with Tween 80,劑量2 tuberculin unit (TU) / 0.1 mL)溶液去誘發T細胞免疫反應,並在48-72小時後觀察局部反應硬結(induration)來判定是否為LTBI。TST操作方便且費用便宜,過程中不需要使用特殊儀器進行分析判讀,但TST最大的缺點就是易受其他外在因素影響而導致偽陰或偽陽性的發生:非結核分枝桿菌感染、先前接種過卡介苗、人員操作與判讀錯誤以及所使用的抗原種類等可能導致偽陽性的發生3。偽陰性的發生除了人員操作與判讀錯誤之外,還有下列原因:(1)TB初感染者:目前最可靠的TST陽轉時間為感染後的8至10週,因此若在初感染的8-10週內檢測TST可能因空窗期而有偽陰性的發生4。(2)因免疫力低下導致TST反應不佳而出現偽陰性,族群包括:重度結核病患、結核性腦膜炎患者以及T細胞免疫功能低下者(如老人、HIV感染者(CD4越少,偽陰性機率越高)、惡性腫瘤、接受免疫抑制治療者等)3。(3)陳舊型結核3, 4。(4)近期接種活性減毒疫苗(如麻疹、德國麻疹、腮腺炎和水痘疫苗)3,4。臺灣自2016年起,TST僅用在未滿5歲的接觸者或極少數無法完成IGRA檢驗的民眾2。
IGRA是利用結核分枝桿菌特異抗原刺激CD4-T細胞產生丙型干擾素(interferon-gamma,IFN-γ),加以定量來判定是否有LTBI,此技術自2000年問世後,已被證實比TST有更高的檢驗敏感度和特異度,與TST相比IGRA具以下優點:較不受卡介苗接種與非結核分枝桿菌感染造成的影響導致偽陽性產生、受檢者不須回診判讀、一般24小時內即可得知檢驗結果3。目前常見的IGRA包括QuantiFERON與T-SPOT.TB兩種方法,與TST相同,IGRA對於老人、幼童以及T細胞免疫功能低下族群(如HIV感染者)的敏感性較差,新一代QuantiFERON-TB Plus(QFT-Plus)在2017年通過美國FDA核准,除了原有的抗原6-kDa early secretory antigenic target(ESAT-6)和10-kDa culture filtrate protein(CFP-10)外更加入了六種短胜肽,可進一步刺激CD8-T細胞的免疫反應,提高原先IGRA對特定族群的敏感性6,7。另外研究也發現QFT-Plus的CD8-T細胞反應在活動性結核與LTBI兩者間是不同的,雖然目前尚無理想的CD8-T細胞反應診斷標準,但以CD8-T細胞做為鑑別活動性結核與LTBI的生物指標或許是未來可發展的目標8。
參、 潛伏結核感染的治療
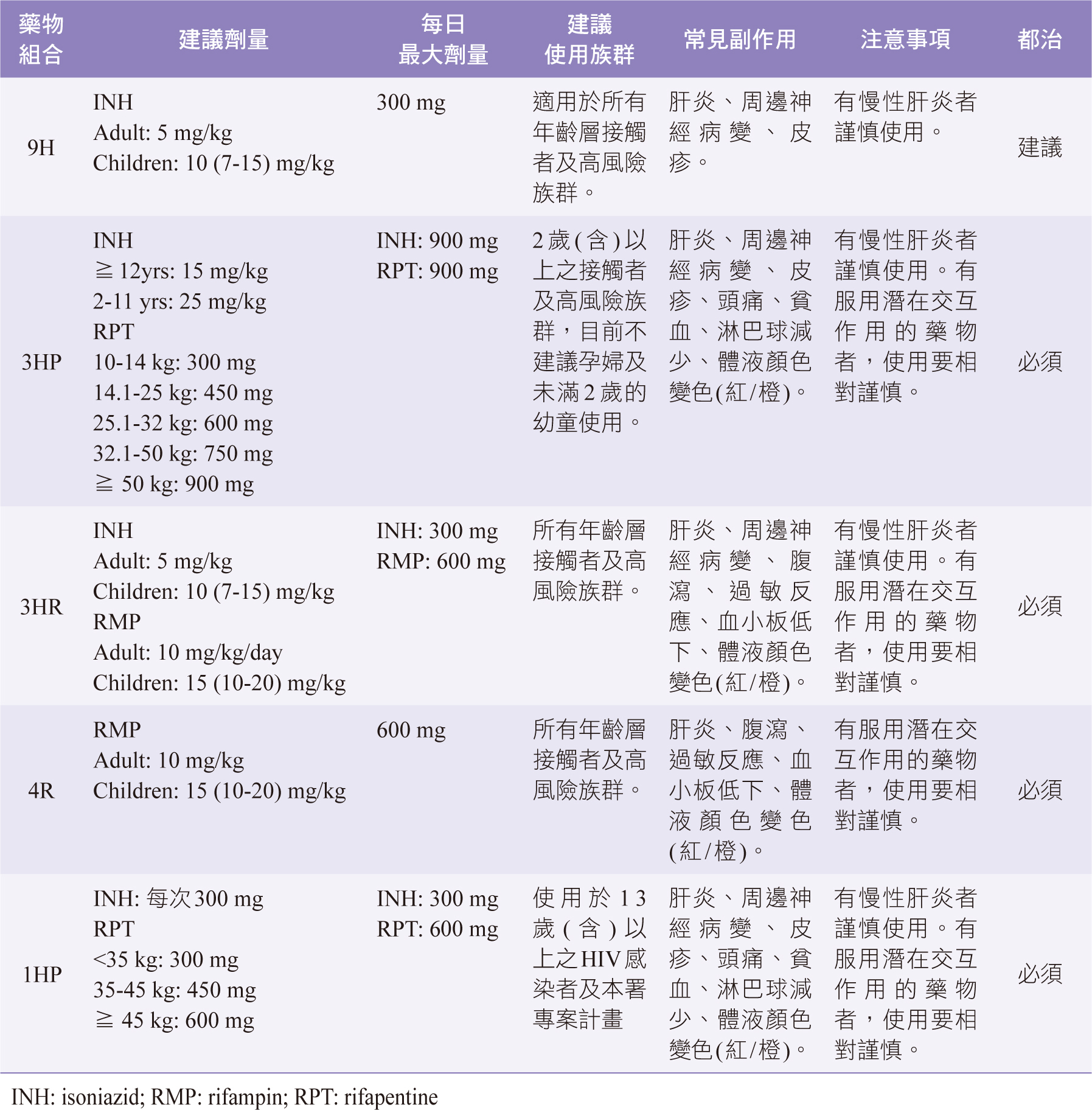
治療LTBI的主要目的是在預防且降低進展成為活動型結核的機會,在開始LTBI治療前必須先排除活動性結核病以避免治療藥品選擇錯誤導致抗藥性菌株的產生。根據疾管署結核病診治指引第七版,LTBI治療優先建議對象包括:結核病接觸者、山地原鄉居民、醫療從業人員、矯正機關收容人及工作人員、長照機構老人及工作人員、及具有以下情形病人:愛滋感染者、注射藥癮者、洗腎、準備做器官或骨髓移植、糖尿病及風濕免疫疾病接受抗腫瘤壞死因子治療者,目前疾管署建議的LTBI治療組合包括9H:isoniazid (INH)每日一次共九個月270劑量、3HP:INH加rifapentine(RPT)每週一次共三個月12劑量、3HR:INH加rifampin(RMP)每日一次共三個月90劑量、4R:RMP每日一次共四個月120劑量、1HP:INH加RPT每天一次共一個月28劑量四五種,各組合使用劑量如表一。治療期間若因為副作用或者缺藥等因素,則處方間可相互轉換,轉換後須按比例接續服用直到完成療程;若治療期間因故中斷超過一個月,應於再接續治療前重新照X光排除活動性結核的可能;若接觸之結核分枝桿菌具抗藥性時,可依照抗藥性選擇有效且安全的LTBI治療處方2。
表一 LTBI藥物治療組合
HIV感染者在治療LTBI時,首先必須考慮的就是LTBI治療藥物與現行HIV抗病毒藥物是否存在交互作用而可能進一步導致抗病毒藥物失效或是增加各類藥品副作用的機會。
一、9H
INH對LTBI治療的效果良好,耐受性佳,最大的優點就是與目前所有HIV抗病毒藥物皆無顯著交互作用,是一個安全的選擇,常見的副作用為肝炎、皮疹與周邊神經病變,使用INH治療期間建議加上25-50 mg/天的維他命B6(pyridoxine)以降低神經病變的發生9。9H最大的缺點就是治療耗時過長,漫長的治療期間很容易導致感染者因服藥依順性變差而導致LTBI治療失敗。6H(每日一次的INH共六個月180劑量)是INH單一療法的新選擇,對不論生活在結核病發病率高或低的國家的成人和兒童都有不錯的效果,2018年WHO已將納入LTBI的標準療法之一,不過在2021年的美國DHHS(Department of Health and Human Services)治療指引中則建議不論9H或6H皆為HIV感染者無法使用rifamycin治療LTBI時的替代處方。
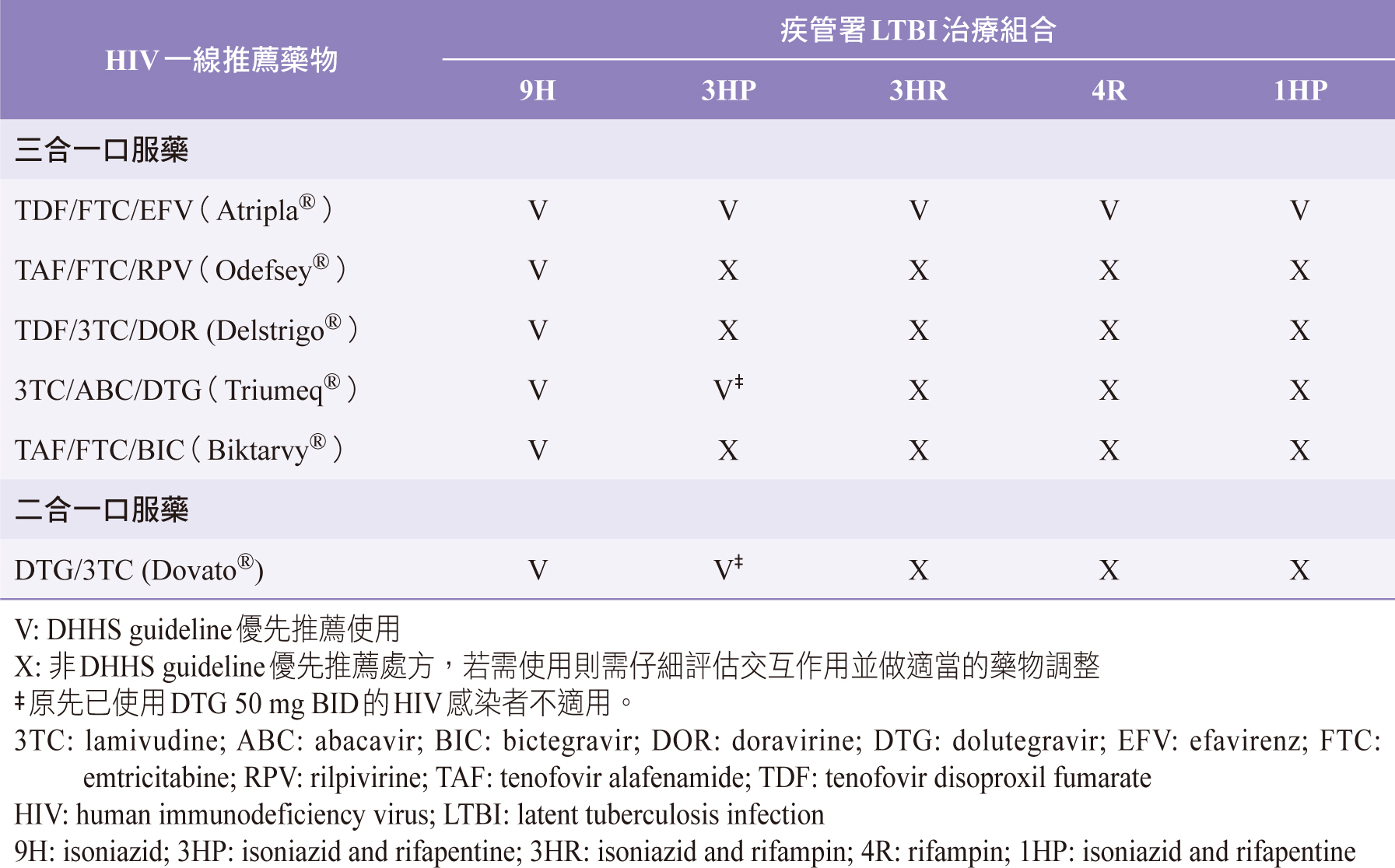
二、3HP與1HP
RPT為cytochrome P450系統酵素的代謝誘導劑,在使用上不僅會影響HIV抗病毒藥物亦會受HIV抗病毒藥物的影響,現行的HIV抗病毒藥物僅efavirenz(EFV)與raltegravir(RAL)可在常規劑量下與之併用,但需搭配骨幹藥物abacavir/lamivudine(ABC/3TC)或tenofovir disoproxil fumarate/emtricitabine(TDF/FTC)使用10。Dooley KE(2020)發現使用dolutegravir(DTG)-base的HIV感染者在併用3HP治療LBTI時,體內DTG的清除率增加36%,曲線下面積減少26%,波谷濃度減少56%,其中一位受試者波谷濃度低於90%最大抑制濃度(90% maximal inhibitory concentration,IC90),但沒有受試者的病毒量因此而上升11,也因此DHHS(2021)中建議3HP僅適用於使用DTG常規劑量50 mg QD的HIV感染者,對於已懷疑嵌入酶抑制劑(integrase strand transfer inhibitors,INSTI)抗藥性而需使用DTG 50 mg BID的HIV感染者應回歸選擇9H或6H而不適用3HP的治療。1HP是近年新的LTBI治療處方,Swindells S(2019)發現HIV感染者使用1HP治療LTBI的效果不比9H差(TB發病率1HP:9H為0.65/100人年:0.67/100人年),但整體治療的完成度卻顯著優於9H(97%與90%,p < 0.001)12,由於在試驗中受試者的HIV處方幾乎皆為EFV –或nevirapine-base,因此目前1HP僅建議用於使用EFV-base的HIV感染者,併用的骨幹藥物建議ABC/3TC或TDF/FTC10。
三、3HR與4R
RMP亦為許多cytochrome P450系統酵素的代謝誘導劑,同時亦具有誘導P-glycoprotein的作用,因此在使用時須格外注意相關的藥物交互作用。現行的HIV治療藥物中僅EFV可在正常劑量600 mg QD下與之併用,DTG與RAL亦可使用,但須將劑量由原來的50 mg QD與400mg BID增加為50 mg BID與800 mg BID,與3HP相同,3HR或4R需避開原先已使用DTG 50 mg BID的HIV感染者10。
由於潛伏性結核的治療是屬於預防性治療,因此在選擇LTBI治療組合時還是會以HIV抗病毒藥物為主要考量出發點,盡可能選擇與HIV抗病毒藥物無顯著交互作用或是不會顯著增加各類藥品副作用的組合。LTBI治療處方在治療過程中的服藥便利性與患者依順性亦需要被納入考量,以目前指引的組合來看,1HP與3HP不論是在療程長短或是服藥順從性上都是比較方便的選擇,但可與之併用的HIV抗病毒藥物組合選擇較少;其次則為與各HIV抗病毒藥物組合相容性佳的9H。含有rifampin的LTBI治療組合因為會導致HIV抗病毒藥物的濃度大幅下降,因此除非臨床上已無其他選擇,否則並不優先推薦使用。若臨床上真的需選用rifampin且HIV抗病毒藥物無法轉換其他一線推薦組合時,則HIV抗病毒藥物需由臨床醫師依患者狀況向疾管署申請HIV抗病毒藥物一線替代處方或二線藥物使用。目前現有HIV一線推薦藥物與疾管署LTBI治療處方使用相容性整理如表二。
表二 疾管署LTBI藥物治療組合與HIV一線推薦藥物相容性
肆、 療效追蹤
LTBI無症狀且無法分離出菌種,因此在療效追蹤上很難像其他感染症一樣可以藉由細菌培養或是相關實驗室數據的改變來得知治療成功與否。有學者提出以偵測IFN-γ對結核分枝桿菌特異抗原的免疫反應變化來當作療效追蹤的指標,結果發現在使用INH治療後IFN-γ的變化在實驗組與對照組間並無顯著差異13, 14,新一代的QFT-Plus亦被用於LTBI療效追蹤的研究,但不論使用3HR或4R治療LTBI,在檢驗結果的陰轉率與IFN-γ的免疫反應變化皆與先前的研究結果一致,無法看出治療前後的顯著差異15。有鑒於尚無明確的實驗室數據可當作LTBI療效追蹤指標,目前仍以確實完成藥物療程為LTBI完治原則,因此追蹤患者的服藥順從性與副作用便成了LTBI治療關鍵。當LTBI完治後再暴露,原則上不建議再次檢驗或治療,但若接觸者為免疫力低下易發病族群或兩次暴露菌株的抗藥性不同,則可依臨床情況及病人意願決定是否再治療2。
伍、 結語
結核病防治中,HIV感染者LTBI的診斷與治療是重要的一環,而HIV感染者在治療LTBI的過程中,藥物交互作用與副作用是需要被特別注意的,除此之外,感染者在治療過程中的積極配合與高度服藥順從性也是決定治療成功與否的關鍵。治療HIV感染者的LTBI不僅可以降低HIV感染者由潛伏性結核進展為活動性結核的機會,進而降低結核的傳播,更可進一步穩定HIV的病毒控制,最終降低HIV/TB共同感染的死亡率。
Latent tuberculosis Infection in HIV
Yu-Han Hung1, Yi-Chien Lee2, Hui-Chuan Lin1
1Department of Pharmacy, Ditmanson Medical
Foundation Chia-Yi Christian Hospital
2Division of Infectious Diseases, Fu Jen
Catholic University Hospital
Abstract
Generally, for a lifetime, around 5-15% of individuals with latent tuberculosis infection (LTBI) will develop tuberculosis (TB) disease, but the probability of developing to active TB will rise up to 100 times among those human immunodeficiency virus (HIV)-infected patients acquiring LTBI. Meanwhile, tuberculosis infection also accelerates the progression of HIV disease, so treating LTBI in HIV-positive patients will play an important role in “The End TB Strategy” of the World Health Organization. Currently recommended prescriptions for LTBI include 9H, 3HP, 3HR, 4R and 1HP. Since treating LTBI is a preventive therapy, the main consideration when selecting a LTBI regimen for HIV-positive patients is the antiretroviral combination, while the LTBI regimen compliance and side effects are secondary considerations.
參考資料:
1. Kiazyk S, Ball TB: Latent tuberculosis infection: An overview. Can Commun Dis Rep. 2017;43(3-4):62-66.
2. 行政院衛生福利部疾病管制署。結核病診治指引。台北。第七版,2022。
3. Zellweger JP, Sotgiu G, Corradi M, et al: The diagnosis of latent tuberculosis infection (LTBI): currently available tests, future developments, and perspectives to eliminate tuberculosis (TB). Med Lav. 2020;111(3):170-183.
4. Nayak S, Acharjya B: Mantoux test and its interpretation. Indian Dermatol Online J. 2012;3(1):2-6.
5. 郭書辰:丙型干擾素血液測驗於潛伏性結核病感染之角色。感染控制雜誌2013; 23(1): 46-50。
6. Petruccioli E, Chiacchio T, Navarra A, et al: Effect of HIV-infection on QuantiFERON-plus accuracy in patients with active tuberculosis and latent infection. J Infect. 2020;80(5):536-546.
7. Ryu MR, Park MS, Cho EH, et al: Comparative Evaluation of QuantiFERON-TB Gold In-Tube and QuantiFERON-TB Gold Plus in Diagnosis of Latent Tuberculosis Infection in Immunocompromised Patients. J Clin Microbiol. 2018;56(11):e00438-18.
8. Lee MR, Chang CH, Chang LY, et al: CD8 response measured by QuantiFERON-TB Gold Plus and tuberculosis disease status. J Infect. 2019;78(4):299-304.
9. Panel on Opportunistic Infections in Adults and Adolescents with HIV. Guidelines for the prevention and treatment of opportunistic infections in adults and adolescents with HIV: recommendations from the Centers for Disease Control and Prevention, the National Institutes of Health, and the HIV Medicine Association of the Infectious Diseases Society of America. Mycobacterium tuberculosis Infection and Disease. V1-V40. Available at http://aidsinfo.nih.gov/contentfiles/lvguidelines/adult_oi.pdf. (Accessed on June 25, 2021).
10. Panel on Antiretroviral Guidelines for Adults and Adolescents. Guidelines for the Use of Antiretroviral Agents in Adults and Adolescents with HIV. Department of Health and Human Services. Available at https://clinicalinfo.hiv.gov/sites/default/files/guidelines/documents/AdultandAdolescentGL.pdf. (Accessed on June 25, 2021).
11. Dooley KE, Savic R, Gupte A, et al: Once-weekly rifapentine and isoniazid for tuberculosis prevention in patients with HIV taking dolutegravir-based antiretroviral therapy: a phase 1/2 trial. Lancet HIV. 2020;7(6):e401-e409.
12. Swindells S, Ramchandani R, Gupta A, et al: One Month of Rifapentine plus Isoniazid to Prevent HIV-Related Tuberculosis. N Engl J Med. 2019;380(11):1001-1011.
13. Adetifa IM, Ota MO, Jeffries DJ, et al: Interferon-γ ELISPOT as a biomarker of treatment efficacy in latent tuberculosis infection: a clinical trial. Am J Respir Crit Care Med. 2013;187(4):439-45.
14. Johnson JL, Geldenhuys H, Thiel BA, et al: Effect of isoniazid therapy for latent TB infection on QuantiFERON-TB gold in-tube responses in adults with positive tuberculin skin test results in a high TB incidence area: a controlled study. Chest. 2014;145(3):612-7.
15. Kim OH, Jo KW, Park S, et al: Comparison of the change in QuantiFERON-TB Gold Plus and QuantiFERON-TB Gold In-Tube results after preventive therapy for latent tuberculosis infection. PLoS One. 2020;15(6):e0234700.
通訊作者:洪愉涵/通訊地址:嘉義市忠孝路539號B棟B1F 藥劑科臨床藥學組
服務單位:戴德森醫療財團法人嘉義基督教醫院藥劑科/聯絡電話:(O) 05-2765041 ext 5121