以Imiquimod治療小兒傳染性軟疣之
病例報告
徐憶芬1、陳淑謐2
1國立陽明交通大學附設醫院藥劑部、2醫療財團法人羅許基金會羅東博愛醫院藥劑科
摘要
傳染性軟疣(molluscum contagiosum virus, MCV)是好發於小兒族群看似溫和其實難纏的一種傳染性皮膚疾病,目前以物理性治療為主,但往往一處病灶清除後,另一處病灶又默默出現。目前尚無核准可用於治療小兒傳染性軟疣的藥物,以國內目前易於取得並具有臨床試驗報告的藥品主要為imiquimod藥膏,本文將介紹一名二十二個月大的男童以imiquimod
5%藥膏治療,完全清除病灶病毒的案例,並文獻回顧imiquimod藥膏用於治療小兒傳染性軟疣的用藥適當性。
關鍵字: imiquimod、molluscum contagiosum
virus、小兒傳染性軟疣、小兒用藥安全
前言
傳染性軟疣是好發於0-14歲小兒族群的皮膚傳染性疾病,因傳染性軟疣病毒具有保護受感染的皮膚細胞免於宿主免疫系統清除的特性,因此,病程漫長,多數病患除了皮膚出現圓型丘疹的表現外,大多沒有症狀,可能感染後半年到5年左右病灶會經自體免疫反應清除治癒。但,也有小兒病患會因病灶處搔癢難耐,引起不適而哭鬧,甚至因抓撓而傳染到身體他處或傳染給他人。目前,傳染性軟疣以物理性治療為主,尚無藥物取得其治療許可適應症,本文為一名二十二個月大的男童以imiquimod
5%藥膏經治療後,完全清除病灶病毒的案例,並以文獻回顧imiquimod
5%藥膏用於治療傳染性軟疣的療效與風險。
壹、 案例介紹
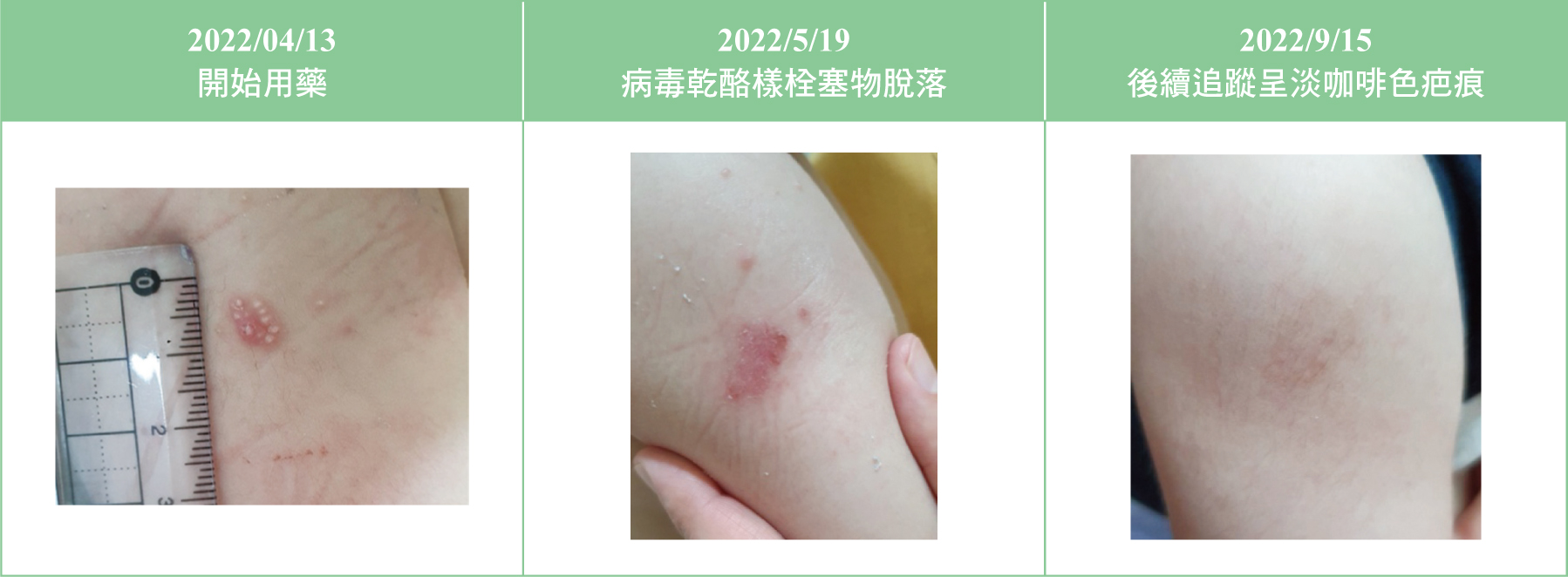
一名二十二個月的男童,身高83公分,體重11公斤,過去未有用藥過敏紀錄,也無其他特殊病史。於2022年4月11日經主要照顧者發現男童右上臂出現約5*8公厘病灶,病灶處有約8個白頭的粉色圓形丘疹,環繞成圈狀。因病灶處搔癢就診,經兩位皮膚專科醫師診察,確診為傳染性軟疣(molluscum
contagiosum virus, MCV)。男童自4月13日以自費方式使用imiquimod
5%藥膏治療。依仿單建議劑量,每週三天,每星期一、三、五於睡前適量塗抹於病灶。給藥後病灶處呈現發炎狀,皮膚顏色偏紅,沒有分泌物或其他腫痛反應。4月22日因病灶處搔癢抓傷導致出血,予以抗生素藥膏gentamycin,停用imiquimod
5%藥膏至4月26日後再繼續給藥。5月9日病灶處有部分乾酪樣栓塞物脫落;5月19日,病灶處所有乾酪樣栓塞物脫落,病灶處表面有皮屑呈現粉紅色痂,停止imiquimod
5%藥膏用藥,後續追蹤至9月15日原病灶處僅呈現淡咖啡色疤痕(圖一)。清除右上臂傳染性軟疣病毒感染處的治療時間約5.2週。除了原右上臂病灶處,男童於6月8日背部出現7顆傳染性軟疣病毒病灶,因此也給予適量imiquimod
5%藥膏,
7月11日病灶處乾酪樣栓塞物脫落,未留下任何疤痕;清除背部傳染性軟疣病毒感染處的治療時間約4週。
貳、 討論
一、 傳染性軟疣(molluscum contagiosum virus, MCV)的臨床表現與致病機轉
傳染性軟疣病毒是屬於痘病毒科(poxviridae)中的一種DNA病毒,分為四種亞型,第一型好發於兒童族群及一般成人,第二型好發於免疫功能不全如愛滋病患者。第三型及第四型病毒則較為少見。傳染性軟疣常見於0-14歲孩童,於孩童的盛行率約5.1%-11.5%,皮膚直接接觸或共用毛巾可能為主要的傳染路徑,常見的感染部位為孩童的臉部、頸部、軀幹跟手臂1。
傳染性軟疣病毒從感染到出現丘疹的潛伏期約2-7週,最長時間可達6個月。感染處會出現直徑約2-5公厘,單發或多發的圓頂狀、肉色或粉紅色或白色、表面光滑的丘疹,中央會呈現典型的臍窩狀凹陷,常見的丘疹數量為20顆,更多可達上百顆。傳染性軟疣通常是無症狀,或伴隨著局部搔癢。但也可能引起繼發性細菌感染、蜂窩性組織炎,感染部位若擴及眼部可能引起慢性結膜炎或角膜炎。傳染性軟疣是一種可以自癒性的疾病,但是病程長,病程時間範圍可達6個月至5年1。
傳染性軟疣病灶可以保持穩定持久的病程,原因是其病毒是屬於一種包膜病毒(enveloped
viruses),在病毒DNA中的開放讀序框架(open reading
frame)所產生的蛋白質,可保護被感染的表皮細胞免於受到宿主的免疫系統攻擊,並免於細胞凋零
(apoptosis)2。
二、傳染性軟疣的治療選擇1
雖然傳染性軟疣病程穩定,多數可自癒。但,由於病程時間長,具有傳染性,或可能衍伸續發性皮膚細菌感染疾病,孩童可能因搔癢而感覺不適、哭鬧,若是病灶在臉部或外露的身體部位則可能影響孩童就學的社交關係,並且病毒感染的病灶處不會因為單一病灶處被清除就完全治癒,仍會持續在身體其他部位再度因感染而出現新病灶。因此,以病患及主要照顧者的角度考量,傳染性軟疣仍具有治療的必要性。
傳染性軟疣目前的治療方式包括物理性治療及化學性藥物。物理性治療包括刮除、皮膚冷凍治療、電燒、雷射及光動力療法、但是,這些物理治療方式的過程可能產生疼痛或是讓孩童感到害怕而抗拒。
而化學性治療藥物目前皆未取得核准用於治療傳染性軟疣的適應症,藥物包括外用水楊酸、三氯醋酸(trichloroacetic
acid)、酚10%溶液劑、氫氧化鉀5-10%溶液劑、維他命A酸藥膏(retinoic acid
0.5% cream)、斑蝥素外用製劑(cantharidin
0.9%)、podophyllotoxin 0.3–0.5% 藥膏、imiquimod 5%
藥膏。上述化學治療藥物大多在台灣難以取得成品藥劑,且用於孩童的安全性不明。
三、 Imiquimod 5%藥膏治療傳染性軟疣的成效評估
(一)Imiquimod 5% 治療機轉與藥物許可證
Imiquimod是一種免疫調節劑,可以藉由誘發細胞產生細胞激素,而刺激T淋巴細胞的免疫反應,進而增加內生性免疫反應,清除體內外來病毒。Imiquimod
5%藥膏早在1997年便於美國取得藥品上市許可證,於美國核准的適應症為治療成人臉部、頭皮的角化症、皮膚基底細胞癌以及
12
歲以上患者的生殖器外部和肛門周圍的疣和濕性尖疣3。於台灣則是在2003年取得藥物許可證,核准的適應症為治療成人生殖器外部的疣,肛門周圍的疣和濕性尖疣。藥品藥量是以250毫克為單一包裝4。美國與台灣許可證所核准的使用年齡範圍不同。而imiquimod對於治療傳染性軟疣是否具有療效,因試驗設計方法與試驗樣本數不同而有不同結論。
(二)Imiquimod用於治療傳染性軟疣的相關試驗
Imiquimod
被認為可用於治療傳染性軟疣的試驗根據主要來自1998年到2004年的三個臨床試驗。第一個試驗為於1998年的雙盲性試驗,以imiquimod
1%藥膏及安慰劑將受試者分為兩組,藥膏以一天三次,每週連續五天適量塗抹於病灶,給藥時間為四週,後續追蹤12個月。共收錄100位9到27歲傳染性軟疣的受試者。結果顯示,imiquimod
1%藥膏試驗組中有82%被治癒,86.3%病灶處被清除;而安慰劑組僅16%被治癒,63%病灶處被清除。試驗組中,88%受試者沒有發生局部不良反應。因此,imiquimod
1%藥膏被認為對於治療傳染性軟疣具有顯著效益5。
第二個試驗發表於2000年,共收錄15位傳染性軟疣受試者,以imiquimod
5%藥膏適當劑量塗抹於病灶處,一天一次,每週連續五天。結果顯示80%受試者病灶處完全清除,病灶處完全清除的平均治療時間為9.3週。受試者中40%沒有任何不良反應6。
第三個試驗發表於2004年,共收錄23位傳染性軟疣受試者,平均年齡為4.7歲;以隨機分派至imiquimod
5%藥膏試驗組及安慰劑組,受試者其病灶都以不超過體表面積20%為限。一週三次,於臨睡前將藥膏塗抹於病灶處,連續12週,每次塗抹劑量以不超過1包(12.5毫克)為限,並於隔日清晨以肥皂及清水清潔殘留於患部的藥膏。試驗結果顯示,在第12週,33.3%試驗組受試者其病灶處達完全清除(complete
clearance),對照組受試者僅9.1%達完全清除7。這三個試驗都顯示imiquimod
藥膏對於傳染性軟疣具有療效與良好的安全性。然而,因為試驗樣本不足,試驗結果未能被美國食品藥物管理署核准用於治療小兒傳染性軟疣。
2006年美國食品藥物管理署對imiquimod是否能安全、有效用於治療小兒傳染性軟疣再度進行審查。以三個大型臨床試驗結果進行評估,分別為1490-IMIQ、1494-IMIQ、1495-IMIQ8。然而,試驗結果皆顯示imiquimod試驗藥品組與安慰劑組,兩組療效皆未達統計差異。其中,試驗1494-IMIQ的試驗結果以不同統計方式,出現不同結果;以意向分析(intention-to-treat
analysis,
ITT)的統計方式,在試驗第18週,imiquimod試驗藥品組病灶完全清除率為24.0%,安慰劑組為25.4%
(P=0.6638);但,若以符合計畫書分析(per-protocol analysis,
PP)的統計方式,imiquimod試驗藥品組病灶完全清除率為29.3%,安慰劑組為24.6%
(P=0.4006),imiquimod試驗藥品組的療效優於安慰劑組,並具有統計差異。
在藥物安全性部分,試驗1494-IMIQ與試驗1495-IMIQ中,試驗藥品組有較高比例發生局部不良反應,其中又以紅斑(Erythema)為首要的局部不良反應。在這兩個試驗中,試驗藥品組也有受試者因嚴重局部不良反應而退出試驗。另外,試驗藥品組有13%受試者在試驗期間其白血球(WBC)低於正常值,安慰劑組則有7%受試者白血球(WBC)低於正常值。
在另一項藥物動力學試驗1498-IMIQ,2-12歲受試者以imiquimod
5%藥膏,每週給藥3次,連續4週,以受試者的體重決定給藥的劑量,每次塗抹劑量最高為3包(每包含250毫克藥膏,12.5毫克藥物劑量),給藥體表面積不超過10%。結果顯示2-5歲的受試者全身性暴露量
(systemic
exposure)高於6-12歲受試者。試驗中有一位2歲受試者,給藥體表面積達14%,為受試者中藥物血中濃度最高者,試驗期間出現白血球低下,因鏈球菌咽喉炎(streptococcal
pharyngitis)、給藥部位紅腫與出血而通報緊急藥物不良反應(emergent
adverse events )。
另外,在Imiquimod藥品上市後安全監視的主動通報案例中,有一位3歲病患發生類過敏性紫斑症(Henoch-Schonlein
purpura),另一位小兒病患則是通報發生自發性血小板缺乏紫斑症(idiopathic
thrombocytopenic purpura)。
美國食品藥物管理署綜合上述臨床試驗資料與上市後安全監測報告,認為
imiquimod藥膏用於孩童具有全身性暴露的風險,並且認為可能與引發類過敏性紫斑及自發性血小板缺乏紫斑症這兩項免疫疾病有關。因此,美國食品藥物管理署於2007年不但未核准imiquimod
5%藥膏用於治療小兒傳染性軟疣,還要求廠商於仿單加註「未能證實用於2-12歲小兒傳染性軟疣具有其治療成效」,但,此段加註未於國內仿單同步更新。
(三) 大型臨床試驗失敗的可能因素
1490-IMIQ、1494-IMIQ、1495-IMIQ這三個臨床試驗失敗,且局部不良反應率更高,試驗失敗的因素除了可能因藥物療效不佳,試驗設計缺失與疾病本身的特性也可能是試驗失敗的原因。這三項大型試驗所使用的藥物劑量是過去小型臨床試驗的2倍以上,所導致的結果是造成受試者局部不良反應率增加、受試者因嚴重局部不良反應退出試驗、因全身藥物曝露量增加造成受試者血液指數異常。另外,疾病的特性也可能影響此試驗結果,由於傳染性軟疣病毒病程緩慢,治療期間受試者及其主要照顧者可能因為初期療效緩慢便放棄治療。再則,受感染的病灶將被清除時,會伴隨局部出現丘疹或紅腫的超敏反應(hypersensitivity
reactions),而這些病灶即將進入治癒的表現,反而可能被視為是藥物引起的局部不良反應。這些因藥物劑量過高引起不良反應或是因疾病特性退出試驗的受試者,在進入試驗分析時仍會被納入統計,因而可能影響最終試驗療效的數據呈現。
(四) 個人化的治療方案
2020年英國的小兒科醫院執行了一項小型臨床試驗,共43位2-16歲感染傳染性軟疣受試者,以imiquimod
5%藥膏每天於睡前給藥,每次劑量以不超過2包(12.5毫克/包)為限,一但病灶處出現紅腫的局部發炎反應便立刻停藥,停藥後,若發炎反應減退且病灶已清除便可停藥,若病灶仍存在則繼續給藥,重複此療程直到病灶清除。若是病灶處為多發多處,以可能引起散布傳染的病灶處優先治療,治癒後再治療下一個病灶處,以避免藥物全身曝露量過高。試驗結果顯示imiquimod
試驗藥品組中97%受試者在第20週達病灶完全清除,僅有一位病患在第48週才達病灶完全清除。安慰劑組的11位受試者,僅有2位在第52週達病灶完全清除。試驗期間未有嚴重藥物不良反應9。
參、 結論
傳染性軟疣是常見於小兒族群的皮膚疾病,病程漫長,具有直接皮膚接觸的傳染性,病患可能因搔癢不適或感染部位明顯而影響社交,病灶處可能反覆出現。目前的治療方式仍以物理性治療居多,若病患經臨床評估選擇以imiquimod
5%藥膏治療,由於其未取得傳染性軟疣治療的適應症,除了藥費高昂,用於小兒族群不可輕忽藥物經皮吸收後全身暴露的風險,建議應控制給藥劑量,由單一病灶治癒後再逐步治療下一處病灶,並應依個案病灶的發炎表現控制給藥與停藥的時間。更重要的是,需對主要照顧者充分衛教疾病病程漫長的特性,保持耐心持續給藥直到病灶被完全清除,並以物理方式保護病灶處,避免病毒散佈至身體他處或傳染給他人。
Effectiveness of Imiquimod Cream 5% for Treating
Childhood Molluscum Contagiosum: A Case Report
Yi-fen Hsu1, Shu-Mi Chen2
1Pharmacy, National Yang Ming Chiao Tung
University Hospital
2Pharmacy, Lotung Poh-Ai Hospital
Abstract
Molluscum contagiosum ( MC ) is a common
cutaneous viral infection in children caused by
the MC virus ( MCV ) . MC lesions eventually
resolve spontaneously. However, the time course
can range from months to years. Current
treatment options include physical ablation. No
drug therapies have been approved for the
treatment of MC. We present the case of a
22-month-old child suffering from MC and cured
after Imiquimod Cream 5% treatment. We will
discuss the treatment appropriate of Imiquimod
Cream 5% for children.
參考資料:
1. Edwards S, Boffa MJ, Janier M, et al. 2020
European guideline on the management of genital
molluscum contagiosum. JEADV 2021; 35: 17–26.
2. Bernard Moss, Joanna L. Shisler, Yan Xiang,
et al. Immune-defense molecules of Molluscum
contagiosum virus, a human poxvirus. Trends In
Microbiology 2000;473:8.
3. Product information ALDARA ® 2022. Retrieved
from: https://reurl.cc/V1Kv0A
4. 衛生福利部食品藥物管理署西藥、醫療器材、化粧品許可證查詢. [Cited 2022.Sep
22]. Retrieved from: https://reurl.cc/D3aQKm
5. Tanweer A. Syed, Jagdish Goswami, Oliver
Abbas Ahmadpour , et al. Treatment of Molluscum
Contagiosum in Males with an Analog of Imiquimod
1%in Cream: A Placebo-Controlled, Double-Blind
Study. The Journal of Dermatology
1998;25:309-313.
6. Hengge U.R , Esser S, SChultewolter T , et
al. Self-administered topical 5% imiquimod for
the treatment of common warts and molluscum
contagiosum. British Journal of Dermatology
2000; 143:1026-1031.
7. Amy U. Theos MD, Rebecca Cummins MD, Nanette
B. Silverberg MD, et al. Effectiveness of
Imiquimod Cream 5% for Treating Childhood
Molluscum Contagiosum in a Double-blind,
Randomized Pilot Trial. Cutis 2004;74:134-138,
141-142.
8. Clinical Review NDA 20723 Aldara Imiquimod 5%
Cream 2006. Retrived from:
https://www.fda.gov/files/drugs/published/N20-723S020-Imiquimod-Clinical-BPCA.pdf
9. Giulio Gualdi, Chiara Pascalucci, Fabrizio
Panarese, et al. Molluscum contagiosum in
paediatric patients: to treat or not to treat?
Could a personalised Imiquimod regimen be the
answer to the dilemma? Journal of Dermatological
Treatment 2020. DOI:
10.1080/09546634.2020.1762840.
通訊作者:徐憶芬/電子信箱:hsuyifen@gmail.com