精神長照機構多重使用藥品探討
謝乙卉、鄭淑文
衛生福利部桃園療養院藥劑科
摘要
本文探討多重使用抗精神病藥品治療的現況及相關因素,採用回溯性分析收集2021年1月至12月期間三家精神長照機構住民,針對有開立抗精神病藥品的處方進行性別、年齡、就醫類別、藥品費用、主診斷、處方藥品之分析。統計方法採用SPSS軟體進行資料分析及excel軟體進行。結果顯示使用率前三名的抗精神病藥品為quetiapine、risperidone、clozapine。第二代抗精神病劑(Second
Generation Antipsychotics, SGAs)和第一代抗精神病劑(First
Generation Antipsychotics, FGAs)的使用率分別為84.0%和16.0%。有18.6%住民使用兩種或兩種以上的抗精神病藥品,其中最常使用的組合為FGA與SGA合併使用。在合併用藥的組合中又以olanzapine合併haloperidol的使用量最多,可作為臨床上用藥選擇之參考。單一使用抗精神病劑與多重抗精神病劑的使用上,依人口學特性在性別、年齡層分布、藥費分類及主診斷分類呈統計上顯著差異;依使用情況,藥品總數與是否併用抗膽鹼藥品達統計上顯著性差異。儘管多重使用抗精神病藥品已普遍存在,仍需更多的研究為臨床提供更可靠的指引。合併使用多重抗精神病藥品應當保留給在急性或使用單一抗精神病藥品治療無效的嚴重病人。我們需要更加注意這些病人的用藥情況,選擇合適的藥品組合,避免藥品重複和過度使用,以及減少發生副作用的機率。
關鍵字: 抗精神病藥品、精神長期照護機構、polypharmacy、antipsychotics
壹、前言
抗精神病藥品一直為身心科的主要藥物治療。然而,至少有20%的病人對單一抗精神病藥品治療沒有明顯的反應。此外,儘管治療處置不斷發展和早期診斷的進步,尚有70%的病人仍需要長期,甚至終身的藥物治療來控制他們的症狀。為了提升治療療效,臨床醫生和研究科學家探索了不同的治療方案,如合併多種抗精神病用藥(polypharmacy),以改善病人的病症1。
在過去十年中,許多研究注意到多重抗精神病藥品的使用率增加。一篇東亞國家的橫斷面研究指出使用多重抗精神病藥品的藥品使用率為12.0%至78.6%不等2。支持多重用藥作為治療思覺失調症的專家列出了一些潛在的優點:抗精神病藥品合併治療可能增加腦中紋狀體多巴胺D2受體的佔有率,並且可能同時啟動或阻斷除了D2受體之外的多個受體、合併治療可以減少因使用單一抗精神病藥品劑量過多所引起的副作用及再入院的風險3。然而多重使用抗精神病藥品治療已被證實引起的副作用比單一用藥更多,這是大多數治療指引反對多重使用抗精神病藥品治療的主要原因,臨床上仍應該優先使用單一抗精神病藥品治療1。
本文分析精神照護機構的多重使用抗精神病藥品的相關因子,並比較國內外文獻探討多重抗精神病藥品使用的現況。
貳、研究方法
本研究為回溯性分析,收集2021年1月至12月期間三家精神長照機構住民,針對有開立抗精神病藥品的處方進行性別、年齡、就醫類別、藥品費用、主診斷、處方藥品的分析,主診斷使用國際疾病編碼第十版診斷碼
(International Classification of Diseases, Tenth
Revision, ICD-10-CM)進行分類。
診斷參照ICD-10-CM之大分類將疾病分組。相關用藥如first generation
antipsychotics (FGAs)係指chlorpromazine、clotiapine、flupenthixol、fluphenazine、haloperidol、sulpiride;second
generation antipsychotics (SGAs)係指amisulpride、aripiprazole、clozapine、olanzapine、paliperidone、quetiapine、risperidone、ziprasidone、zotepine;抗膽鹼藥品係指trihexyphenidyl、biperiden、glycopyrrolate等阻斷乙醯膽鹼(acetylcholine)的藥品;軟便劑係lactulose、bisacodyl、sennosides、magnesium
oxide等促進排便的藥品;情緒穩定劑指可幫助穩定情緒,減少情緒過分波動如lithium、valproic
acid、carbamazepine。
統計方法採用第26版SPSS軟體及excel軟體進行資料分析,以Pearson
Chi-square test來分析,取p<0.05為達顯著性差異。
參、研究結果
2021年精神長照機構用藥評估總共540件,將其中24件無開立抗精神病藥品排除在外,分析剩餘516件符合條件之處方。處方中共使用了15種抗精神病藥品,包括9種
SGAs和6種FGAs;使用抗精神病藥品的總次數為617次。其中使用率前三名的抗精神病藥品分別為:quetiapine(26.9%,
166/617)、risperidone(18.3%,
113/617)、clozapine(15.7%, 97/617)。SGAs和FGAs的使用率分別為84.0%(518/617)和16.0%(99/617)。
有96名(18.6%, 96/516)使用兩種或兩種以上的抗精神病藥品,而420名(81.4%,
420/516)使用單一種抗精神病藥品。在使用兩種以上抗精神病藥品的病人中,其中合併兩種FGAs有1名(1.0%,
1/96),一種FGA合併一種SGA有59名(61.5%, 59/96) ,合併兩種SGAs有33名(34.4%,
33/96);有2名(2.1%, 2/96)合併使用三種抗精神病藥,都是使用一種FGA合併兩種SGAs;只有1名(1.0%,
1/96)合併使用四種抗精神病藥,為使用兩種FGAs合併兩種SGAs。合併用藥共發現27種組合,組合中以olanzapine合併haloperidol出現16次
(16.7%, 16/96)的使用量最多,其次為sulpiride合併quetiapine、olanzapine合併risperidone與 quetiapine合併risperidone皆各出現7次(7.3%,
7/96)(表一)。
表一 多重抗精神病劑組合
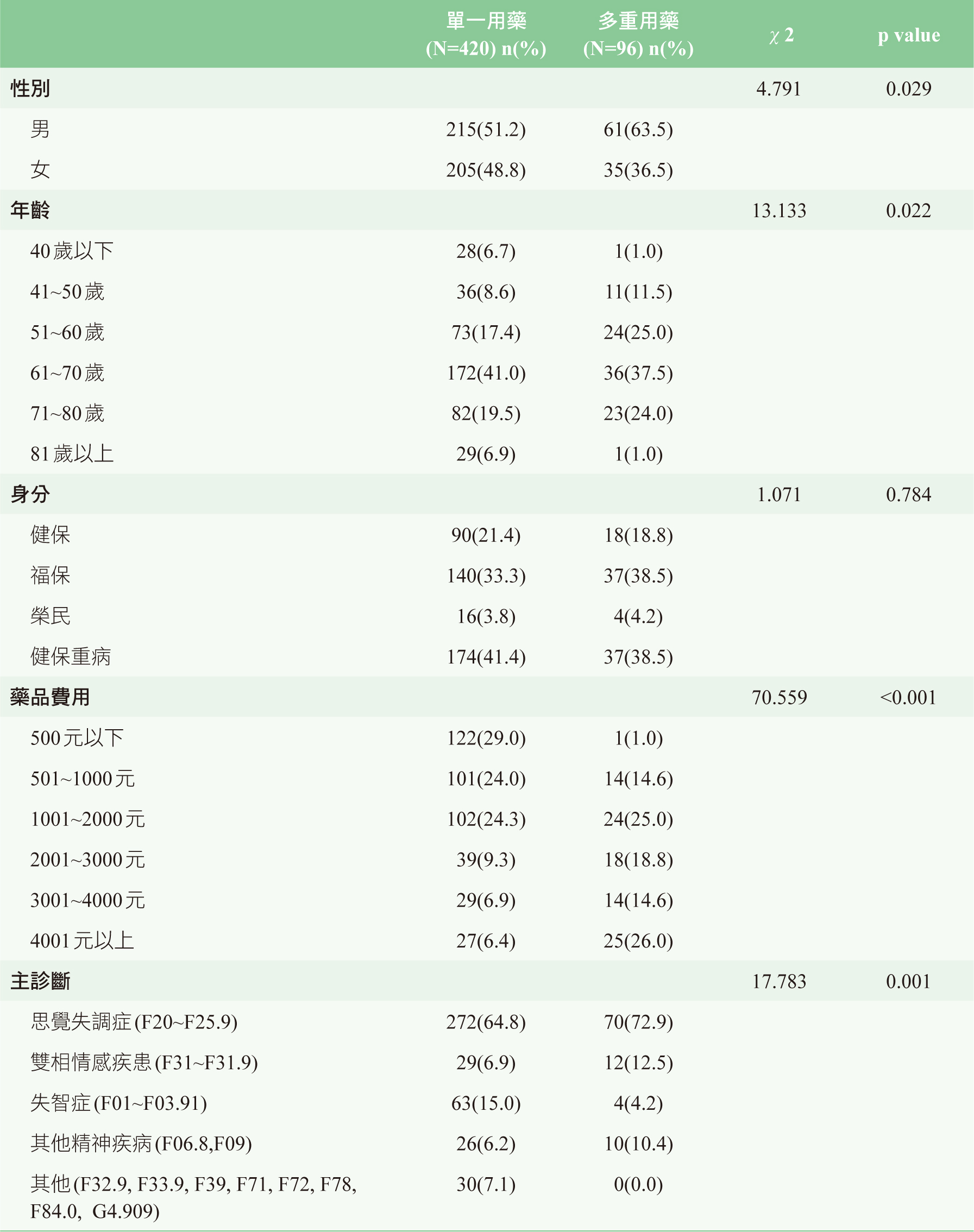
納入分析的精神長照機構住民其性別以男性276位(53.5%)居多,平均年齡為63.16±12.2歲;主診斷以妄想型思覺失調症(ICD-10
F20.0)118位(22.9%)居多,其次為非特定的思覺失調(ICD-10
F20.9)共103位(20.0%);評估的藥品品項總計共3118筆,單一處方平均含6.04±2.45筆(最少有1筆,最多16筆)藥品。單一使用抗精神病劑與多重抗精神病劑使用,在性別、年齡層分布、藥費分類及主診斷分類比例上分布有顯著差異(表二)。
表二 精神照護機構使用單一及多重抗精神病藥品病人的人口學和臨床特徵分佈情況
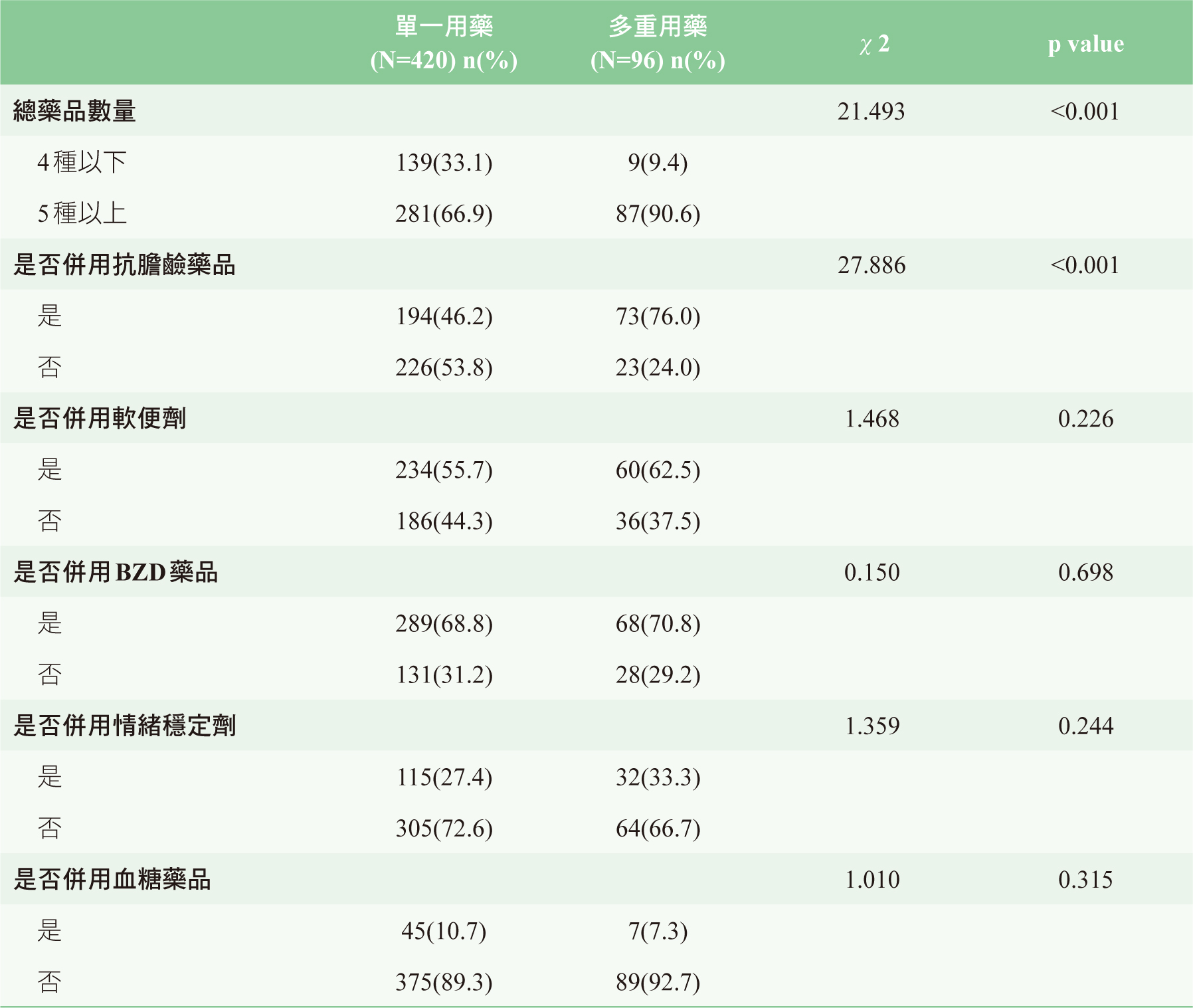
分析使用多重抗精神病藥品情況,使用兩種以上的抗精神病藥的住民其中有90.6%
(87/96)被開立了超過5種以上的藥品,76.0%(73/96)併用抗膽鹼藥品,62.5%(60/96)併用軟便劑,70.8%(68/96)併用苯二氮平類(benzodiazepine,
BZD)藥品,33.3%(32/96)併用情緒穩定劑,7.3%(7/96)併用降血糖藥品。單一使用抗精神病劑與多重抗精神病劑使用,在藥品總數與是否併用抗膽鹼藥品達統計上顯著性差異
(表三) 。
表三 使用單一及多重抗精神病藥品病人的藥品使用情況
肆、討論
研究結果顯示,使用率前三名的抗精神病藥品分別為:quetiapine、risperidone、clozapine,一篇瑞典的研究發現最常使用的抗精神病藥品為olanzapine、risperidone、quetiapine4與我們的結果相似。一篇研究17個國家clozapine的使用提到全球對於clozapine的使用率有相當大的差異,且大部分的國家clozapine的使用率都有逐年提升的趨勢5。本研究的SGAs和FGAs的使用率分別為84.0%和16.0%與另一篇台灣的研究SGAs佔82%,FGAs佔18%,數據相似度極高6。顯示臨床上抗精神病藥的使用率SGAs較FGAs高。
在516名住民中,有18%接受兩種以上抗精神病藥品治療。在一篇研究亞洲國家的文獻表示,發現臺灣住院病人使用兩種以上的抗精神病藥品治療的比率為22.2%2,與我們的研究結果相似,顯示多重抗精神病藥品使用在臨床上佔有一定的比例。這可能是因為在特定情況下,抗精神病藥品合併治療可能比使用單一種抗精神病藥品效果更好7。此外一篇義大利的全國性研究,結果表示最常併用的處方模式為一種FGA合併一種SGA,其次為兩種SGAs併用8,與我們的研究結果相同。在合併用藥的組合中以olanzapine合併haloperidol的使用量最多。一篇匈牙利研究結果表示合併haloperidol
與olanzapine的組合比單獨使用haloperidol
有顯著更好的效果9。儘管抗精神病藥品合併治療缺乏明確的治療準則,若確有使用的必要,可參酌採用使用頻率較高的藥物組合作為可行之選項。
在使用多重抗精神病藥品病人的人口學和臨床分布情況,多重使用抗精神病藥品在男性、年齡較輕、藥費較高及主診斷為思覺失調症的組別較多。在一篇義大利的全國性研究也表示被診斷為思覺失調症的病人,接受多重抗精神病藥品治療的比例明顯較高。研究也表示多重用藥較多使用在嚴重的病人身上8。此外一篇研究結果表明,多重使用抗精神病藥品可能在精神症狀惡化期間優於單一藥物治療,但單一藥物治療對於長期持續治療方面可能更好9。
一篇研究表示開立多種抗精神病藥品治療的病人較可能合併使用抗膽鹼藥品10,與我們的研究相同。多種抗精神病藥品治療可能更容易引起錐體外症候群(Extrapyramidal
Symptoms, EPS),因而增加抗膽鹼藥品的使用10。然而有文獻表示是否併用其他非抗精神病藥品和多重用藥組與單一用藥組沒有統計上差異11,12。這些差異可能是因為樣本的不同和臨床表現的個體差異的關係。
伍、結論
本研究分析三家精神長照機構住民多重抗精神病藥,藥品的使用情況大致與國外的文獻相似,可能因為相較於第一代抗精神病藥品,第二代抗精神病藥品擁有較好的療效及較少的副作用如錐體外症候群13。多重抗精神病藥品最常使用的組合為一種FGA合併一種SGA,可作為臨床上用藥選擇之參考。
雖然本研究與多國的研究結果都顯示合併使用多重抗精神病藥品不在少數且藥品使用率也在逐年增加7,14,多重使用抗精神病藥品治療尚無明確的治療準則,仍需更多的研究為臨床提供更可靠的指引。合併使用多重抗精神病藥品應當保留給在急性或使用單一抗精神病藥品治療無效的嚴重病人,使用單一種抗精神病藥品應為首選9。如臨床使用時,我們需要更加注意這些病人的用藥情況,選擇合適的藥品組合,避免藥品重複和過度使用,以及減少發生副作用的機率。
Polypharmacy in Psychiatric
Long-term Care Institution
Yi-Hui Hsieh, Shu-Wen Cheng
Department of Pharmacy, Taoyuan Psychiatric
Center, Ministry of Health and Welfare
Abstract
This article discusses the current situation and
related factors of antipsychotic polypharmacy. A
retrospective analysis was conducted on
residents of three psychiatric long-term care
institutions who were prescribed antipsychotic
drugs from January to December 2021. The
analysis was based on gender, age, medical
category, medication costs, primary diagnosis,
and prescribed medications.
Statistical analysis was conducted using SPSS
software and Excel software. Results showed that
the top three antipsychotic drugs in terms of
usage were quetiapine, risperidone, and
clozapine. The usage rates of second-generation
antipsychotics (SGAs) and first-generation
antipsychotics (FGAs) were 84.0% and 16.0%,
respectively. 18.6% of residents used two or
more antipsychotic drugs, with the most common
combination being the use of first-generation
and second-generation antipsychotic drugs
together. Among the combinations of medications
used in combination, olanzapine combined with
haloperidol was used the most. This can be
considered as a reference for medication
selection in clinical practice. There are
statistically significant differences in
demographic factors such as gender, age
distribution, medication cost classification,
and primary diagnosis classification between
antipsychotic polypharmacy and monotherapy. In
terms of usage, there is a statistically
significant difference in the total number of
drugs used and whether or not anticholinergic
drugs are used. Although antipsychotic
polypharmacy is common, more research is needed
to provide reliable guidance for clinical
practice. Antipsychotic polypharmacy should be
reserved for acute or severe patients who have
not responded to antipsychotic monotherapy. We
need to pay more attention to the medication
situation of these patients, select appropriate
drug combinations, avoid duplication and overuse
of medications, and reduce the risk of side
effects.
參考資料:
1. Lahteenvuo M, Tiihonen J: Antipsychotic
Polypharmacy for the Management of
Schizophrenia: Evidence and Recommendations.
Drugs 2021, 81(11): 1273-84.
2. Sim K, Su A, Fujii S, et al: Antipsychotic
polypharmacy in patients with schizophrenia: a
multicentre comparative study in East Asia. Br J
Clin Pharmacol 2004, 58(2): 178-83.
3. Wang J, Jiang F, Zhang Y, et al: Patterns of
antipsychotic prescriptions in patients with
schizophrenia in China: A national survey. Asian
J Psychiatr 2021, 62: 102742.
4. Reutfors J, Brandt L, Stephansson O, et al:
Antipsychotic prescription filling in patients
with schizophrenia or schizoaffective disorder.
J Clin Psychopharmacol 2013, 33(6): 759-65.
5. Bachmann CJ, Aagaard L, Bernardo M, et al:
International trends in clozapine use: a study
in 17 countries. Acta Psychiatr Scand 2017,
136(1): 37-51.
6. Huang SS, Liao YC, Hsieh YY, et al:
Combination antipsychotic therapy in psychiatric
outpatient clinics in Taiwan. Compr Psychiatry
2006, 47(5): 421-5.
7. Correll CU, Rummel-Kluge C, Corves C, et al:
Antipsychotic combinations vs monotherapy in
schizophrenia: a meta-analysis of randomized
controlled trials. Schizophr Bull 2009, 35(2):
443-57.
8. Santone G, Bellantuono C, Rucci P, et al:
Patient characteristics and process factors
associated with antipsychotic polypharmacy in a
nationwide sample of psychiatric inpatients in
Italy. Pharmacoepidemiol Drug Saf 2011, 20(5):
441-9.
9. Katona L, Czobor P, Bitter I: Real-world
effectiveness of antipsychotic monotherapy vs.
polypharmacy in schizophrenia: to switch or to
combine? A nationwide study in Hungary.
Schizophr Res 2014, 152(1): 246-54.
10. Hori H, Yasui-Furukori N, Hasegawa N, et al:
Prescription of Anticholinergic Drugs in
Patients With Schizophrenia: Analysis of
Antipsychotic Prescription Patterns and Hospital
Characteristics. Front Psychiatry 2022,
13:823826.
11. Patrichi B, Tapoi C, Rogojina RS, et al:
Antipsychotic polypharmacy in adult patients
diagnosed with schizophrenia: A retrospective
study. Exp Ther Med 2021, 22(5): 1225.
12. Lerma-Carrillo I, de Pablo Bruhlmann S, del
Pozo ML, et al: Antipsychotic polypharmacy in
patients with schizophrenia in a brief
hospitalization unit. Clin Neuropharmacol 2008,
31(6): 319-32.
13. Zhang JP, Gallego JA, Robinson DG, et al:
Efficacy and safety of individual
second-generation vs. first-generation
antipsychotics in first-episode psychosis: a
systematic review and meta-analysis. Int J
Neuropsychopharmacol 2013, 16(6): 1205-18.
14. Mojtabai R, Olfson M: National trends in
psychotropic medication polypharmacy in
office-based psychiatry. Arch Gen Psychiatry
2010, 67(1): 26-36.