疑似Ceftriaxone引起DITP之案例
李旻芬、邱韵筑、項怡平
義大醫療財團法人義大醫院藥劑部
摘要
Ceftriaxone引起的血小板減少症是一種罕見但可能致命的孤立性血小板減少症。主要由藥物依賴性抗體與血小板膜糖蛋白結合以激活血小板導致加速血小板破壞。2022年間陸續發生2件DITP而ceftriaxone引起的DITP它是可逆的,及時停用引發藥物是關鍵解決和可預防嚴重併發症包括胃腸道和肺內、顱內出血等風險。本文主要探討一位84歲男性因肺炎與泌尿道感染而使用ceftriaxone,於治療4天後產生DITP不良反應。
關鍵字: Ceftriaxone、DITP、ITP、血小板、血小板減少症
壹、前言1
臨床上沒有明顯的狀況導致血小板計數低,為孤立性血小板減少症(isolated
thrombocytopenia)僅血小板數量下降,其他細胞不受影響(即不引起貧血或白血球細胞減少),則可能為免疫性血小板減少症(immune
thrombocytopenia, ITP) 不需要藥物存在的自身免疫機制引起,可能影響巨核細胞
(megakaryocytes)並損害血小板生成。藥物性免疫性血小板減少症(drug-induced
thrombocytopenia, DITP)是繼發性免疫性血小板減少症(secondary
ITP)的一種。DITP和原發性ITP之間的區別是原發性ITP (primary ITP)在停藥後不會消退。免疫性血小板減少症分類如表一。
表一 免疫性血小板減少症(Immune thrombocytopenia) 1
依仿單第三代頭孢菌素ceftriaxone常用適應症如敗血症;腦膜炎;擴散性萊姆病;腹部感染症
(包括腹膜炎、膽道及胃腸道感染);骨、關節、軟組織、皮膚及傷口之感染;免疫機能受損之感染病患;腎臟及泌尿道之感染;呼吸道感染(特別是肺炎、耳鼻喉之感染);生殖器感染
(包括淋病)。本文將敘述一位84歲肺炎併泌尿道感染患者,疑似使用ceftriaxone後產生DITP少見案例。
貳、案例報告
84歲男性本身有高血壓,帕金森病,潛伏性結核病(Latent
TB)及間質性肺病。最近幾個月食量增加,容易嗆咳,111/2/9接受 BNT
疫苗注射後開始頻尿及輕微發燒。111/2/11早上病人因意識改變昏昏欲睡至急診就醫。體溫/脈搏/呼吸(T/P/R)
37.9℃/145/26, 血壓(BP) 126/85 mmHg, 昏迷指數3分(GCS
E1V1M1),血氧飽和度監測98% (SpO2 98%)。抽血檢查顯示WBC 15.01
x103/μL(白血球增多)、Urine WBC 10-25/HPF(白血球正常值<5/HPF,超過時即稱為膿尿)、滲透壓檢測值Osmolality
416 mOsm/kgH2O和乳酸檢測值Lactate 27.14mg/dL均升高,胸部X光顯示雙側浸潤,輕微血小板低下Platelet
84 x103/μL (2/10檢測值121 x103/μL)。經評估懷疑為高滲透壓高血糖症(hyperglycemic
hyperosmolar syndrome, HHS),吸入性肺炎(aspiration
pneumonia)及尿路敗血症(urosepsis:一種迅速惡化、威脅生命的感染泌尿道其細菌擴散至血液),給予ceftazidime
2g IV Q8H, insulin 及輸液,安排入院治療。
2/12入院後更換抗生素為ceftriaxone 1g IV
Q12H。治療第3天、第4天血小板分別降至36x103/μL和34x103/μL。
然而,沒有出血情況。2/14抽血檢驗顯示WBC 9.46 x103/μL, Neutrophil
91.6%, Band1.7%,隔天呈現輕微發燒(BT 37.7℃)抽血檢驗顯示WBC 7.84
x103/μL, 經評估懷疑ceftriaxone引起血小板減少,抗生素更換為levofloxacin
750mg IV QOD。2/17因CRP升高(95.97 mg/dL)懷疑肺炎進展故抗生素更換為piperacillin/
tazobactam 4.5g IV Q6H (療程2/17~3/4),抽血檢驗顯示WBC
7.78 x103/μL, 2/18抽血檢驗顯示WBC 7.91 x103/μL。停用ceftriaxone
1g IV Q12H並更換抗生素後第3、4、8天血小板升高分別為54x103/μL、111x103/μL和287x103/μL。
2/22抽血檢驗顯示WBC 6.751 x103/μL, Platelet 287x103/μL。CRP
32.48 mg/dL, PCT 0.07ng/mL,血小板低下及感染症狀改善。病患使用ceftriaxone用藥期間之血液生化檢驗值相關與相關治療藥物整理如表二、表三、與表四。
表二 由 ceftriaxone 所引起的 thrombocytopenia不良反應
表四 併用藥史整理
血小板正常值介於150~400x103/μL。血小板低於150x103/μL
即可稱為血小板減少症(Thrombocytopenia),低於100x103/μL就有血小板低下臨床意義需做處置,血小板計數低於
40x103/μL至50x103/μL時,出血風險通常會增加,若低於20x103/μL會導致皮膚黏膜出現廣泛性紅斑紫癜或可能在鼻子、牙齦、腸胃道、尿道等部位自發性出血。藥物引起的血小板減少症的治療應是立即停用相關藥物2。如果患者出現出血或血小板計數<10x103/μL,應開始血小板輸注。在嚴重出血的情況下,也可以考慮靜脈注射免疫球蛋白1,2,4。
停藥後DITP是可逆的,故確診DITP時紀錄血小板計數恢復的時程很重要,預期血小板在停藥後1 ~
2天即可上升,約1週可恢復至正常1。然而,ceftriaxone
藥物代謝物會在腎功能不全或肝功能不全75歲以上病人停留更長時間,藥物消除代謝減少,血小板計數恢復可能較慢。
參、討論
一、Ceftriaxone引起DITP之分析3
DITP通常在停用藥物1 ~
2天後,血小板數量就會逐漸上升,約1週內回復至正常值。DITP常見的藥物機轉如表五3。
表五 不同類型藥物誘導的DITP的機轉3
Ceftriaxone誘導的DITP首次觀察最初歸因於半抗原(hapten)依賴性抗體。半抗原太小而不能單獨產生免疫抗原性的分子,但在它們與蛋白質等大分子共價結合後,可以合成藥物特異性抗體並靶向血小板。這種機制已在cephalosporin類藥物或penicillins類藥物中被報導,它們可能通過其β-lactam
環與紅血球細胞膜結合併誘發免疫性溶血性貧血。penicillin或衍生物也可以共價結合血小板糖蛋白並誘導抗體反應,隨後發生DITP。然而,這個過程很少見,在接受penicillin衍生物治療的患者中,更頻繁地表現出與“Quinine-type(奎寧型)”
DITP有關的抗體。cephalosporins尤其是ceftriaxone也被報導與抗體識別GPIIb/IIIa或GPIb/IX,尤其是GPIX亞基產生DITP有關3。
一些文獻報導了數例ceftriaxone引起的血小板減少症。1991年至2013年在俄克拉荷馬州進行的一項研究顯示僅報導了6例ceftriaxone引起的血小板減少症。Grossjohann等人報導了兩例。顯示血小板反應性藥物依賴性抗體被發現與位於GPIIb/IIIa亞基和GPIX複合物上的表位反應,導致血小板破壞加速,這可能導致嚴重的血小板減少症。然而,
ceftriaxone引起DIPT的血小板反應性抗體形成的原因尚不清楚3。其造成的孤立性血小板減少(Drugs
associated with isolated
thrombocytopenia)是經由免疫介導,再次給予此過敏藥可能導致更嚴重之反應。
2022年間陸續通報2件DITP不良反應之病人特徵整理如表六。
表六 Ceftriaxone 引起的血小板減少症之病人分析表
2/15懷疑病人為ceftriaxone導致血小板低下,調整抗生素為levofloxacin
750mg IV QOD,有文獻指出可使用fluoroquinolone類藥物代替第三代cephalosporins。然而,關於fluoroquinolon類藥物療效的數據有限,只能用於罕見病例或不能耐受標準抗微生物治療的患者4。2/9有接受BNT冠狀病毒病(COVID-19)
mRNA疫苗,據報導它可能與急性、有時是嚴重的原發性ITP的長期血小板減少有關,為一種免疫性血小板減少症,由不再需要藥物存在的自身免疫機制引起。目前已知只有腺病毒載體疫苗會引起疫苗誘導的免疫性血栓性血小板減少症(Vaccine-induced
immune thrombotic thrombocytopenia, VITT)1。2/10服用Quetiapine12.5mg
HS此屬罕見會引起DITP藥物,但僅一次給藥。入院後2/13給予acetaminophen
500mg 1顆退燒此亦屬罕見會引起DITP藥物(其藥物依賴性血小板反應性抗體僅針對藥物代謝物而非母體藥物進行鑑定)1,但僅一次給藥,且此病人先前使用過此藥並無過敏反應。治療血小板低下極少數情況下,口服Prednisolone毒性最小的最有效療法為持續低劑量每天≤5
mg,每天或每隔一天給藥1;而在此患者接受Prednisolone
10mg BID至2/14改5mg BID是用於疑似間質性肺病(Interstitial
lung disease, ILD)治療。
此案例的PT及APTT未延長,無出血現象,CRP升高,D-dimer與FDP偏高,無法排除敗血症(Sepsis)、瀰漫性血管內凝血(DIC)可能原因,Naranjo
score 此項-1分,檢測其血小板計數> 30x103/μL無出血症狀僅需觀察和監測血小板計數,白血球數量正常,停藥約1週後血小板即回升正常值,因此推估此案例ceftriaxone導致血小板減少症之機制可能是DITP及可能伴有敗血症等共同加重因子造成的故Naranjo
score評分為4分,如圖一。後續追蹤一個月111/3/25此病人血小板計數249x103/μL屬正常。
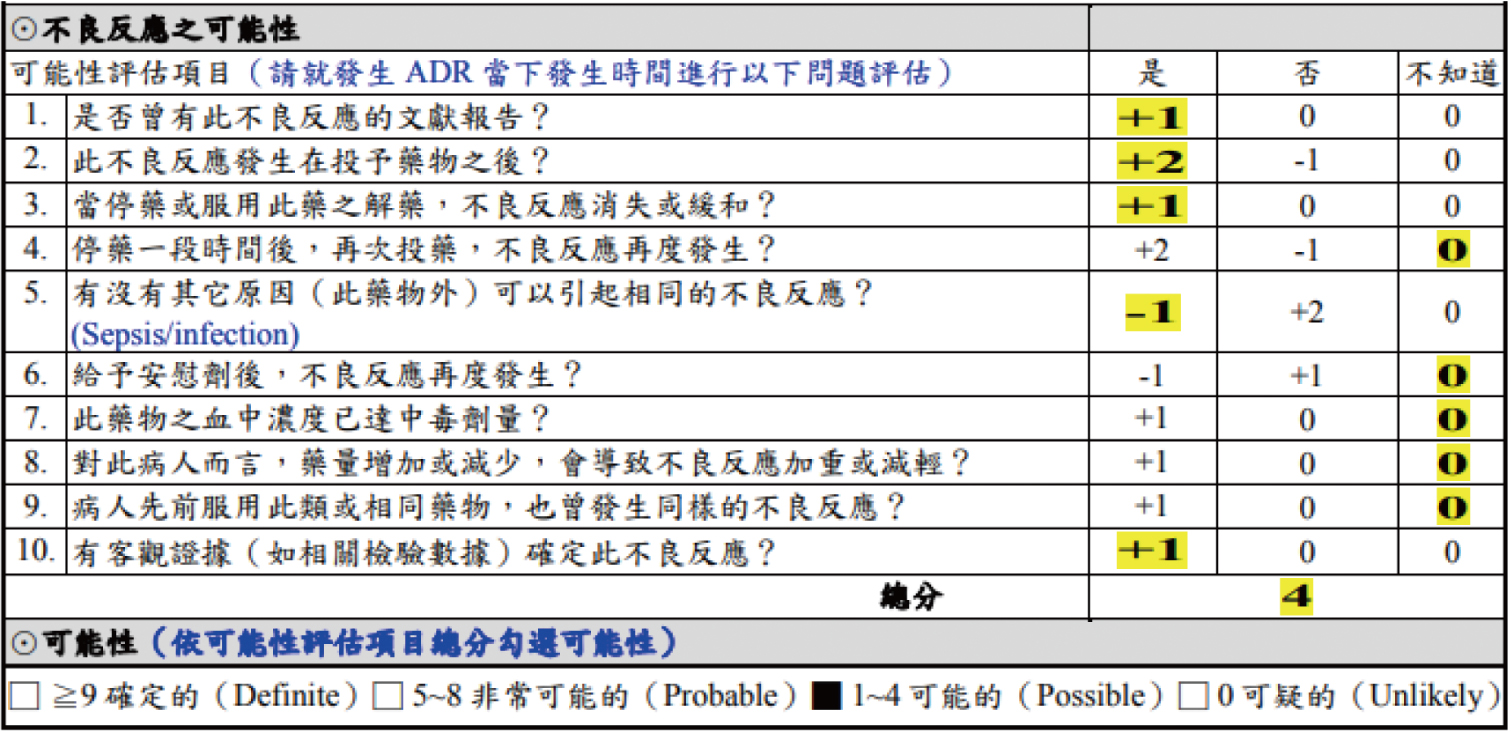
圖一 Ceftriaxone之Naranjo 評估表
二、臨床症狀與處置1
輕微出血且血小板計數< 50x103/μL或無出血症狀且血小板計數<
20x103/μL至30x103/μL即需開始治療如表七。
表七 一線藥物之起始治療
IVIG可在12至24小時內提高許多ITP患者的血小板計數,效果通常會持續2到6週。IVIG
最適用於需要快速、暫時增加血小板計數的患者(用於緊急處理與血小板減少相關的出血或在緊急侵入性手術之前)或不能耐受糖皮質激素並等待開始二線治療的患者。
Anti-D immune globulin是一種針對Rh血型系統D抗原的免疫球蛋白;通過用Anti-D包覆的紅血球(RBC)使巨噬細胞Fc受體飽和來提高血小板計數。接受Anti-D的患者應在給藥後4小時內監測是否有急性溶血反應的體徵(發燒、寒戰、腰痛、血紅蛋白尿),作常規靜脈注射免疫球蛋白(IVIG)的替代品,用於血型為Rh陽性患者,美國食品和藥物管理局(FDA)警告有嚴重溶血性輸血反應的風險;在某些歐洲市場不可用。
肆、結論
DITP是一種罕見但可能致命的孤立性血小板減少症,發生率為百萬分之十4。在特殊族群中如老人、急性疾病期間(包括敗血症、急性感染和/或彌散性血管內凝血)或在醫院中出現血小板減少症的住院患者,都應考慮是否為DITP。排除其他繼發性免疫性血小板減少症(免疫缺陷綜合症、感染、敗血症引起的骨髓抑制、淋巴惡性腫瘤、造血的骨髓本身疾病、疫苗)的原因,另外如病人接受大量輸血後導致血液稀釋、化療、營養缺乏症如維生素B12或葉酸缺乏症、血栓性微血管病等因素造成,及時停藥與使用替代藥物,避免更嚴重的傷害與更多的醫療花費,並於醫令系統上予與警示或限制,記載於病歷,以防止患者可能再次使用該藥物。
A Case Report of Suspected
Ceftriaxon Induced Thrombocytopenia
Min-Fen Li, Yun-Zhu Qiu, Yi-Ping Hsiang
Department of Pharmacy, E-Da Hospital
Abstract
Ceftriaxone-induced thrombocytopenia (DITP) is a
rare but potentially fatal form of isolated
thrombocytopenia. Drug-dependent antibodies bind
to platelet glycoprotein to activate platelets,
leading to accelerated platelet destruction. Two
DITPs occurred in 2022 and Ceftriaxone-induced
DITP are reversible. Timely deactivation of
induced drugs is the key solution and prevention
of serious complications including
gastrointestinal and intrapulmonary,
intracranial hemorrhage risks. An 84-year-old
man with ceftriaxone with pneumonia and urinary
tract infection developed adverse effects of
DITP after 4 days of treatment.
參考資料:
1. Donald M Arnold,Adam Cuker: Drug-induced
immune thrombocytopenia. UpToDate online.
Available at http://www.uptodate.com.(cited:04/2023)
2. Kumar AA, Vijay V, Arya M, et al: Ceftriaxone-Induced
Thrombocytopenia in a Patient with Bacterial
Meningoencephalitis. J Pharmacol Pharmacother
2021;12:175-176.
3. Vayne C, Guéry EA, Rollin J, et al:
Pathophysiology and Diagnosis of Drug-Induced
Immune Thrombocytopenia. J Clin Med.
2020;9(7):2212.
4. Piedra Abusharar S, Shah N, Patel R, et al: A
Case of Confirmed Ceftriaxone-induced Immune
Thrombocytopenia. Cureus. 2019;11(5):e4688.








