腎臟照護藥師在慢性腎臟病的角色
洪薏淇、方喬玲
台北市立聯合醫院藥劑科
摘要
目的:慢性腎臟病被定義為持續3個月或更長時間的腎臟損傷。這是一種腎功能逐漸喪失的狀態,最終導致需要腎臟替代治療。腎臟照護藥師的建置讓藥師能更完整地關注慢性腎臟病患者對藥物的使用以及追蹤後續的用藥狀況。本文擬探討腎臟照護藥師對慢性腎臟病患照護面向與成效。
方法:本研究以某區域醫院於2021年12月至2022年11月間腎臟科門診病人接受藥師個別化衛教為研究對象,分析基本資料、用藥紀錄與相關檢驗數據,觀察藥師介入前後病人於多重用藥、不適當用藥、用藥配合度,蛋白尿等檢驗數值的變化。
結果:腎臟照護藥師介入可顯著提高病人的用藥配合度,介入前後用藥配合度平均分數進步13%,藥師透過查閱病人雲端藥歷進行用藥整合,降低60%的病人長期使用非類固醇抗發炎藥;透過衛教有66.7%的病人蛋白尿數值下降,降幅為26.4%。針對Covid-19的病人,藥師建議根據腎功能調整抗病毒藥品劑量或更換成其他藥品,建議接受率達100%。
結論:從研究結果證實藥師介入慢性腎病的照護可提升用藥配合度與降低不適當藥品的使用。隨著醫藥發展日新月異,許多新興疫苗和抗病毒藥物陸續問市,慢性腎臟病患者不管是用法或劑量皆有可能與一般成人不同,且即使用合理的劑量範疇,腎功能低下的患者仍較容易出現藥物不良反應或發生其他相關的併發症。未來應加強藥師在慢性腎臟病人團隊管理中的角色並透過多元管道提升病人接受連續性的藥事服務,以確保病人治療效果與用藥安全。
關鍵字: 慢性腎臟病、腎臟照護藥師、藥事服務
壹、前言
慢性腎臟疾病已成為許多國家重要的健康議題,全世界有 9.1% 到 13.4%
的人口患有慢性腎臟病(Chronic Kidney Disease, CKD)1;在台灣腎病支出更蟬聯健保花費首位,成人慢性腎臟病盛行率已逾12%,且有超過9成的早期腎臟病患者罹病卻不自知2。若能盡早開始對慢性腎臟病之高危險群進行個案管理,可以延緩進入透析治療之時機與併發症之發生。系統性文獻證實3,CKD病人在跨職類照護下,顯著降低死亡率、需要腎臟替代療法的風險及緊急透析的需求,進而降低醫療成本,而藥師提供照護對患者的肌酸酐清除率、血紅素、血鈣、副甲狀腺激素的改善能產生正面影響。回顧系統性文獻指出4,目前英、美、紐西蘭等國的藥師已開始介入慢性腎臟病的照護,主要方向為解決潛在與藥品相關問題,例如:停用CKD不建議使用的藥品或非處方藥、減少非類固醇止痛藥使用,調整和優化藥物選擇或劑量;提出治療建議並參與醫師決策;對生化檢驗參數進行連續的監測;評估住院和出院用藥的適當性;識別和糾正藥物記錄差異;向患者提供藥物與疾病教育並提高服藥順從性。全民健康保險對末期腎臟病前期(pre-End
Stage Renal Disease, pre-ESRD)之病人照護與衛教目標為結合跨專業跨領域之醫療團隊,建立以病人為中心之慢性腎臟病整體照護模式,因此於2021年10月開始納入藥事照護給付,本文將探討本院腎臟病照護藥師在慢性腎臟病照護中所扮演的角色。
貳、研究對象與方法
本研究腎臟照護藥師執行慢性腎臟病人藥事對象與流程說明如下:腎臟內科醫師在診間發現病人用藥品項≥10項、近期使用非類固醇抗發炎藥(Non-Steroidal
Anti-Inflammatory Drug, NSAIDs)、具慢性腎臟病外2項以上(含)共病、急性腎臟病或其它經醫師評估有需要藥師介入之個案,將委請個管師轉介至門診藥局旁的藥物諮詢室,腎臟照護藥師收案後將對病人執行整合性評估,包含了解病人基本資料和各項生化檢驗數值,同時評估病人用藥並查閱雲端藥歷,以問答方式瞭解病人生活作息、飲食習慣和有無使用非處方藥、保健食品、中草藥等,經評估病人狀況後提供個別化照護,如:向醫師提出用藥建議、提供病人用藥整合清單、衛教手冊或藥盒等。另外,藥師會註記病人下次回診時間,以利病人回訪進行用藥追蹤與衛教,也更能掌握病人於同一醫療院所跨科看診之情形。本研究採回溯性方法,利用HIS系統和EXCEL分析腎臟照護藥師介入前後的差異,探討2021年12月1日至2022年11月30日某區域教學醫院腎臟照護藥師執行腎臟照護之情形。
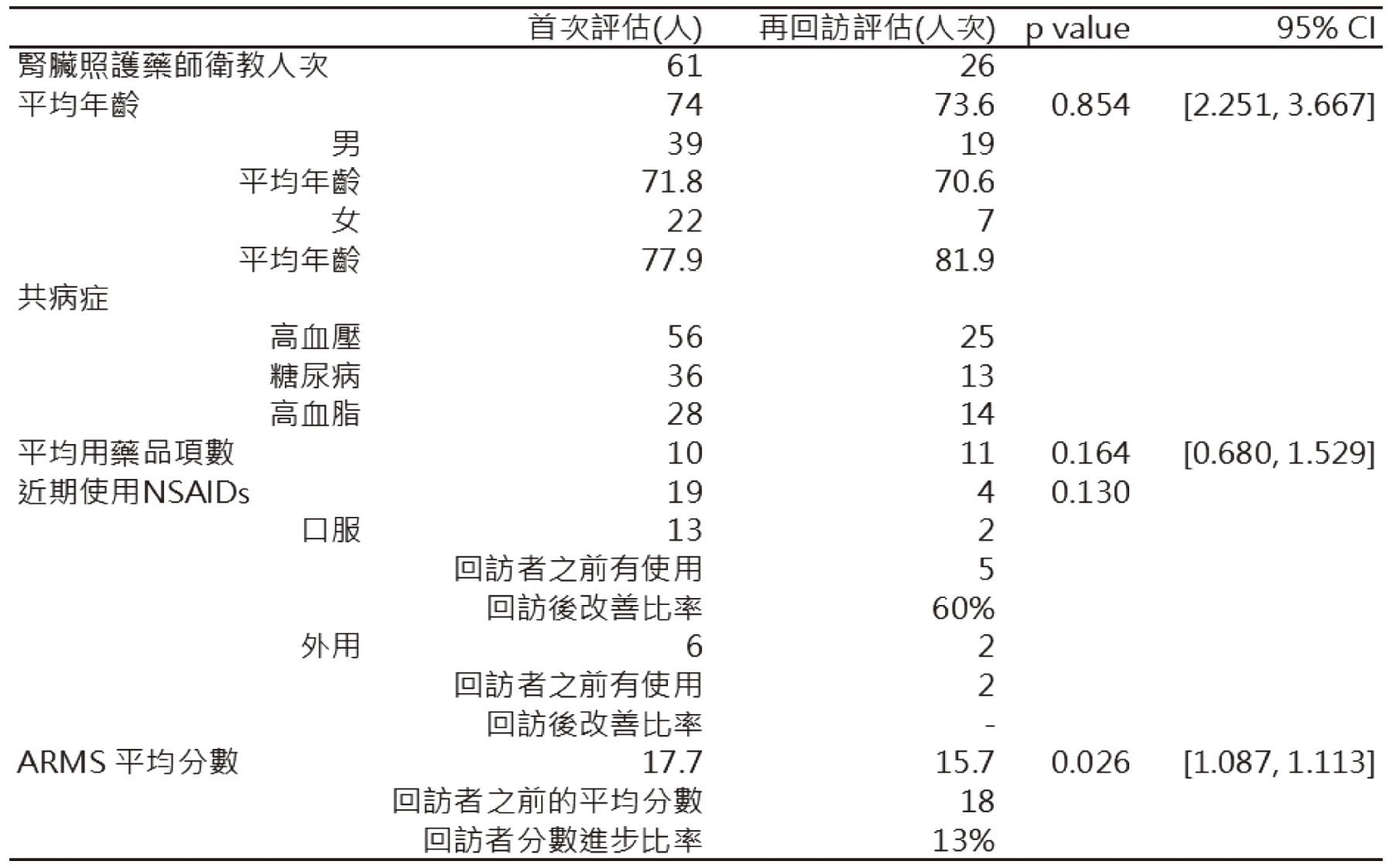
表一腎臟照護失衛教個案基本資料與回訪錄表
參、結果
一、多重用藥與用藥配合度評估
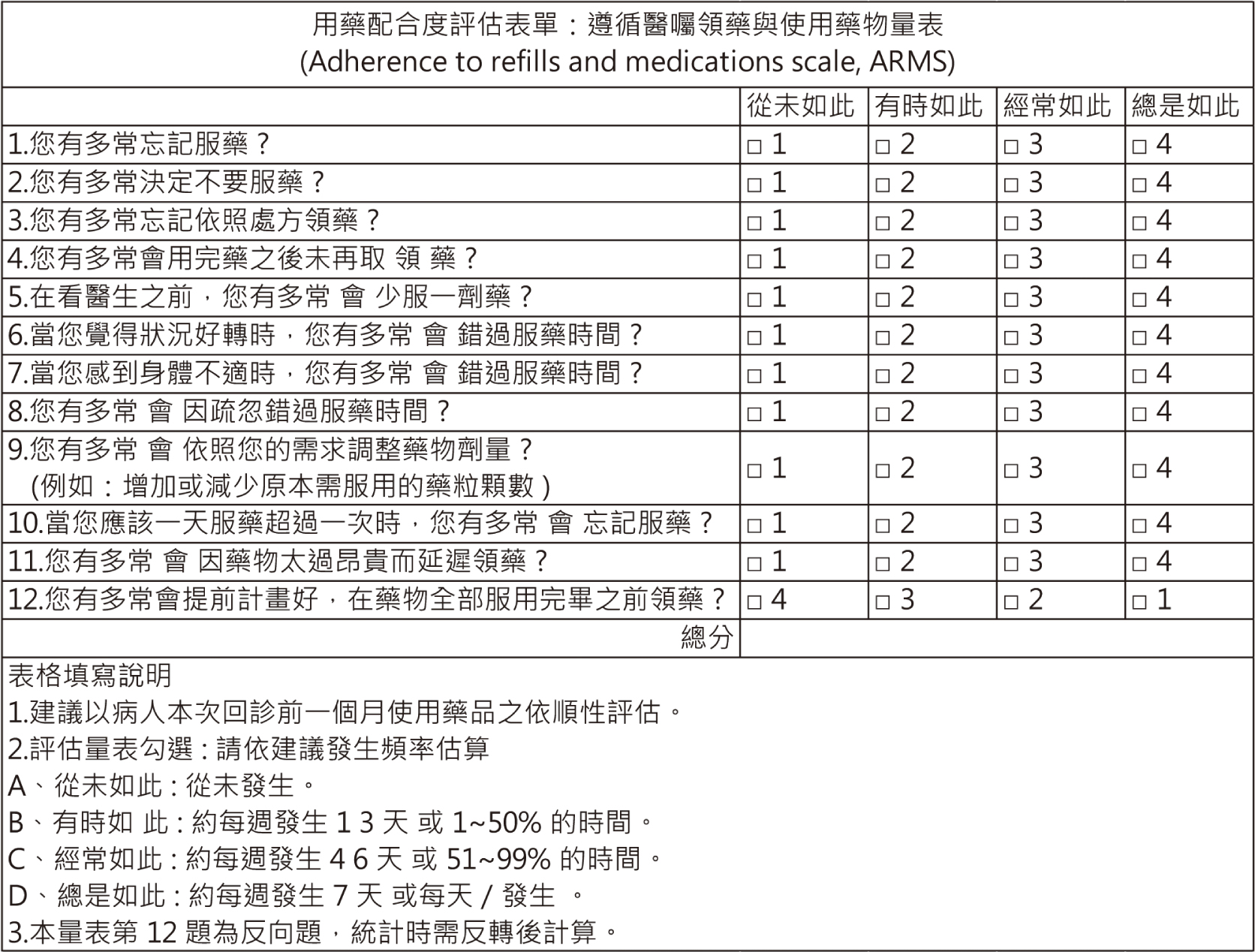
統計2021年12月至2022年11月某區域醫院腎臟照護藥師共衛教61人,平均年齡74歲,男性39人(63.9%),其中22人回訪一次,2人回訪兩次,每日用藥品項數超過10種以上有31人,慢性腎臟病以外合併其他兩種以上共病有58人,最常見之共病為高血壓,有56人(如表一)。以遵循醫囑領藥與使用藥物量表用藥配合度評估表單(Adherence
to refills and medications scale,
ARMS)(如表二)評估慢性腎臟病患者的服藥順從性,全部個案首次評估平均分數為17.7,進一步分析有再回訪的22人,首次平均分數為18,回訪平均分數15.6,回訪的分數進步達13%。由此可知,腎臟照護藥師的介入可以提高整體病人服藥順從性(p=0.026),以避免慢性腎臟病及其共病發生進一步地惡化。
二、蛋白尿的用藥、飲食控制與生化檢驗數值
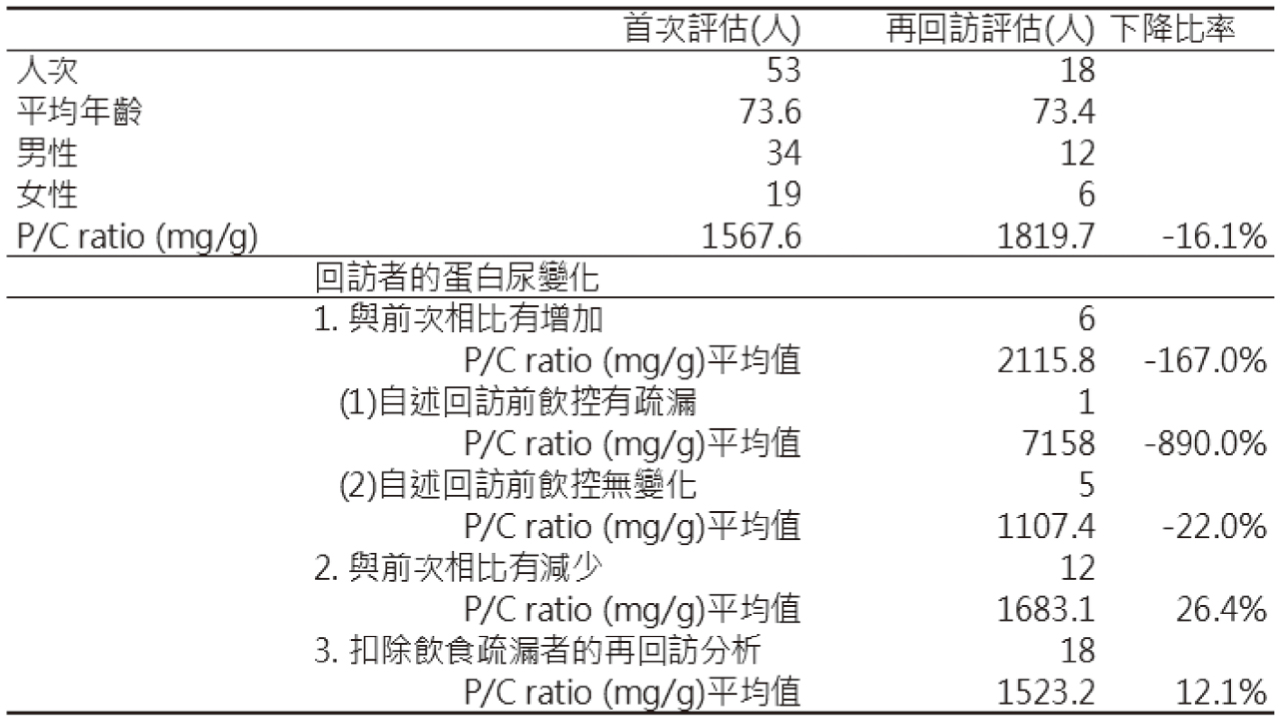
統計本次61人中,有53人有被檢驗尿中出現蛋白,整理個案蛋白尿(protein-creatinine
ratio, P/C ratio;
mg/g)的數值變化如表三,經藥師說明藥物使用的重要性並衛教個案留意自身飲食習慣、使用之中草藥及保健食品後,有18人次持續回診追蹤蛋白尿,其中有12人(66.7%)蛋白尿出現下降,蛋白尿與前次相比平均下降幅度達到26.4%。其餘6人上升,其中1人主訴未遵守飲食相關注意事項,蛋白尿較之前上升近九倍。若排除未控制飲食的個案,統計持續回診的個案17人,平均蛋白尿與前次相比下降12.1%。
表二 用藥配合度評估表單:遵循醫囑領藥與使用藥物量表
三、腎臟照護藥師的介入與止痛類藥品的使用
慢性腎臟病患者合併有關節炎等慢性疼痛患者,建議優先使用物理性治療,包含使用護具、冰敷或熱敷、針灸和進行復健運動治療等,如臨床上有不可避免地需使用NSAIDs之情況亦建議以外用藥膏或貼布取代口服的使用。首次衛教前有19人使用NSAID類藥物,其中口服13人外用6人,回訪22人中,原先有5人在使用口服NSAID類藥物,再回訪中有3人不再使用口服NSAID類藥物,於回訪者中統計口服NSAID類藥物,降低60%的使用。
四、COVID-19抗病毒用藥與慢性腎臟病
抗病毒藥物核可緊急使用於嚴重特殊傳染性肺炎(Coronavirus Disease-2019,
COVID-19)感染的成分口服藥物有nirmatrelvir/ritonavir和molnupiravir。其中nirmatrelvir/ritonavir須透過腎臟進行藥物的代謝和排出,慢性腎臟病患者應依腎功能調整劑量或更換品項,回顧本院2022年間內總共發現22筆使用nirmatrelvir/ritonavir抗病毒藥物卻未按照腎功能或管灌需求調整用藥。經藥師照會醫師改變藥品劑量的有10筆(45.5%)。改使用molnupiravir的則有12筆(54.5%)。
表三 腎臟照護藥師衛教前後對個案蛋白尿影響之變化表
肆、討論
當慢性腎臟病患者合併高血壓、糖尿病或高血脂時,需要密切監控各項生化檢驗數值以避免病情進一步地惡化,許多患者甚至因此需要一日服用藥品品項數量超過10種,如此亦會增加病人服藥順從性的難度。醫療專業人員瞭解藥品能帶給慢性腎臟病病友的好處,如能有效傳達正確的藥品知識便能促使民眾積極面對疾病而不浪費藥品。過去研究顯示5,藥師提供CKD病人疾病衛教與諮詢可增加病人對藥物使用的順從性與對CKD疾病認知,本研究亦證實在本院腎臟照護藥師建立的照護模式下,可顯著提升慢性腎臟病多重用藥病人的服藥配合度。
蛋白尿是慢性腎臟病惡化的指標之一,許多年長者不瞭解泡泡尿與腎臟病之間的關係而誤以為是泌尿系統的問題前往泌尿科就醫,而已被發現有蛋白尿之患者,若缺乏足夠的疾病認知,錯誤地以為蛋白尿是蛋白質的流失而補充更多蛋白質,就有造成慢性腎臟病惡化之風險。本研究中經藥師首次針對病人提供疾病飲食等衛教後,於持續回診的個案中有12人(66.7%)蛋白尿數值有下降,可以推估腎臟照護藥師所進行之藥事服務對減緩病人蛋白尿的惡化是有幫助的。
非類固醇抗發炎藥(NSAIDs)已被證實對慢性腎臟病的負面影響,如何減少慢性腎臟病患暴露在不適當止痛藥是腎臟照護藥師需要面對的問題。過去研究指出6,藥師參與CKD病人用藥衛教可以顯著降低NSAIDs藥品的處方比率,於本研究中亦證實腎臟照護藥師之介入可有效減少60%慢性腎臟病人NSAIDs使用。另外有研究顯示7,在COVID-19疫情流行期間,藥師管理CKD病人從識別和預防潛在或實際的藥物交互作用至根據病人的腎功能進行劑量調整都發揮極大的作用,本研究中亦證實藥師依據病人腎功能調整抗病毒藥品使用劑量與識別藥物交互作用主動提供醫師用藥建議,避免CKD病人腎功能急性惡化。
伍、結論
慢性腎臟病的發病率隨着年齡的增長而增加,並且通常存在其他合併症,如高血壓和糖尿病。藥師具有豐富的臨床治療相關知識,能夠為慢性腎病病人者提供藥物和非藥物建議、識別危險因子、提升服藥配合度進而延緩腎臟惡化。從本研究中亦證實藥師介入慢性腎病病人的用藥管理與疾病衛教可以提升服藥配合度、降低NSAIDs藥物使用與建議醫師調整藥品劑量或選擇適合的替代藥品。本研究受限於研究期間遇上COVID-19疫情,部分病人回診時間不規律、病人於門診領藥後忘記至藥物諮詢室接受衛教,藥師於首評三個月後進行複評時,無法與病人回診日期配合等因素,都與回訪人次較低有關,未來可以參考國內外執行方式包括定期電話訪談或是藥師門診的方式以及門診醫令建置交班系統,透過跨團隊合作對慢性腎病病人提供更即時照護與提升藥事照護品質。
The Role of Clinical Pharmacists
in Nephrology in Chronic Kidney Disease Care
I-Chi Hong, Ciao-Ling Fang
Department of Pharmacy, Taipei City Hospital
Abstract
Objects: Chronic kidney disease (CKD) is defined
as the presence of kidney damage persisting for
3 months or more. Clinical pharmacists in
nephrology are established so that pharmacists
can pay more attention to the use of drugs by
patients with CKD and track the subsequent
medication status. This article intends to
explore the aspects and effectiveness of
clinical pharmacists in nephrology in caring for
patients with CKD.
Methods: This study included nephrology
outpatients in a regional hospital who received
personalized health education by pharmacists
from December 2021 to November 2022.
Results: The intervention of clinical
pharmacists in nephrology can significantly
improve the patient's medication compliance. The
average medication compliance score increased
13% after pharmacists’ interventions.
Pharmacists integrated medication by consulting
the PharmaCloud System, reducing the long-term
use of Non-Steroidal Anti-Inflammatory Drug (NSAIDs)
by 60%. Through health education, 66.7% of
patients had their proteinuria levels reduced,
average improvement of 26.4%. For Covid-19
patients, pharmacists suggested adjusting the
dosage of antiviral drugs by kidney function or
switching to other more appropriate drugs, and
the acceptance rate of the recommendations
reached 100%.
Conclusion: The research results confirm that
pharmacist intervention in CKD care can improve
medication compliance and reduce the use of
inappropriate drugs. With the rapid development
of medicine, many emerging vaccines and
antiviral drugs are coming to the market one
after another. The usage and dosage of patients
with CKD may be different from ordinary adults.
Even if a reasonable dosage is used, patients
with below normal kidney function are still more
likely to be at risk of comorbidities. In the
future, the role of pharmacists in the team
management of CKD patients should be
strengthened and patients should receive
continuous pharmaceutical services through
multiple channels to ensure patient treatment
effects and medication safety.
參考資料:
1. Sundstrom J, Bodegard J, Bollmann A, et al:
Prevalence, outcomes, and cost of chronic kidney
disease in a contemporary population of 2.4
million patients from 11 countries: The CaReMe
CKD study. Lancet Reg Health Eur Jun
2022;30:20:100438.
2. 林承叡、王淑麗、吳秉勳等:台灣慢性腎臟病防治現況。台灣腎臟醫學會2022;A1-3。
3. Salgado TM, Moles R, Benrimoj SI, et al:
Pharmacists’ interventions in the management of
patients with chronic kidney disease: a
systematic review. Nephrol Dial Transplant
2012;27:276-292.
4. Stemer G, Gruber RL: Clinical pharmacy
activities in chronic kidney disease and
end-stage renal disease patients: a systematic
literature review. BMC Nephrology 2011;12:35.
5. Khokhar A, Khan YH, Mallhi TH, et al:
Effectiveness of pharmacist intervention model
for chronic kidney disease patients; a
prospective comparative study. Int J Clin Pharm
Apr 2020;42(2):625-634.
6. Pai AB: Keeping kidneys safe: The
pharmacist's role in NSAID avoidance in
high-risk patients. J Am Pharm Assoc.
2015;55(1):15-25.
7. Ardavani A, Curtis F, Khunti K, et al: The
effect of pharmacist-led interventions on the
management and outcomes in chronic kidney
disease (CKD): A systematic review and
meta-analysis protocol. Health Sci Rep Jan
2023;6(1):1064.
通訊作者:洪薏淇/電子信箱:milap86537@gmail.com